Если у ребенка чешется в заднем проходе, родителям необходимо уделить этому пристальное внимание. Причиной дискомфорта может быть множество патологий и заболеваний, требующих разного лечения. Попытка установить диагноз самостоятельно может привести к плачевным последствиям. Давайте разберемся, почему у детей возникает раздражение в попе, что нужно делать при его обнаружении, и как проходит лечение.
Зуд в заднем проходе у ребенка доставляет огромный дискомфорт, поэтому необходимо выявить его причины и устранить их
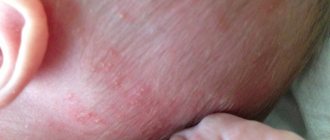
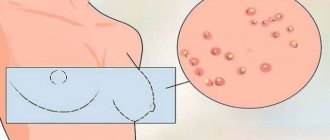
Как выглядит опрелость на попе
Опрелостью называют ограниченное воспаление кожных покровов, вызванное длительным контактом с раздражающими веществами. Дерматологическая проблема встречается у большинства грудных детей. Чаще всего очаги возникают в кожных складочках, которые не скрывает подгузник. Постоянное трение кожи о края памперса приводит к механическому повреждению и раздражению эпидермиса.
С опрелостями у грудничков сталкиваются абсолютно все родители. Но выраженность симптомов зависит от степени повреждения кожи. У новорожденных защитный слой кожи разрыхленный, тонкий. Даже недолгий контакт с раздражителем приводит к гиперемии (покраснению).
В 90% случаев опрелости на попе малыша поражают пахово-бедренные или межъягодичные области. К типичным проявлениям болезни относят:
- эритему (покраснение) кожи;
- поверхностные трещинки;
- кровоточащие изъязвления;
- серый налет на ранах;
- гнилостный запах.
При несвоевременном лечении на ягодицах образуются гнойники. Это указывает на инфекционное воспаление мягких тканей.
Красные высыпания в области соприкосновения с подгузником говорят о том, что нужно заменить марку или даже временно перейти на тканевые пеленки.
Игнорирование проблемы приводит к тому, что воспаление становится хроническим.
Симптомы и лечение молочницы анального отверстия, заднего прохода, ануса
Многие годы безуспешно боретесь с МОЛОЧНИЦЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить молочницу принимая каждый день.
Частым спутником при поражении грибами Candida кишечного тракта является молочница анальная. Как и все ее разновидности, она может появляться при определенных условиях. Страдают от заболевания пациенты с глистными инвазиями (в основном с острицами), трещинами прямой кишки и ануса. Зачастую микротравмы, полученные от анального секса, или несоблюдение гигиены приводят к росту грибка в прианальной области. Перианальный кандидоз может иметь и ряд других предрасполагающих факторов:
- Физиологический дефицит иммунитета (недоношенные, беременные, частые стрессы);
- Наследственное нарушение иммунитета;
- Онкологические болезни (особенно при проведении химиотерапии);
- Аутоиммунные болезни (волчанка, ревматоидный артрит, бронхиальная астма). Риск, что кандидоз анального отверстия возникнет, увеличивается при проведении интенсивной терапии гормонами;
- Трансплантация органов на фоне приема препаратов, подавляющих иммунитет;
- Эндокринные патологии;
- Болезни, приводящие к истощению организма;
- Состояния после тяжелых травм и ожогов;
- Длительное лечение антибиотиками;
- СПИД;
- Недостаточное питание.
Симптомы заболевания
Обычно анальный кандидоз течет в двух основных формах — как последствие молочницы кишечника или как дерматит. Но возможна и комбинированная клиническая картина болезни. Если молочница ануса — это последствие поражения кандидами кишечника, то все клинические симптомы будут напоминать проктит. У больного появляются жалобы на тянущие боли в сегменте толстой кишки, которые обостряются во время дефекации. Молочница в заднем проходе при такой форме может сопровождаться болезненными тенезмами и кровянистыми или слизистыми примесями в кале. Кандидоз перианальной области может протекать тяжело, так как кандиды прорастают в стенку кишки и распространяются по другим тканям, поражая и анус. Обычно такому состоянию может предшествовать стойкое нарушение иммунитета.
Для лечения молочницы наши читатели успешно используют Кандистон. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию. Подробнее здесь…
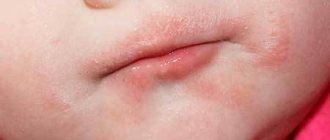
Если же кандидоз ануса проходит без поражения кишечника, то все симптомы могут напоминать дерматит. В острой форме заболевания пациенты в основном жалуются на зуд постоянного характера, что может быть признаком многих патологий. Кандидоз заднего прохода приводит к гиперемии и рыхлости прианальной области. При обследовании можно увидеть следы расчесов или микротравм. Вокруг ануса появляется едва заметный налет белого цвета. Обычно так начинается первичная молочница анального отверстия.
Лечение анальной молочницы
Для того чтобы установить, есть ли молочница вокруг ануса, проводят обследования. Основной метод обнаружения — мазок. Пациентам со стойкими формами болезни предлагают пройти тест на ВИЧ. После того как установят причину, начинают лечение анального кандидоза. При поражении кишечника назначают системные противомикотичеие препараты. Как правило, лекарства подбирают после теста на чувствительность. Применение местных средств в этом случае, исполняет роль вспомогательной терапии. Они необходимы для того, чтобы вылечить кандидоз вокруг ануса. Обычно назначают мази: Клотримазол, Кандид, Пимафуцин.
Если же у пациента первичный кандидоз заднего прохода, лечение протекает легче. Назначают местные препараты: Клотримазол, Низорал, Экзодерил. При острой форме эффект приносят аппликации с противогрибковыми лекарствами. Помимо антимикотического лечения, проводят меры по устранению факторов, которые вызвали кандидоз анальности. Чтобы лечение молочницы в заднем проходе было эффективным, необходима консультация у таких специалистов: иммунолог, ревматолог, эндокринолог. Это поможет выявить истинную причину болезни и будет содействовать предотвращению рецидивов.
Различия опрелостей по степени тяжести
Опрелость на попе у новорожденного сопровождается специфическими симптомами. Их выраженность определяется степенью тяжести заболевания. Часто они переходят одна в другую, из-за чего клиническая картина пополняется новыми симптомами. Детские дерматологи различают три степени раздражения кожи:
- Легкая. На попе возникают небольшие красные пятна. Отмечается легкое шелушение и гиперемия кожных покровов. Ребенок практически не ощущает дискомфорта, возможен умеренный зуд в области паха.
- Средняя. На ягодицах образуются ярко-красные пятнышки с мелкими трещинками. При инфекционном воспалении возникают множественные гнойнички. На этой стадии у детей нередко диагностируют микробную экзему, которая провоцирует зуд, жжение, болезненные ощущения.
- Тяжелая. Мягкие ткани сильно гиперемированы, на попе возникают области с отслоением кожи. Опрелость проявляется изъязвлениями, трещинками, кровоточащими эрозиями.
Опрелости 2 и 3 степени вызывают у младенца сильный зуд, жжение, болезненные ощущения. Из-за этого самочувствие ухудшается, снижается аппетит. Ребенок становится капризным, часто плачет, беспокойно спит. При инфекционном воспалении возникают:
- повышенная температура;
- избыточная потливость;
- лихорадка;
- бессонница.
При длительном течении болезни у грудничков быстро снижается масса тела. Чтобы предупредить опасные осложнения, следует обращаться к педиатру или детскому дерматологу при первых признаках опрелостей в области паха.
Как ведет себя ребенок при зуде?
Ребенок более 2 лет сам расскажет о проблеме. Если он еще плохо говорит, то постарается объяснить жестами, обращая внимание на попу. Дети от 1 до 2 лет не могут правильно выразить просьбу о помощи, поэтому просто капризничают или плачут. Во время кормления им трудно сидеть спокойно на месте. Можно заметить, что малыш чешет место в области анального отверстия, и так выявить причину беспокойства.
Сложнее всего дела обстоят с грудничками. Они не могут дотянуться до попы и почесать ее. Если младенец часто плачет и не может заснуть, обратите внимание на область вокруг ануса – красная попа и наличие раздражения с большой вероятностью говорит о зуде.
Почему появляется
Отсутствие приобретенного иммунитета, недоразвитость эпидермиса и высокая проницаемость защитного слоя кожи (водно-липидной мантии) – основная причина покраснения в паху на попе. Детская кожа уязвима для грибковых и бактериальных инфекций из-за несовершенства клеточного барьера. Поэтому при игнорировании проблемы у грудных детей часто возникают гнойные осложнения.
Опрелость на попе у ребенка – следствие продолжительного контакта с раздражающими веществами:
- мочой;
- каловыми массами;
- потом;
- кожным жиром.
Использование синтетической одежды и ползунков с грубыми швами увеличивает риск раздражения ягодиц. Болезнь возникает на местах постоянного контакта кожи с фекалиями, швами одежды, влажными пеленками и т.д. К причинам, которые провоцируют покраснение и шелушение эпидермиса у грудничков, относят:
- редкую смену подгузников;
- чрезмерное укутывание;
- тесное пеленание;
- недостаточное обсушивание кожи;
- частое купание;
- аллергию на прикорм;
- лечение антибиотиками;
- жидкий стул.
В зависимости от провоцирующих факторов, в педиатрии различают множество типов опрелостей у грудничков. Но только некоторые из них поражают кожу в области паха и ягодиц:
- пеленочный дерматит – покраснение кожных складок в местах их контакта с влажными подгузниками, пеленками;
- интертриго – раздражение межъягодичных складок из-за скопления в них влаги и регулярного трения друг с другом;
- себорейная экзема – обширные красные пятна на попе и гениталиях, приводящие к огрубению кожных покровов;
- аллергическое кольцо – сыпь в межъягодичной области, возле заднего прохода, вызванная пищевой аллергией;
- кандидамикотическая опрелость – бледно-красные пятнышки на ягодицах, вызванные грибковой инфекцией;
- импетиго – гнойное воспаление, спровоцированное гноеродными бактериями (стрептококки, стафилококки).
Раздражению на ягодицах больше подвержены дети с диатезом, избыточным весом тела, склонностью к аллергии, иммунодефицитом, дисбактериозом, лактазной недостаточностью, кишечными болезнями.
Самой главной причиной появления опрелостей у детей является не совсем правильный уход за дерматологическими покровами. Чем дольше они пребывают в контакте с агрессивной средой, тем больше усугубляются воспалительные процессы.
Также риск опрелостей возрастает при введении прикорма, искусственном вскармливании малышей.
Кандидоз ануса – причины возникновения и особенности лечения
Молочница может локализоваться практически в любом месте. Нередкость и кандидоз ануса, представляющий грибковое заболевание, вызванное возбудителем молочницы кандидой при дислокации грибка в прямой кишке и непосредственно в заднем проходе. Развитию инфекции подвержены как дети, так и взрослые.
Причины
Основными причинами роста колоний грибка кандиды являются несоблюдение личной гигиены и ослабление иммунитета.
Может быть спровоцирован кандидоз и другими сопутствующими факторами:
- Клизмы, которые вымывают здоровую микрофлору, предоставляя патогенным колониям возможность развиваться;
- Частые запоры или диарея;
- Аллергические реакции на туалетные принадлежности (бумага, мыло);
- Диабет;
- Нарушение работы желез внутренней секреции;
- Трещины и травмы заднего прохода;
- Вовремя не вылеченная молочница влагалища или полового члена;
- Новообразования в области прямой кишки (полипы, геморрой);
- Применение лекарственных препаратов, которые снижают сопротивляемость организма к некоторым категориям инфекций (антибиотики, гормональные медикаменты, стероиды).
За редким исключением причина развития молочницы не поддается идентификации. В этом случае диагноз выставляется как первичная молочница ануса.
Симптомы и признаки
Проявляется развитием и усугублением сопутствующих заболеваний, которые стали основной причиной развития молочницы. Так, например, расстройство кишечника (запор, диарея) могут выступать как причиной, так и проявлением заболевания.
Также в комплекс симптомов кандидоза входят:
- Боли в области живота;
- Воспаления слизистых кишечника;
- Частые вздутия живота;
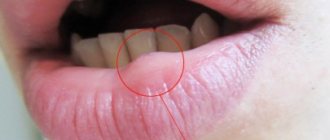
- Наличие молочницы на других участках (язвочки и белый налет в ротовой полости, проявления заболевания в мочеполовой системе);
- Капельное присутствие крови в каловых массах;
- Зуд и жжение в области ануса;
- Глисты;
- Анусный герпес.
У взрослых заболевание усугубляется ректальными кровотечениями, сепсисом, распространением кандидоза на внутренние органы, в частности на печень и поджелудочную железу, развитием язвенной болезни 12-перстной кишки.
Часто данная симптоматика появляется у лиц, входящих в группу риска – ВИЧ-инфицированные, представители нетрадиционной сексуальной ориентации. К сожалению, для постановки диагноза приходится дожидаться визуальных проявлений заболевания.
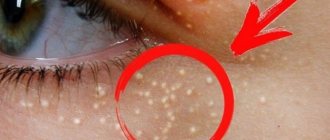
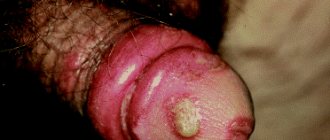
А это в данном случае белый, коим и проявляется у взрослых и детей кандидоз ануса. Фото как это выглядит вы можете посмотреть ниже:
Чем отличается молочница ануса у ребенка?
ВАЖНО: молочница ануса у ребенка должна насторожить вдвойне – при первых же признаках следует обратиться к врачу. В случае игнорирования симптомов возможны нарушения со стороны развития детского организма (к примеру, снижение веса и остановка роста).
Довольно часто новорожденный ребенок получает молочницу от мамы. Передача грибка кандиды происходит во время рождения или во время кормления грудью. Перед родами женщина проходит обработку, но за один раз молочница не лечится.
Тем более, если кандидоз распространился с половых органов на окружающие ткани (анус), а также на внутренние органы и ротовую полость.
То есть еще до рождения ребенка он может являться носителем грибка кандиды в чрезмерном количестве.
Кормление грудью провоцирует развитие грибковых колоний на груди матери и ребенок поглощает инфекцию вместе с молоком. Проблема в том, что малыш не может сказать, что у него где-то болит или то-то чешется.
Младенец все время плачет и сложно определить причину. Молочница вокруг ануса у детей сопровождается и нарушением стула – то понос, то запор.
Но у детей это частая проблема, связана в большей степени с привыканием к новым продуктам.
Особенности лечения
В связи с тем, что симптоматика молочницы ануса не всегда однозначна, обязательно нужно посетить врача, в частности проктолога, который выпишет направление на мазок из прямой кишки и на общие анализы крови и мочи. На основании полученных результатов врач диагностирует кандидоз ануса, лечение также должен назначать доктор.
Курс терапии в большинстве своем заключается в назначении противогрибковых препаратов, действие которых направлено на нейтрализацию патогенного возбудителя (дополнительно к этому в качестве симптоматического средства применяется мазь от зуда в области ануса). Попутно следует заняться восстановлением здоровой микрофлоры кишечника, укреплением иммунной системы.
Препараты
Самыми распространенными препаратами для внутреннего применения являются Нистатин, Клотримазол, Натамицин. Для наружного и местного использования есть масса мазей, кремов, спреев, растворов, свечей и таблеток для введения в проблемную зону. Также можете опробовать Кандистон от молочницы – новый спрей для лечения недуга.
Про лучшие ректальные свечи для лечения кандидоза читайте в отдельной статье!!!
Для более качественной и эффективной терапии следует использовать комплексный подход к решению проблемы кандидоза ануса. Это совмещение наружной обработки пораженных участков и использование препаратов для внутреннего применения.
Следует учитывать, что наступление облегчения симптомов наступает довольно быстро, но приостанавливать курс (схему) лечения нельзя ни в коем случае. Так как может случиться рецидив, грибковая инфекция распространится на окружающие ткани и органы и заболевание перейдет в хроническую форму.
Народные средства
Параллельно с традиционными методами лечения молочницы ануса успешно применяются рецепты народной медицины. В основном «бабушки» рекомендуют различные ванночки и растворы для подмывания:
- Раствор из малой барвинки (1 ложка листьев на стакан кипятка). Состав проварить 20 минут на водяной бане и настоять еще 15 минут. Процеженным остуженным отваром нужно подмываться дважды в день. Срок – 1 неделя;
- 3 ложки смеси ромашки, березовых почек, череды и дубовой коры в равных количествах необходимо залить литром кипятка и настаивать 15 минут. Весь объем настоя разбавляется в ванной, принимать которую нужно в течение 20 минут. Такие водные процедуры важно повторять через день в течение 2 недель;
- 2 ложки сбора из цветов липы, мяты, ромашки и тысячелистника залить стаканом кипятка и проварить на водяной бане около 5 минут. Настаивать 2 часа. Принимать внутрь по 100 мл отвара трижды в день. Также этот рецепт можно использовать и для дальнейших промываний.
Как снять зуд в анусе при кандидозе?
Зуд и жжение в области заднего прохода при кандидозе ануса – самый неприятный симптом. Нейтрализации данного симптома оказывается особое внимание. Зуд в анусе при молочнице вынуждает пациента чесать место инфекции. А это может привести не только к переносу инфекции, но к осложнениям кандидоза через ранки и трещины, которые появляются в процессе расчесывания.
Зуд в прямой кишке успешно снимается с помощью мази Клотримазол или подмыванием ромашкового отвара. В случае возникновения зуда при ношении белья из синтетического материала достаточно сменить его на натуральные ткани (хлопок).
Косвенное облегчение зуда ануса может принести и смена привычного питания. Исключение из рациона острых и пряных блюд заметно снизит уровень интенсивности жжения в прямой кишке.
Профилактика
Несомненно, главным условием профилактики развития грибковых заболеваний является соблюдение личной гигиены.
Если пациент склонен к аллергическим реакциям на определенную группу продуктов питания, проявляемых нарушением функций желудочно-кишечного тракта (понос, запор), – их следует исключить из рациона. От ношения синтетического белья также лучше отказаться.
Вызвать кандидоз ануса может и курс лечения антибиотиками (соответственно, постарайтесь не допускать ситуаций, при которых антибиотикотерапия является обязательной).
Источник: //lechenie-molochnicy.info/kandidoz-anusa.html
Возможные последствия для здоровья
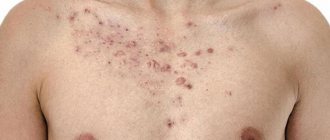
Если воспаление прогрессирует, это создает условия для размножения болезнетворных микроорганизмов. Из-за несовершенства клеточного барьера в трещинки и изъязвления на попе проникает грибковая или бактериальная инфекция. В результате возникают осложнения:
- пиодермия – гнойное воспаление, вызванное гноеродными кокками;
- геморрагия – самопроизвольное точечное кровотечение из поврежденных сосудов;
- сепсис – системное заражение патогенными бактериями, которые проникли в кровоток.
Опрелости на попе чреваты хроническим воспалением кожи, образованием незаживающих ран. Осложнения чаще встречаются у новорожденных и грудничков со светлой и чувствительной кожей.
Чем лечить опрелости у грудничка на попе
Чтобы понять, что делать при опрелостях в пахово-бедренной области, определяют причину заболевания. Диагноз устанавливается детским дерматологом или педиатром. Принципы лечения определяются степенью повреждения эпидермиса, наличием осложнений. Стандартной терапией предусмотрено:
- местное лечение противовоспалительными мазями;
- соблюдение санитарно-гигиенического режима;
- физиотерапевтические процедуры.
Если болезнь вызвана диатезом, назначают десенсибилизирующие (противоаллергические) средства. Многие из них содержат гормональные добавки, поэтому перед обработкой попы мазями консультируются с педиатром.
Правильный уход
Если опрелости на попе у грудничка не сопровождаются изъязвлением мягких тканей, медикаментозное лечение не назначается. Чтобы устранить раздражение и шелушение кожи, достаточно следить за гигиеной малыша:
- подгузники меняют с периодичностью в 2.5-3 часа и после каждой дефекации;
- подмывают грудничка 2-3 раза в сутки с гипоаллергенным мылом;
- перед пеленанием кожу на попе просушивают хлопчатобумажными салфетками или махровым полотенцем;
- 1-2 раза в сутки кожные складки обрабатывают тальком или детской присыпкой;
- при шелушении кожи обрабатывают попу гипоаллергенным кремом с легкой текстурой.
Чтобы вылечить опрелости у ребенка, нужно как можно реже использовать подгузники. Они выполнены из синтетических материалов, которые не пропускают воздух. Из-за этого в области паха скапливаются потовые выделения и кожный жир.
Купания
Водные процедуры – важная составляющая правильного ухода за новорожденным. Но иногда опрелость на попе становится причиной слишком частого или редкого купания малыша. Чтобы предотвратить раздражение, нужно учитывать такие нюансы:
- водные процедуры совершают дважды в день – утром и вечером;
- длительность купания не должна превышать 10-15 минут;
- температура воды должна находиться в пределах 36-37°C;
- после купания новорожденного споласкивают чистой водой;
- кожные складки на попе, шее и под коленками аккуратно промакивают полотенцем.
Применение трав для ванн – безобидное дополнение к водным процедурам. Отвары из череды, лекарственной ромашки дезодорируют и успокаивают кожу. Рекомендуется добавлять их в ванночку не более 2-3 раз в неделю.
Также педиатры советуют использовать мыло с нейтральным уровнем рН. Это предупредит обезвоживание и шелушение эпидермиса на попе.
Воздушные ванны
При лечении опрелостей 1 степени нужно снять подгузник, устроить грудничку воздушные ванны, оставить его голеньким на четверть часа. Совершается процедура с учетом таких требований:
- оптимальная температура воздуха в помещении – 22-23°C;
- по мере взросления ребенка температуру снижают до 20°C;
- аэрационную терапию совершают ежедневно в утренние часы;
- во время принятия воздушных ванн делают гимнастику или массаж.
Аэрационная терапия – лучшее средство от опрелостей у новорожденных. Ежедневные процедуры улучшают газообмен в тканях, предупреждают скопление влаги, покраснение попы, укрепляют детский иммунитет.
Мази из аптеки
Опрелость между ягодицами лечат антисептическими, подсушивающими и противовоспалительными мазями. Чтобы устранить раздражение на попе, используют:
- Деситин;
- Бепантен;
- Д-Пантенол;
- Цинковая мазь;
- мазь календулы.
Сильные опрелости, которые сопровождаются гнойным воспалением, лечат противомикробными и глюкокортикостероидными средствами – Стрептоцидом, Адвантаном, Синтомицином. Для ускорения регенерации кожи на попе используют иммуностимулирующую мазь Метилурацил.
Народные методы
Для ликвидации опрелостей на попе у грудничка часто используют антисептические и ранозаживляющие отвары из лекарственных трав:
- аптечной ромашки;
- зверобоя;
- календулы;
- череды;
- коры дуба;
- шалфея;
- полевого хвоща;
- листьев ежевики.
В качестве присыпки для устранения влаги в кожных складках используют гречневую муку, споры плауна. При сильном покраснении попы делают примочки с настоем эвкалипта. Сильные боли купируют компрессами из измельченных семян льна, залитых кипятком.
Другие меры
Как лечить опрелости у новорожденных на попе, определяют по выраженности симптоматики. При изъязвлениях и мокнутии используют спреи и кремы с тальком и оксидом цинка:
- Халику;
- Пантенол-спрей;
- Циндол;
- Судокрем.
Перед использованием подгузника ягодицы обрабатывают антисептическими присыпками (Карапуз, Джонсон Беби, Аленка, Пушок). В случае септического воспаления назначаются физиотерапевтические процедуры.
Хотя современная медицина позволяет нам достаточно быстро устранить в дефекты кожи, в случае с маленьким детьми, лучше заниматься профилактикой.
Для уничтожения инфекции пораженные ткани облучают ультрафиолетом. Мокнутие, трещинки обрабатывают раствором бриллиантовой зелени.
Возможные причины проблемы
При неправильной гигиене и использовании синтетического нательного белья у малыша возникают опрелости (рекомендуем прочитать: чем можно вылечить опрелости у новорожденного?). Его кожа слишком чувствительна и болезненно реагирует на раздражители. Частый контакт с калом и мочой, мокрый и некачественный подгузник (создающий парниковый эффект), неудобная натирающая одежда, потница вызывают воспалительное поражение, от которого кожа становится красная и начинает чесаться.
Несбалансированное и однообразное питание, ранний и резкий переход на искусственное кормление, некоторые перенесенные инфекционные заболевания приводят к нарушениям микрофлоры кишечника, вызывающим дисбактериоз (см. также: как быстро вылечить дисбактериоз кишечника у грудничка?). Основные симптомы – вздутие живота, тошнота, запор или понос. При поносе зуд в заднем проходе вызывают частые походы в туалет, а при запоре – разрыв складок кожи ануса.
Зуд могут спровоцировать дисбактериоз кишечника и другие проблемы в работе ЖКТ
Появление сыпи, шелушений, крапивницы, отеков, сопровождающихся насморком и чиханием, могут быть признаком аллергии. Причины – использование неподходящих гигиенических средств, синтетическая одежда, пища, содержащая аллерген, переедание сладкого. Иногда ее может вызывать некачественный подгузник.
Схожие симптомы вызывает чесотка. Ее возбудителем является чесоточный клещ. Он поселяется в верхних слоях кожи и паразитирует в ней, питаясь, откладывая яйца и прокладывая ходы, что и вызывает нестерпимый зуд. Чесоткой может заразиться даже самый чистоплотный человек – достаточно воспользоваться вещами больного или вступить с ним в прямой контакт (подробнее в статье: причины возникновения чесотки у детей).
Если зуд в заднем проходе у ребенка возникает вечером или в ночное время – скорее всего это гельминтоз. Заболевание вызывается паразитическими червями, такими как острицы, лентец широкий, власоглав, печеный сосальщик или аскариды. Они попадают в кишечник человека через немытую или зараженную пищу, воду, грязные руки, при прямом контакте с домашними животными.
Гельминты не могут размножаться в организме, поэтому по ночам выползают из кишечника, чтобы отложить возле ануса яйца, чем и вызывают раздражение. Почесав попу, ребенок разносит яйца по своим рукам и постельному белью, что способствует их распространению. Это особенно актуально для маленьких детей, ведь они часто ленятся соблюдать правила гигиены.
Одной из главных причин зуда является заражение гельминтами (подробнее в статье: гельминты у детей: симптомы заражения паразитами)
Вышеуказанные причины являются самыми распространенными. Зуд в заднем проходе может сопровождать также следующие патологии:
- Грибковые поражения. Возникают по причине снижения иммунитета вследствие длительного приема антибиотиков. Отличительная особенность – жжение и зуд возникают после туалета.
- Стрессовые ситуации. Нервное перенапряжение вызывает снижение защитных сил организма, отчего кожа становится более чувствительной.
- Кожные заболевания. Это могут быть плоский лишай, остроконечные кондиломы, дерматит, герпес, псориаз, экзема. Вызываются патогенной бактериальной или вирусной микрофлорой, паразитами, механическими и термическими воздействиями, радиоактивным облучением, воздействием химических веществ.
- Злокачественные опухоли в кишечнике. Сопровождаются, помимо зуда, кровянистыми выделениями, болезненностью, ощущением наличия внутри анального отверстия инородного тела.
Профилактика высыпаний на попе
Чтобы предупредить покраснения и язвочки на попе у грудничка, нужно соблюдать правила санитарно-гигиенического ухода:
- подгузники меняют не реже 1 раза в 3 часа;
- перед сменой простынки в кровати ребенка подмывают;
- после водных процедур кожу просушивают полотенцем;
- ежедневно устраивают воздушные ванны;
- кожные складки обрабатывают тальком или присыпкой.
Одежда и постельное белье из натуральных материалов лучше пропускают воздух и предупреждают скопление влаги в межъягодичной складке. Педиатры советуют не реже 1 раза 2-3 дня смазывать нежную кожу детским кремом. Для стирки вещей используют только гипоаллергенный порошок. При соблюдении санитарно-гигиенических правил и профилактических мероприятий опрелости в паховой области у грудничков не возникают.