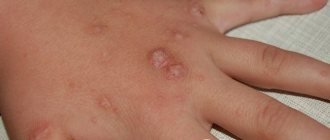
Наросты могут появиться у любого человека независимо от возраста и пола. В большинстве случаев они не представляют никакой угрозы для человека. Но если наросты на коже появляются в неудобных местах, постоянно травмируются, меняют свою форму и размер, к ним следует присмотреться внимательно и при необходимости посетить врача.
Что будет, если оторвать папиллому на ножке
При отрыве папилломы на ножке от основания доброкачественное новообразование начинает воспаляться.
При этом образуется раневая поверхность.
Все это сопровождается зудом и повышением температуры тела.
Идет нагноение и припухлость из-за воспалительной реакции.
Остатки папилломы необходимо удалить в стационарных условиях.
Такие травмы грозят перерождением доброкачественной папилломы в злокачественное новообразование.
Иногда, при хорошем иммунитете, папилломы отрываются и новые не вырастают.
Негативного влияния нет.
Восстановление идет полное.
Околоногтевые, подошвенные, нитевидные бородавки
Виды и особенности бородавок:
- Околоногтевые бородавки представляют собой доброкачественные образования, которые не несут особой опасности организму. Чаще всего околоногтевые бородавки образовываются из-за вируса 2 типа. Основные места поражения: кутикула, под ногтями. Вирусом, который вызывает появление околоногтевых бородавок, можно заразиться от больного человека. Кроме этого, вирус может попасть в организм человека через мелкие травмы и порезы кожного покрова.
- Подошвенные бородавки внешне представляют собой наросты округлой формы, достаточно плотные. Как правило, подошвенные бородавки образуются на стопах и пальцах ног. Основной причиной образования подошвенных бородавок является наличие в организме вируса папилломы. Тут вы можете прочитать подробную информацию о таком виде наростов и посмотреть фото подошвенной бородавки.
- Нитевидными бородавками называются тонкие наросты, которые образуются на коже лица и в складках кожи. Размер образований может достигать 6 мм в длину. Обуславливаются нитевидные бородавки вирусом папилломы и могут распространяться на соседние участки кожи.
Вам может быть интересно! Фиброма кожи: фото, причины, лечение и последствия
Симптомы
Симптомы околоногтевых бородавок:
- Наросты, располагающиеся в районе ногтя
- Плоская и овальная форма наростов
- Шероховатая поверхность
Симптомы подошвенных бородавок:
- Плотный нарост округлой формы на подошве
- Появление боли при ходьбе
- Зуд в районе образования
Симптомы нитевидной бородавки:
- Вытянутое образование в форме шишки
- Длина нароста может достигать 6 мм
- Окраска образования может быть разной, начиная от телесного цвета и заканчивая коричневым
Фото бородавок
Околоногтевая бородавка:
Подошвенная бородавка:
Нитевидная бородавка:
Как отличить папиллому от родинки
Папиллома бесцветная и на ножке.
У невуса или бородавка нет ножки, они имеют окраску коричневую.
Папилломы желательно удалять, так как они, чаще всего, находятся в местах повышенной травматизации и не очень эстетичны.
Как правило, родинки не представляют никакой опасности.
Они не имеют особой функции и в своей структуре содержат различные пигменты в большом количестве.
Кондиломы — наросты на коже в паховой области и заднем проходе.
Причина та же — вирус папилломы. Характерные гладкие или шероховатые наросты, размером — от одного миллиметра до 3 см. Бывают одиночные или сливаются. Локализуются в области гениталий и заднего прохода. У мужчин – возле головки и венца полового члена, уздечки. У женщин расположены – на половых губах, клиторе, реже на шейке матки, внутри влагалища. Наросты на коже в половых областях при осуществлении полового акта причиняют дискомфорт, осложняют родовой процесс. Множественное разрастание кондилом – служит признаком ослабленной иммунной системы. Заражение наростами происходит при половом акте с носителем вируса, очень редко бытовым путем.
Папиллома на ножке: диагностика, гистология
Папилломы на ножке, как и другие папилломы, необходимо подвергнуть гистологическому исследованию.
Это будет дополнением цитологического исследования.
Метод гистологического исследования состоит в анализе биоптата – части папилломы, полученный при ее удалении.
Для этого используется микроскоп.
Мы оцениваем характер доброкачественной опухоли и определяем степень онкогенности папилломы.
Уже через трое суток после проведенного исследования мы имеем результат.
Постановка диагноза папилломатоза при зараженности ВПЧ происходит на основании лабораторной диагностики:
- цитологического анализа (для определения изменений в клеточном материале исследуемого образца);
- проведения полимеразной цепной реакции (для нахождения ДНК вируса в исследуемом материале);
- получении биоптата для проведения гистологического исследования;
- проведения самого гистологического исследования;
- проведение дайджин-теста.
Дайджин-тест проводится с целью определения типа ВПЧ, его количества и степени онкогенности.
Без проведения лабораторных методов исследования, на основании только клинической картины, даже опытный врач испытывает затруднения в правильной и точной диагностике.
Симптомы
Понять происхождение объемного процесса удастся лишь после анализа всей информации о его характере. Это невозможно без рассмотрения клинической картины патологии – суммы субъективных и объективных симптомов, выявленных при врачебном обследовании.
Доброкачественные опухоли
Тем людям, у кого на носу появилось уплотнение, необходимо задуматься о вероятности опухолей. Если новообразование доброкачественное, оно растет медленно, имеет ограниченный характер и не разрушает окружающие ткани. Патологическим ростом могут обладать клетки любой тканевой группы, потому и существует масса различных состояний.
Образования, выступающие над поверхностью кожи носа, как правило, из нее же и образуются. Пигментные невусы и папилломы имеют поверхностное расположение, а фибромы залегают более глубоко. Первые нетрудно обнаружить по темной окраске, обусловленной меланоцитами. Папиллома выглядит как сосочковые разрастания или цветная капуста, обладая бугристой поверхностью и мягкой консистенцией. А фиброма является более плотным шариком в толще кожи, но может и расти на ножке. Именно так и может выглядеть шишка под носом.
Из хрящей и носовой перегородки может расти фиброма, а из костных образований – остеома. Перекрывая просвет, они создают ощущение заложенности, мешают дыханию и способствуют появлению воспалительных реакций. Затруднение оттока секрета и раздражение слизистой оболочки являются благоприятными условиями для ринита (насморка). С эпителиальной выстилкой связаны кистозные образования, которые образуются при закупорке желез. В отличие от хондром, фибром и остеом, они мягкие и, как правило, не достигают больших размеров.
Отдельного рассмотрения требуют ангиомы, образующиеся из сосудистых петель. Они могут быть капиллярными, кавернозными и смешанными, имеют красно-бордовую или синюшную окраску, мягкие на ощупь. При надавливании сосудистая ткань спадается, а кожа становится бледнее. В основном ангиомы имеют врожденное происхождение, а область лица – их наиболее частая локализация.
Опухолевые образования, имеющие доброкачественный характер, могут исходить из любой ткани носа.
Воспалительная патология
Воспалительные прыщи на лице – явление достаточно частое. Но фурункул представляет собой более серьезное заболевание, при котором поражается волосяной фолликул с сальной железой. Микробному воспалению способствует загрязнение кожи, переохлаждение и снижение иммунитета. В окружности носа волосяных фолликулов особенно много у мужчин, но слизистая оболочка ноздрей также их содержит.
Сначала люди замечают, как на коже возникает краснота и болезненная припухлость, а особенно сильный дискомфорт доставляет воспалительное уплотнение в носу. Далее происходит созревание фурункула, что сопровождается ухудшением общего состояния и лихорадкой. Постепенно гнойник увеличивается в размерах, растет отек, усиливаются боли и нарушается функция носа. О формировании некротического стержня говорит появление пустулы на вершине конусообразной шишки. А прорыв фурункула характеризуется отхождением гноя и улучшением самочувствия.
Гнойники в области верхней губы и носа очень опасны. Эти зоны имеют общий кровоток с полостью черепа, поэтому инфекция при запоздалом выявлении и неверном лечении способна проникать в сосудистую сеть. Это ведет к тромбозу кавернозного синуса, менингиту и абсцессам, результатом может быть и септическое состояние.
Злокачественные процессы
Особую опасность представляет злокачественная опухоль. В этом случае клиническая картина становится яркой, а течение процесса более быстрым. Среди симптомов, по которым можно заподозрить онкологию, стоит отметить такие:
- Образование язвы.
- Выделение гноя.
- Кровотечение.
Меланома выглядит как асимметричная родинка, изменившая свой цвет (потемневшая или осветлившаяся), имеющая неравномерную окраску и нечеткие границы. Для любого злокачественного образования характерны быстрый рост, спаянность с окружающими тканями и признаки деструкции. Большие опухоли могут разрушать наружный нос и приводить к обезображиванию лица. А когда появляются метастазы, возникают и другие нарушения (головокружение, головные боли, интоксикация, исхудание).
Вероятность злокачественной опухоли можно исключить лишь при детальном обследовании пациента.
Осложнения папиллом
Самое главное осложнение – это перерождение доброкачественных новообразований в злокачественные опухоли.
Нужно максимально быстро установить тип ВПЧ, вызвавший образование папиллом.
Если это высокоонкогенный тип 16 или 18, постоянно наблюдать за развитием и изменением состояния папиллом.
Еще эти папилломы на ножке грозят травматизацией и рецидивным течением.
Об этом нужно помнить всегда и не допускать травматизации, а после удаления папиллом заниматься профилактикой их появления.
Причины возникновения
Причины возникновения прыщей и шишек на лице
После заключительного абзаца в предыдущем разделе справедливо возникает вопрос: можно ли избежать появления таких неприятностей на лице, как прыщ или даже цела я их россыпь, угрей, шишек, жировиков и прочих, портящих внешнюю красоту и влияющих на здоровье, образований?
Многие ответят, что соблюдение личной гигиены и своевременный уход за кожей лица помогут этого избежать и в подавляющем большинстве случаев будут правы. Однако чтобы точно знать, как бороться с этой напастью, которая для некоторых людей, независимо от возраста пола и рода деятельности является настоящей проблемой, нужно знать причины их появления.
А их несколько:
Возникновение прыщей и шишек на лице
- проблемы с гормональным фоном.
- неправильный режим питания и употребление вредных продуктов.
- алкоголь, курение и прочие вредные привычки.
- аллергические реакции.
- заболевание нервной и эндокринной систем.
- травмы.
- генеалогический фактор.
- перегрев или наоборот переохлаждение.
- инфекция.
- злоупотребление синтетическими косметическими средствами.
- ну и конечно, несоответствующий уход за кожей лица.
На первый взгляд причин довольно много и соблюдать их все слишком проблематично в нашем ускоренном, наполненном стрессами и вредными выбросами, мире. Однако если проанализировать весь список, становится понятно, что большинство из них связаны с неправильным образом жизни. Так что ничего сложного в этом нет, надо просто заботиться о своём общем здоровье не только тогда, когда проблема уже на лицо, но и в то время, когда всё хорошо и кажется, что беспокоиться не о чём.
Перерождение папиллом в злокачественную патологию
Нужно помнить всегда, что ВПЧ грозит онкологическими заболеваниями.
Особенно высокоонкогенного типов, например, 16 и 18.
Обычно, злокачественное перерождение клеток папиллом занимает десять-двадцать лет от момента заражения.
Процесс ускоряется от курения, употребления алкогольных напитков, ожирения и гормональных нарушений, снижающих иммунитет.
Именно снижение иммунитета, возникающее по разным причинам, способствует активации ВПЧ и переходе доброкачественного состояния папиллом в злокачественную патологию.
Деструкция папиллом усиливается от цитомегаловируса, генитального герпеса, хламидиоза, сифилиса, гонореи, трихомониаза.
Ну и конечно, нужно избегать частого травмирования папиллом, что способствует их малигнизации.
Прямым показанием к удалению папиллом является наличие крупных папиллом.
Их часто задевают и травмируют.
Методы удаления папиллом
Методов удаления папиллом существует достаточно много.
Рассмотрим все.
Во-первых, это разрушение папиллом с помощью специальной жидкости, содержащей щелочь.
Их приобретают в аптеках по рецептам от лечащего врача.
Недостатком считают:
- необходимость точного локального нанесения жидкости на папилломы,
- риск химического ожога прилегающих тканей,
- болезненность процедуры,
- возможность появления рубцов на месте удаления папиллом.
Обычно, к методу прибегают, удаляя одиночные вульгарные папилломы (бородавки) рук.
Для нитевидных папиллом он не подходит.
Для криодеструкции используют хладоагенты.
В основном, используют жидкий азот.
Хотя возможны и другие хладоагенты.
Нанесение хладоагента безболезненное, острая боль возникает потом, когда идет «размораживание».
Спустя определенное время окружающие ткани краснеют и отекают.
Идет активное формирование подкожного пузыря, наполненного жидкостью.
Через неделю (максимум полтора месяца) все заживает и восстанавливается.
Три недели отмирают ткани под корочкой, при этом надежно уничтожаются инфицированные ткани.
Рубцов нет, а любые следы исчезают за шесть месяцев.
Интимную зону и лицо этим методом не лечат.
Во-первых, половая зона очень чувствительна.
А во-вторых, для лица он не подходит ввиду послеоперационного отека и покраснения окружающих тканей.
С помощью специального прибора удаляют папилломы методом радиоволновой коагуляции.
Чаще всего пользуются Сургитроном.
Метод не доставляет болезненных ощущений.
Несколько радионожей в комплекте позволяет выбрать самый удобный для папилломы данной локализации.
Радионож обеспечивает направленное высокочастотное излучение, которое отсекает папиллому, «испаряя» ее ткани.
Реабилитационного периода нет.
Операция быстрая, безболезненная и не оставляющая следов вмешательства.
Но если есть острые воспалительные процессы или обострены хронические, то радиоволновую коагуляцию не используют.
Также противопоказанием использования метода служат сахарный диабет, беременность, лактация и любая онкопатология в организме.
Но если нет противопоказаний, методом успешно пользуются в любом месте.
Пациенты говорят, что единственный недостаток метода – это неприятные ощущения в момент введения анестетика.
Лазерным лучом тоже бесконтактно удаляют папилломы.
Здоровые ткани не повреждаются.
Инфицированные ткани папилломы, как бы «испаряются», под действием лазерного луча.
Сеанс лазерного удаления папиллом проходит недолго, считанные минуты.
Полная реабилитация проходит за две недели.
Побочными эффектами считают длительное покраснение кожных покровов и отек прилегающих тканей.
Проблемы со щитовидкой способствуют формированию келоидных рубцов.
Противопоказаниями для применения лазерной коагуляции является наличие:
- сахарного диабета;
- острых воспалительных процессов;
- эпилепсии;
- нарушений эндокринного и иммунного статуса;
- фотодероматоза;
- тромбоцитопении.
Пациенты, подвергшиеся лазерной коагуляции, говорят о ее болезненности и неприятном запахе «горелого мяса».
Длительная реабилитация, болезненность и склонность к рецидивам у этого метода.
Электрокоагуляцией или прижиганием удаляют мелкие папилломы.
Реабилитация проходит в течение недели.
Надежный и недорогой метод.
Любая локализация папиллом походит для его применения.
Для удаления крупных папиллом или малигнизированных новообразований пользуются скальпелем.