(1 оценок, среднее: 5,00 из 5)
Главная » Грибковые заболевания
Почему шелушится кожа на ладонях, может определить врач-дерматолог. Причины разные: от нехватки витаминов, вредного воздействия химических веществ, аллергических проявлений до серьезных инфекционных и дерматологических заболеваний. Исследование чешуек с пораженных участков поможет поставить точный диагноз.
Причины
Причины, по которым шелушится кожа на ладонях и пальцах разнообразны, как и болезни, вызывающие данные симптомы:
- Авитаминоз. Нарушение ткани эпидермиса возникает при дефиците витаминов A и С.
- Аллергия на химические моющие средства, изделия из латекса и другую косметику. В ответ на раздражение верхний слой на руках шелушится и трескается.
- Контактный дерматит — заболевание работников химической промышленности и всех, кто имеет непосредственный контакт с бытовыми химическими реагентами, латексными перчатками (уборщицы, домработницы и все женщины, занимающиеся уборкой дома с помощью химических средств).
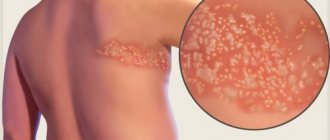
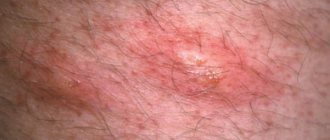
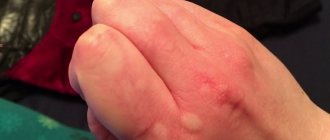
- Поражение грибками — самое распространенное дерматологическое заболевание. Часто страдают девушки (мойщицы посуды, продавщицы в мясных отделах), мужчины-строители, работники горячих цехов и химических предприятий. Проявляется мокнущими очагами, поверхность которых покрыта пузырьками, пятнышками, белесым налетом. Эпидермис в них шелушится и трескается.
- Экзема. Имеется много разновидностей, проявляется на разных участках теми же симптомами. При обострении появляются волдыри, трещины, кожа пораженных участков чешется и жжет. Расчесы приводят к появлению вторичной инфекции.
- Псориаз. Заболевание известно, как неизлечимое. Характерно появление бляшек, чешуек и корочек на кистях рук, между пальцами. Кожный покров грубеет, вызывает сильный зуд.
Как лечат кератодермию ладоней и подошв
Терапия основана на применении Ниотигазона, действующим веществом которого является ацитретин. Препарат оказывает противопсориатическое действие посредством регуляции процессов дифференцировки клеток кожи, их обновления и ороговения. Дозировку подбирают с учетом выраженности симптомов, тяжести патологического процесса. Значение имеет и масса тела пациента.
Ниотигазон — основной препарат для лечения ладонно-подошвенной кератодермии.
В тех случаях, когда по тем или иным причинам больной не может принимать Неотигазон, назначают большие дозы витамина А длительным курсом.
Проводится и наружная терапия, суть которой заключается в использовании следующих препаратов:
- Кератолитические средства – для активного отшелушивания мертвых клеток с поверхности кожного покрова.
- Мази, содержащие ретиноиды – для нормализации процесса ороговения, торможения размножения (пролиферации) клеток эпителия. Основу таких мазей составляют глюкокортикостероиды, оказывающие противовоспалительное действие.
- Физиотерапия: лазеротерапия, криотерапия, диатермокоагуляция, солевые ванны.
Другие причины шелушения
- Шелушение кистей рук и ступней ног, может быть связано с эндокринными нарушениями, проявляется повышенной потливостью ладоней и межпальцевых складок, огрубением. У больных сахарным диабетом шелушатся и зудят ступни ног.
- Часто встречающаяся причина сухих и красных рук – обветривание в холодное время, появление шелушения, такие же изменения под действием ярких солнечных лучей.
- Некоторые инфекционные заболевания сопровождаются отслоением верхнего эпидермиса: красная волчанка, сифилис, чесотка, лишай, гиперкератоз (повышенное деление клеток).
- Есть причины сухости и шелушения, связанные с неконтролируемым приемом антибиотиков и антигистаминных препаратов.
- Добавляются возрастные изменения: гормональный дисбаланс, нарушение обмена веществ, сниженный иммунитет.
- У некоторых людей периодически сохнет и облазит кожа рук. Причина – плохая наследственность. Лечение не требуется, но нужен постоянный уход.
- Если вы заметили, что эпидермис сохнет, шелушится, смажьте кремом, понаблюдайте и подождите. Если добавились другие симптомы, следует обратиться к дерматологу.
Поражения рук у детей
У подростков сохнет и облезает верхний слой на ладонях рук по причине гормональной перестройки, а не авитаминоза, как часто предполагают.
! Для диагностики шелушения кожи на руках подростка, его нужно показать иммунологу, педиатру.
Причиной снижения защитных функций эпидермиса на руках ребенка могут быть детские инфекционные заболевания: корь, скарлатина, стафилококк. Нередко на одной руке у ребенка (чаще на правой руке) появляется сыпь, раздражение, зуд, причиной является грибок.
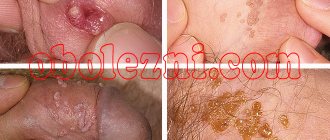
Дети чаще всего заражаются им, так как трогают грязные предметы на улице. Такие заболевания трудно поддаются лечению, рецидивируют (то пропадают, то появляются вновь). На фото особенности грибкового поражения рук.
Резюме
Ладонно-подошвенные кератодермии представляют собой хронические заболевания кожи преимущественно наследственного характера. Основным симптомом является чрезмерное шелушение кожи в области подошв и ладоней. Во многих случаях признаки патология начинает проявляться уже с первых месяцев жизни ребенка, но она может развиться также в подростковом возрасте, а иногда и позднее. При некоторых видах кератодермий патологический процесс охватывает также ногти, зубы, возможно даже развитие умственной отсталости и возникновение ряда других симптомов.
Лечение
Весенний авитаминоз выделяется как отдельное заболевание. Для лечения назначается курс витаминных комплексов и употребление свежих овощей, фруктов и молочных продуктов. Лечение аллергии проводят Бепантеном, Элокомом, Фенистилом, дополняется курс народными средствами и отказом от продуктов таких, как шоколад, мед, газированные напитки и другие.
При лечении контактного дерматита следует удалить все агрессивные химические вещества, применять увлажняющие, смягчающие, мази и кремы, использовать антибиотики и противовирусные медикаменты. Дерматит и экзему лечат противовоспалительными и противоаллергическими препаратами. Необходимо выяснить причину обострения и соблюдать диету в такие периоды.
Грибковые заболевания диагностируют после исследования чешуек под микроскопом. Препараты для лечения кандидоза: Кетоканазол, Кандид, Клотремизан, Флуконазол и другие. Прием их долгий (до 1 месяца), пока не исчезнут симптомы. Наружно противогрибковые мази применяют еще неделю после выздоровления для профилактики.
При микозе помимо аптечных медикаментов применяют лечение народными средствами в виде настоев, отваров, ванночек из трав (чистотела, экстракта лаванды, ромашки), различных масел (миндального, льняного, масла шалфея). Хорошо увлажняет и делает руки мягкими и нежными картофельная маска (сырым натертым картофелем обкладывают поврежденные участки, на руку надевают перчатку на два часа).
Маски для рук готовят из кисломолочных продуктов (на сухие поверхности ладоней накладывают сметану или кефир, закрывают салфеткой). Огуречным соком хорошо протирать обезвоженную на солнце внешнюю сторону кисти. Скрабом из овсяных хлопьев счищают ороговевший слой.
Гиперкератоз при псориазе
Гиперкератоз часто развивается на фоне системных хронических заболеваний. Особенно часто ороговение и шелушение эпидермиса наблюдается при псориазе (патологии, при которой иммунная система начинает атаковать клетки кожи, провоцируя воспаление, появление гнойников). Псориатические очаги при переходе болезни в стадию ремиссии заживают. Но клетки кожи неспособны быстро отслаиваться. Это приводит к образованию утолщенных бляшек, характерных для гиперкератоза. При тяжелом протекании экссудативного типа псориаза у больного часто диагностируют подногтевой гиперкератоз, провоцирующий деформацию ногтевой пластины.
Профилактика
Чтобы избежать неприятных симптомов на коже ладоней и пальцах рук (зуда, шелушения, трещин), надо: ежедневно их увлажнять, отшелушивать отжившие клетки, мыть руки косметическими средствами с добавлением глицерина, делать ванночки с настоем трав, отдать предпочтение гиппоаллергенной косметике. В питание необходимо включить такие компоненты: зелень, орехи, злаковые, каши, растительное масло, принимать комплексы витаминов и минералов.
Помните! Руки – главные наши помощницы – нуждаются в постоянном уходе, может, даже больше, чем лицо и другие участки тела.
Следует защищать руки от перепадов температуры. В холодную погоду обязательно носить теплые перчатки или варежки, избегать контактов с землей, цементом при строительных работах, при необходимости надевать защитные перчатки. Средства для мытья посуды должны быть щадящими, не надо забывать резиновые перчатки (если нет на них аллергии!).
Сильно раздражают кожу рук и ступней, приводят к трещинам механические травмы, а также ожоги и переохлаждения. Если на ладонях с внутренней стороны сухость появляется в результате обезвоживания, следует увеличить количество выпиваемой воды, чтобы справиться с ней.
Народные средства
Избавиться от грубой, шероховатой и потрескавшейся кожи, сделать ее мягкой и привлекательной можно при помощи специальных народных рецептов.
Ванночки
Ванночки для нормализации состояния кожи на поверхности рук можно проводить с применением таких средств:
- Настой ромашки. Две столовых ложки цветков лекарственного растения следует залить стаканом кипятка. Смесь должна настояться 20 минут. Жидкость процеживают и разбавляют небольшим количеством чистой воды. Ванночку с ромашкой рекомендуется проводить перед сном. Продолжительность процедуры — 20 минут. После ванночки руки вытирают мягким полотенцем и наносят на их поверхность оливковое масло. Ромашка обладает противовоспалительным, антибактериальным эффектом, увлажняет кожу и снимает раздражение.
- Солевой и содовый растворы. Подобная процедура помогает избавиться от сухости кожи, укрепляет ее. В литре теплой очищенной воды необходимо растворить 70 г соды и 15 г обычной или морской соли. В полученную смесь опускают руки и держат 20 минут, после чего их промывают под краном.
Маски
Лечить потрескавшуюся кожу рук можно при помощи специальных домашних масок:
- Медовая. Обладает выраженным увлажняющим и ранозаживляющим эффектом. Для ее приготовления необходимо смешать столовую ложку меда и овсяных хлопьев. Примерно через 15 минут маску наносят на кожу рук, держат 30 минут. После этого руки моют и дополнительно смазывают жирным кремом.
- Маска с огурцом. Обладает смягчающим и увлажняющим действием. Свежий огурец натереть на мелкой терке и добавить туда 120 мл молока. В полученную смесь необходимо опустить руки и держать 13 минут, после чего вымыть их обычной водой.
- Морковная. Для приготовления лечебной смеси берут один корнеплод и натирают на мелкой терке. В полученное пюре добавляют две столовых ложки молока и одну столовую ложку овсяных хлопьев. Тщательно перемешанную смесь наносят на проблемные участки и держат 20 минут. После процедуры рекомендуется нанести оливковое масло.
- Сметанная. Помогает увлажнить кожу и избавляет от раздражения. Для ее приготовления стакан сметаны смешивают с соком одного лимона и сырым желтком. Полученную смесь наносят на кусочек марли и прикладывают к проблемной коже. Руки дополнительно оборачивают целлофаном и тканью. Такую маску держат полчаса, после чего смывают обычной водой.
Мази
При появлении на руках глубоких трещин, вызванных повышенной чувствительностью и сухостью кожи, для улучшения их состояния можно использовать специальную домашнюю мазь. Лекарство состоит из нескольких простых ингредиентов — чайной ложки уксуса, желтка, столовой ложки любого растительного масла.
Указанные компоненты соединяют между собой, и мазь готова. Ее наносят на руки, после чего надевают хлопчатобумажные перчатки. Такой компресс следует держать всю ночь. Утром руки моют теплой водой.
Методы диагностики
Чтобы диагностировать кератодермию врач опрашивает пациента. Дерматолог интересуется, когда появились ороговевшие участки, увеличивается ли их площадь со временем, какие беспокоят дискомфортные ощущения, были ли случаи кератоза в семейном анамнезе.
Затем доктор осматривает пораженные участки, используя дерматоскоп.
Также проводится биопсия – берется часть ороговевшего эпидермального слоя и направляется в лабораторию на гистологическое исследование.
Поскольку проявления кератоза схожи с другими патологиями, врач дифференцирует гиперкератоз от псориаза, дисгидротической экземы.
Пациентов с аутосомно-рецессивными видами кератодермии врач направляет на дополнительную консультацию к стоматологу с целью своевременной диагностики и лечения пародонтоза.
Формы
Клинические проявления зависят от разновидности дерматоза. В зависимости от симптоматики кератодермию подразделяют на диффузную и очаговую.
Стоит отдельно выделить кератодермию Хакстхаузена. Это кератодерматит в хронической форме, который развивается в период менопаузы из-за недостатка эстрогена в организме.
Климактерическая кератодермия встречается у 20% женщин в возрасте старше 45 лет.
Врачи связывают появление этого заболевания с возрастным истощением яичником, поэтому кератодермия считается одним из симптомов климакса. На подошве и ладонях женщины появляются папулезные высыпания, которые сливаются в одни большие очаги, образуя ороговевший участок по всей поверхности. Папулы покрыты чешуйками. Кожа сухая, поэтому шелушится, возникают трещины.
Женщин мучают не только болезненные ощущения, но и сильный зуд. Места расчесов могут инфицироваться. Клиническая картина схожа с сухой экземой.
Диффузная
Существуют такие диффузные формы:
- Тоста-Унны (врожденный ихтиоз подошвы и ладоней). Это наследственное заболевание, поэтому первые симптомы могут появляться с ранних лет, в первые 2 года жизни ребенка. Кожа краснеет, а через некоторое время появляются желтые роговые наслоения. В очаге поражения могут возникать мелкие и глубокие трещины. В патологический процесс вовлекаются ногти.
- Меледа. Другие названия болезни – ладонно-подошвенный проградиентный кератоз Когоя или трансградиентный кератоз Сименса. Эта форма также имеет наследственный характер. Симптомы появляются к 16-20 годам, в детском возрасте проявляются редко. Ороговевшие участки желто-коричневого цвета, по краю лиловая кайма толщиной 2-4 мм. Трещины глубокие, повышается потоотделение стоп.
- Вернера. Наследственная форма, симптомы которой проявляются в первые 2-3 месяца жизни. Поражается ногтевая пластина.
- Мутилирующая. Другие названия – наследственная кератома или синдром Фонвинкеля. Первые симптомы появляются в возрасте 2 лет. Кожа стоп и ладоней ороговеет, на пальцах возникают борозды, из-за чего нарушается их подвижность, может происходить спонтанная ампутация пальцев.
- Папийона-Лефевра. Симптоматика схожа с заболеванием Мелада. Поражаются не только ступни и ладони, но также близлежащие участки кожи и зубы.
Очаговая
Существуют 4 очаговые формы:
- Диссеминированная пятнистая кератодермия Фишера-Бушке. Появляются многочисленные роговые уплотнения коричневого цвета, размером до 10 мм. У образований кратерообразные края.
- Ограниченная кератодермия Брюнауэра-Францешетти. Ороговевшие участки появляются на коже там, где покров подвергается повышенному давлению, ногтевая пластина разрушается.
- Акрокератоэластоидоз Косты. Причина происхождения этой формы неизвестна. Ее диагностируют у женщин в возрасте 18-20 лет. Появляются роговые бугорки до 3 мм в диаметре овальной или неправильной формы. Болезнь сопровождается повышенным потоотделением.
.
На ступнях и ладонях появляются ороговевшие участки линейной формы. Симптоматика проявляется в первые 2 месяца жизни ребенка.