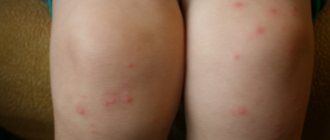
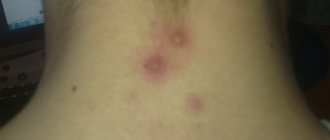
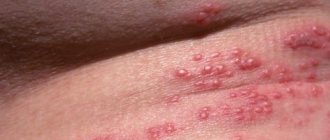
Макулопапулезная сыпь является реакцией организма на наличие внешних или внутренних патогенных факторов, которые провоцируют образование на коже фиолетовых или насыщенных бордовых папул, возвышающихся над общим уровнем кожного покрова. Фактически макулопапулезная сыпь — это один из множества видов дерматитов, который может имеет различную природу происхождения. Высыпания за короткий период времени распространяются полностью по всему телу, охватывая все новые участки эпидермальных тканей. Заболевание всегда отличается острой клинической картиной с воспалением верхнего слоя эпителия.
Причины
макулопапулезная сыпь на фото
Образуются высыпания на коже по макулопапулезному типу по множеству причин. Врач дерматолог после первичного осмотра пациента в зависимости от локализации сыпи, способен заподозрить причину дерматологического недуга и направить больного на сдачу ряда анализов, чтобы подтвердить или опровергнуть подозрение. Чаще всего макулопапулезные высыпания связывают функциональными нарушениями органов и систем человека. В основном это инфекционное поражение тканей, спровоцированное бактериальной инвазией золотистого стафилококка, стрептококковой инфекцией, мононуклеозом, возбудителем скарлатины.
Основываясь на многолетней медицинской практике выделяют следующие заболевания, которые становятся причиной возникновения макулопапулезной сыпи:
- внезапная экзантема;
- энтеровирусное поражение органов желудочно-кишечного тракта;
- краснуха;
- скарлатина;
- корь;
- инфекционный мононуклеоз;
- аденовирусная инфекция;
- эритема инфекционной этиологии.
Иногда дерматологическую сыпь на теле провоцируют заболевания, которые были перенесены ранее, но в организме человека осталось небольшое количество болезнетворных микроорганизмов, обеспечивающих хронический воспалительный процесс. Когда иммунная система ослабевает, источник бактериальной инфекции активизируется, что в итоге приводит к макулопапулезным высыпаниям. В большинстве случаев такая реакция организма вызвана постоянным присутствием в крови золотистого стафилококка и стрептококка.
У людей, имеющих индивидуальную склонность к проявлению аллергических реакций, макулопапулезные высыпания могут быть одним из видов проявления аллергии. Особенно часто образование аллергических папул наблюдается после лечения инфекционных заболеваний с использованием сильнодействующих антибактериальных препаратов пенициллинового ряда, сульфаниламидов и полусинтетического пенициллина. Каждый случай образования посторонней сыпи в виде папул носит индивидуальный характер и требует тщательного диагностического исследования организма.
Любой медикамент, имеющий в своем составе синтетические компоненты, способен привести к появлению у больного красных пятен и папул на поверхности ладоней и в области подмышек. Также отрицательная реакция организма может проявится в местах повышенной статической нагрузки. Как правило, это нижние и верхние конечности, непосредственно задействованные в активном образе жизни.
Сыпь по макулопапулезному типу отмечается не сразу после приема лекарственного средства, а лишь спустя 3-5 дней с момента употребления лекарства.
Если было установлено, что высыпания появляются из-за регулярного приема определенного вида лекарственного препарата, то от лечения данным медикаментом необходимо сразу же отказаться. Игнорирование данного предостережения грозит развитием таких тяжелых осложнений, как генерализованная эритродермия, а также эксфолиативный дерматит кожного покрова. Фактически это особо опасные типы проявления кожной аллергической реакции, сопровождающиеся отеком эпителиальных тканей, трансформацией папул в раневые и язвенные образования, которые все время мокнут, покрываются коркой и плохо заживают.
Кроме вышеперечисленных видов инфекций, провоцирующих появление макулопапулезной сыпи, дерматологическая патология может возникнуть еще в связи с наличием у человека таких заболеваний, как СПИД последней стадии развития и сахарный диабет 2 типа. Если образование папул багрового цвета выявлено только на кожной поверхности ягодиц, живота и в паховой области, то врач дерматолог после предварительного осмотра пациента выносит предположение о наличии у больного вторичного сифилиса и направляет последнего на сдачу крови из вены с целью проведения реакции Вассермана для выявления возбудителя этой венерической инфекции.
Макуло-папулезные
Макулезный тип высыпаний характеризуется образованием пузырьков с плотной консистенцией пастельного цвета. Элементы могут появляться на любых участках тела, на ладонях, ступнях.
Причины возникновения неприятной симптоматики:
- инфекционные заболевания – корь, мононуклеоз, краснуха;
- аллергия на лекарственные препараты, продукты жизнедеятельности стафилококка, стрептококка провоцируют появление папул;
- глистная инвазия – выбухания на коже могут сливаться друг с другом;
- действие вирусов, инфицирование ВИЧ.
После выявления сыпи обращаются к врачу для всестороннего обследования пациента.
Первые симптомы проявления
Признаки макулолопапулезной сыпи проявляются практически одновременно с завершением инкубационного периода инфекции, которая спровоцировала поражение кожного покрова. При этом у больного наблюдается следующая симптоматика:
- сыпь на коже локализуется на животе и с его поверхности быстро распространяется по всем частям тела;
- кожный покров сильно зудит и в тот же момент наблюдаются признаки инфекционного воспаления поверхностного слоя эпителия;
- в некоторых случаях, если недуг вызван стрептококковой инфекцией, то может наблюдаться шелушение эпидермальных тканей с образованием язвочек, которые очень болят;
- увеличиваются сальные железы за ушными раковинами;
- происходит воспалительный отек подчелюстных, подмышечных и паховых лимфатических узлов, а во время пальпации они становятся болезненными;
- высыпания имеют однородный вид круглых или овальных папул розового цвета, диаметр которых не более 1 сантиметра с возвышением над общим уровнем кожи 2-3 миллиметра;
- в зависимости от типа бактериального возбудителя они могут сливаться в единое воспалительное пятно, переходить в язвенные образования, либо же менять оттенок со светло-красного на более темные цвета;
- по мере лечения основного заболевания дерматологические проявления угасают, а макулопапулезная сыпь становится бледной и постепенно полностью исчезает с поверхности тела.
Характерной особенностью данного вида высыпаний является то, что они исчезают также внезапно, как и появились. Если сыпь не была спровоцирована золотистым стафилококком или стрептококковой инфекцией, то шрамов, либо рубцовых изменений на кожном покрове на остается в принципе.
Отзывы потребителей
Ангелина (otzovik.com)
«Девочки, делюсь с вами своим огромным открытием! Очень пересушила кожу, пытаясь избавиться от прыщиков. Даже тональник было страшно наносить, потому что он подчеркивал все шелушения, которых было ой как немало. Попробовала крем для чувствительной кожи – все как рукой сняло. За неделю кожа очень хорошо напиталась, при этом она не стала жирниться или еще что-то. Никаких высыпаний тоже не заметила. Так что я довольна :)»
Mane4ka10 (otzovik.com)
«Маленькие детки требуют соответствующего ухода. Поэтому всегда стараешься купить не только эффективные, но и безопасные препараты. Так, когда мой сын был совсем меленький, у него на теле появилось не большое раздражение. В аптеке посоветовали крем «Ла-Кри».
Как видно на этикетке, главными его функциями становится увлажнение, снижение покраснения и уменьшения зуда. Именно то, что было мне необходимо.
На этикетке все подробно написано, подробно расписан состав
Когда открыла его была немного удивлена, ведь ожидала увидеть белый крем без запаха или наоборот с приятным ароматом для детей. Однако на самом деле меня ожидал коричневый состав с не самым приятным запахом.
Хотя это не самое главное, куда важнее эффект, а он оказался реальным. Раздражение прошло после пары применений. Теперь часто приобретаю данное средство, причем использую его не только для сына, но для себя при необходимости».
Источники:
- Бонифаци Эрнесто, Дифференциальная диагностика в детской дерматологии, изд-во: Издательство Панфилова, Бином. Лаборатория знаний, 2014
- Хэбиф Томас П., Клиническая дерматология. Акнеподобные и папулосквамозные дерматозы, изд-во: МЕДпресс-информ, 2014
- Чуролинов Петр, Фитотерапия в дерматологии и косметике, изд-во Медицина и физкультура, 1979
- Шнайдерман Пол, Гроссман Марк, Дифференциальная диагностика в дерматологии. Атлас, Изд-во: Бином, 2017
Фотографии дерматита
Фотоальбом по заболеванию
Диагностика
Для постановки окончательного диагноза и выяснении причины, по которой у больного возникли высыпания, дерматолог начинает обследование, которое состоит из следующих этапов:
- Первичный осмотр. Врач изучает характеризующие данные папул, их внешний вид, объем, диаметр и место локализации. Это позволит врачу выдвинуть теорию о наличии того или иного заболевания, которое изначально стало провокатором дерматологического недуга. От этого зависит вид дальнейших анализов, которые потребуется провести.
- Дерматоскопия. С помощью специального медицинского оборудования — графического дерматоскопа, доктор в увеличенном режиме проводит изучение воспаленных новообразований с определением глубины и степени тяжести поражения эпидермальных тканей.
- В случае наличия язвенных образований и раневых поверхностей на кожном покрове, которые были образованы под воздействием патогенной активности бактерий, проводится отбор мазков слизистой оболочки разрушенных тканей эпителия. Это необходимо для определения вида инфекционного возбудителя, чтобы подобрать наиболее эффективный тип антибактериального препарата.
- Сдача крови. Венозный забор крови является обязательным условием, чтобы исключить наличие у пациента таких тяжелых инфекций, как СПИД, гепатит, вторичный сифилис, сибирская язва. Все эти заболевания имеют свойство провоцировать возникновение макулопапулезной сыпи, которая буквально за несколько дней покрывает тело больного одним единым воспалительным пятном.
В зависимости от развития клинической картины дерматологического заболевания лечащий врач может принять решение о назначении дополнительных анализов, выбор которых определяет исключительно он, как специалист в области дерматологии.
Пятнисто-папулезные
Высыпания отличаются небольшими размерами – от 1 до 10 мм и характером расположения на коже. Локализуются на лице, распространяются по телу, имеют розовый, коричневый оттенки.
Причины, провоцирующие пятнистые папулезные высыпания:
- корь – заболевание сопровождается высокой температурой. Постепенно происходит слияние элементов;
- энтеро- и ротавирус – выбухания появляются на лице, перемещаются на тело;
- папулезная крапивница – аллергическая реакция, вызывающая зуд, высыпания — пузырьки средних размеров;
- экссудативная форма эритемы – атрибуты локализуются на сгибательных поверхностях;
- мононуклеоз – образования на коже до 1,5 см неправильных пропорций;
- ветрянка, скарлатина, менингит, фелинит – сопровождаются появлением наростов, которые проходят стадии развития от папулы до везикулы, вывержения содержимого капсулы, заживления ранки;
- сифилис – сыпь образуется на втором этапе заболевания, возникновение узелков сопровождаются сильным зудом. Элементы красные, бурые, локализуются на шее, верхней части тела, голове. Температура при вторичной стадии недуга не повышается;
- краснуха – элементы мелкие, точечные, не сливаются.
Как проходит лечение макулопапулезной сыпи?
Терапия данной дерматологической патологии основывается на лечении первичного заболевания, которое и стало причиной появления высыпаний на поверхности эпителия. Поэтому универсального и единого протокола лечения пока нет и быть не может в силу индивидуального характера течения болезни. После появления папулезной сыпи на кожной поверхности человек должен незамедлительно посетить врача дерматолога. Специалист проведет осмотр, назначит сдачу анализов и получив исчерпывающие информационные данные о недуге, подберет лекарственные препараты, которые будут эффективны конкретно в данном случае.
Если причиной образования сыпи по макулопапулезному типу стала бактериальная инвазия организма, перешедшая на эпидермальные ткани, то в большинстве случаев используют следующие виды лекарственных препаратов:
- Зиртек;
- Супрастин;
- Зодак;
- Эриус.
Данные медикаменты блокируют возможное проявление аллергической реакции, устраняют зуд, отечность кожных покровов, снимают воспаление и подавляют активность болезнетворной инфекции. Если кожный покров сухой то используют медикаментозные средства Бепантен, Ла-кри, Псило-бальзам. Эти лекарства также способствуют снятию чувства зуда и прочего ощущения дискомфорта. При обширных поражениях эпителия с частичным разрушением его поверхности дерматолог может использовать в лечении кортикостероидные препараты в виде Преднизолона и Дексаметазона. Рекомендуется отказаться от таблетированного приема этих лекарственных средств, а вводить гормональные вещества внутривенно. Так удастся достичь максимального терапевтического эффекта за короткий период времени.
Профилактика
Главным методом профилактики заболевания является соблюдение личной чистоплотности и правил санитарии при посещении публичных мест, контакте с животными и другими людьми. Необходимо чтобы предметы личной гигиены, обувь и нижнее белье не использовались другими людьми и никогда не брать чужие.
Необходимо содержать в чистоте тело, личные вещи и жилье. Этого достаточно для лучшей профилактики различных высыпаний и повреждений кожи.
Понимание всей опасности болезней, чьим проявлением является папулезная сыпь, и осознание необходимости незамедлительного обращения в медицинское учреждение является залогом правильной постановки диагноза и быстрого выздоровления. Лечение в домашних условиях может привести к очень серьезным последствиям.
Что болит при коронавирусе: кости или мышцы?
Однозначно можно сказать, что и то, и другое. Самая удивительная особенность коронавируса заключается в том, что на поверхности своих рецепторов он несет специфический белок АСЕ2, к которому есть аутентичные белки в клетках сосудов и нервов, то есть практически во всех тканях организма. Больше всего белков ACE2 в носоглотке, поэтому с нее и начинается инфекция. Но такие клетки есть в суставных, мышечных тканях.
Повышающаяся первоначально температура призвана помочь иммунной системе, усложнить прикрепление коронавируса к клеткам. Одновременно организм избавляется от омертвевших образований: в этот момент появляется боль в костях, поскольку они производят больше лейкоцитов для борьбы с вирусами. За ними в процесс вовлекаются миоциты: кровоснабжение перераспределяется, мышцы страдают от недостаточности питания и кислорода.
Мертвые клетки до удаления из организма успевают отравить его. SARS-CoV-2 начинает влиять на миоклетки сосудов, регулирующие кровяное давление. Болевые ощущения становятся диффузными. Отсутствие четкой локализации боли не дает возможности определить ее источник.
Что представляют собой «ковидные пальцы ног»?
Этот кожный симптом коронавируса выражается покраснением и припухлостью одного или нескольких пальцев ног, реже — рук, фаланги могут выглядеть так, словно они обморожены. Также пальцы могут приобрести фиолетово-пурпурный оттенок. Изменение цвета кожи может начинаться с красного и постепенно переходить в пурпурный, но возможно и резкое приобретение фиолетового оттенка.
Вместе с отеком и изменением цвета на пальцах ног пациента могут появиться волдыри, возникнуть зуд или боль. У некоторых людей также образуются болезненные шишечки или участки огрубевшей кожи.
Специалисты отмечают, что такие проявления COVID-19 не всегда сопровождаются другими, более привычными симптомами заболевания.
Ощущение ломоты в теле при заражении Ковид
Ломоту в теле при коронавирусной инфекции можно отнести к симптомам продромального периода (инкубации). Ощущения человека сводятся к умеренной болезненности рук и ног, всего тела, которые снижают работоспособность, качество жизни. Такая симптоматика характерна для дегенерации опорно-двигательного аппарата или аутоиммунной патологии. При коронавирусе это обусловлено постепенным внедрением микроба в клетки нервной и иммунной системы.
Все вирусы обладают одной общей чертой – они носители определенного ДНК или РНК. В случае коронавируса это РНК. Когда COVID-19 проникает в клетки, а он не может жить внеклеточно, то совершенно алогично начинает разрушать свою среду обитания. Возникает ответная иммунная реакция, появляется основная симптоматика заболевания.
Четкая локализация при таком состоянии отсутствует, иногда ломота сопровождается субфебрилитетом, а иногда обходится без него. Заболевший коронавирусом человек описывает свое состояние как какое-то выкручивание суставов, сжимающие мышечные боли, ощущения сплющивания костей. Сопутствуют коронавирусу симптом хронической усталости, быстрая утомляемость, повышенная нервозность, апатия. Если ломота трансформируется в сильные разлитые боли, говорят о плохом прогнозе в развитии болезни: следует обратиться к врачу.
Влияние коронавируса на нервную систему
Сравнительно недавние исследования показывают, что коронавирус способен поражать ещё и центральную нервную систему. Если ранние анализы пациентов с COVID-2019 в январе описывали в основном лихорадку, кашель, гипоксемию, то позднее к ним стали присоединяться и другие симптомы в виде рвоты и диареи.
Дальше больше… Ученые начали подмечать влияние коронавируса на нервную систему в целом и головной мозг в частности. Впервые неврологическая манифестация болезни была, который был центром пандемии в феврале
В ретроспективном исследовании говорится, что из 214 обследованных пациентов с COVID-2019 у 78 наблюдались симптомы со стороны центральной нервной системы, и ещё у 19 со стороны периферической нервной системы. Наиболее частыми жалобами стали:
- сильная головная боль;
- миастения (сильная мышечная слабость);
- головокружение;
- гипогевзия (притупление вкусовых ощущений);
- гипосмия (снижение обоняния).
Звучит на первый взгляд несерьезно, однако, как , коронавирусы имеют свойство “распространяться по синаптически связанному пути в медуллярный кардиореспираторный центр из механорецепторов и хеморецепторов в легких и нижних дыхательных путях”.
Пока остается непонятным, атакует ли SARS-CoV-2 мозг напрямую как в случае с легкими, или это опосредованный результат из-за плохого снабжения ЦНС кислородом. Есть гипотеза, что коронавирус все-таки влияет на нервную систему и таким образом провоцирует дыхательную недостаточность.
Среди неврологических осложнений COVID-2019 фигурирует озноб, который сохраняется даже после того, как коронавирус полностью исчез из организма.
Описываются также случаи энцефалопатии у пациентов с неврологическими болезнями. 74-летний мужчина с болезнью Паркинсона в анамнезе лишился способности говорить после того, как ему был поставлен диагноз COVID-2019.
Сейчас не известен механизм, с помощью которого коронавирус SARC-CoV-2 может проникать в мозг. Однако опыт работы с другими вирусами (например, вирусом гриппа) подсказывает ученым, что он, безусловно, способен на это.