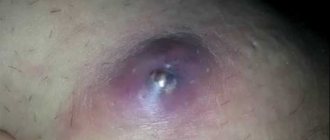
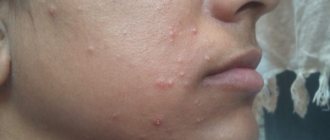
Образование папул или прыщей в области гениталий может быть кратковременным явлением. Или же признаком серьезного инфекционного заболевания.
Чаще развитие прыщей в промежности наблюдается у женщин. Поскольку у них кожа более тонкая и обладает повышенной чувствительность к различным раздражающим факторам. Судить об опасности высыпаний можно только после диагностики и выявления истинной причины симптома.
Дифференциальная диагностика высыпаний в основном заключается в их различии. Необходимо установить природу акне: инфекционные воспалительные папулы, неинфекционные воспалительные или неопластические папулы с атипичным процессом. Инфекционные воспалительные папулы являются следствием вирусной, бактериальной, грибковой инфекцией. Могут быть причиной проникновения в организм спирохет или паразитов.
Неинфекционные высыпания чаще имеют аллергический характер. Также могут являться папулезным заболеванием кожи. Развиваются на фоне неврологического, физического фактора или могут быть результатом нарушения работы сальных желез.
Прыщи и другие типы высыпания в области гениталий
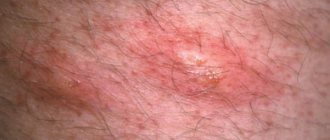
Прыщи в промежности, в зависимости от причины развития, могут иметь различную структуру, окрас, размер. При осмотре пациента важно учитывать все данные параметры. Диагноз ставится только после тщательного диагностического обследования.
В клинической практике выделяют следующие типы высыпаний:
- Бело-розовые, плотные на ощупь папулы. Не являются следствием патологического процесса, подобные высыпания — скопление отмерших клеток наружного слоя кожного покрова. Устранить проблему можно путем принятия душа с использованием грубой мочалки
- Розоватые, плотные на ощупь и густо сосредоточенные прыщики. Появляются вследствие закупорки сальных желез. В зависимости от выраженности клиники может понадобиться местное лечение с применением линимента бальзамического (мази Вишневского)
- Ярко-розовые, красные, очень мелкие или с наличием внутри секрета, могут располагаться по всему телу. Проявляются как аллергическая реакция на продукты питания и химические средства. Визуально такие высыпания похожи на прыщи в промежности при опрелости. Ликвидировать признаки аллергической реакции можно путем однократного приема антигистаминного средства: Цетрин, Цетиризин, Тавегил
- Красные или темно-красные, сухие, на поверхности имеется корка. Подобные прыщи в промежностиу женщин или мужчин развиваются в ходе воспалительного поражения кожного покрова — дерматита, который относится к группе аллергодерматозов. Лечение предполагает устранение провоцирующего фактора, использование местных противозудных мазей/кремов, прием антигистаминов
- Розовые или интенсивно красные, мелкие, с локальным расположением. Подобные высыпания, в том числе в зоне промежности развиваются в ходе некорректного, механического воздействия на кожные покровы, например, после бритья или интенсивного трения. В качестве лечения рекомендуется использование успокаивающих мазей (Пантенол, гель Алоэ)
Это наиболее безобидные виды высыпаний, которые не несут опасности для человека.
Тем не менее, развитие подобной симптоматики может говорить о протекающем инфекционном процессе. Он может требовать срочной терапии. Так, прыщи в промежности могут появиться при половых инфекциях или серьезном гормональном дисбалансе.
Как лечить фурункул на половой губе, лобковой части тела, в паху у женщин и мужчин?
Болезненное уплотнение в области половых органов и на коже паха вполне может являться фурункулом — воспалительным процессом в волосяном фолликуле. Такое новообразование требует к себе пристального внимания и адекватного своевременного лечения.
Почему появляются нарывы в паху?
Фурункул или чирей — это крайне болезненное новообразование, которое заполняется гноем. Его возникновение связано с активностью патогенных бактерий, как правило, золотистого стафилококка. Данный микроорганизм может находиться на коже абсолютно здоровых людей и не доставлять никаких проблем. Однако при наличии определенных предрасполагающих факторов бактерии проникают к корню волоса и становятся причиной выраженного воспалительного процесса, который также захватывает сальную железу.Появлению фурункулов в паху может поспособствовать:
- Повышенная потливость.
- Микротравмы кожи, в том числе во время бритья и пр.
Ношение тесного и/или синтетического белья.
Согласно данным медицинской статистики, фурункулы чаще всего возникают у пациентов с определенной предрасположенностью. Риск таких новообразований особенно высок у:
- Людей со сниженным иммунитетом.
- Пациентов, принимающих лекарства, которые угнетают активность иммунитета.
- Людей, ведущих нездоровый образ жизни. Это касается и питания, и вредных привычек.
- Людей, не соблюдающих правила личной гигиены.
- Пациентов с кожными заболеваниями, которые сопровождаются нарушениями целостности эпидермиса.
- Людей с ожирением.
Фурункулы могут возникать на разных участках паховой области. Чаще всего нарывы появляются в промежности, на коже половых губ, а также у заднего прохода. Иногда гнойники обнаруживают на лобковой части или на мошонке. Есть риск появления болезненных чирьев на теле полового члена.
Стоит учитывать, что фурункул в паху может быть первым признаком каких-то серьезных проблем со здоровьем, вызывающих снижение иммунитета. Поэтому при таком заболевании лучше не заниматься самолечением, а обращаться за медицинской помощью.
Небольшие гнойнички на лобковой части
Как правило, появление некрупных гнойничков на коже лобковой области связано с недостаточной гигиеной или неправильным удалением волос.
Такие прыщики не стоит отождествлять с фурункулами, они являются поверхностными и говорят о развитии фолликулита.
К счастью, такое заболевание несколько легче поддается лечению, нежели фурункулы, и доставляет куда меньше дискомфорта больному человеку. Тем не менее отсутствие правильной терапии может привести к крайне неприятным последствиям, к примеру, к распространению инфекционного процесса.
На женских интимных органах
Женщины намного чаще, чем мужчины, прибегают к механическому удалению волос в паховой области, поэтому риск появления фурункулов в таких местах у них несколько выше. Болезненные шишки чаще всего возникают на границе нижнего белья — в местах максимального давления. Также нарыв может появиться в месте травмы, полученной при бритье.
Гнойник может образоваться на большой половой губе, но классических фурункулов на малой половой губе просто не бывает, так как в этом месте нет волосяных фолликулов. В таком месте могут появиться простые прыщики с гнойной головкой, они также могут доставлять достаточно ощутимый дискомфорт и болеть. Но они не столь опасны, как фурункулы.
Чирей во влагалище
Во влагалище и около него также нет волос и, соответственно, волосяных фолликулов. Так что фурункулы в такой области формироваться не могут.
Однако многие женщины, сталкиваясь с болезненным уплотнением в виде шишки возле входа во влагалище, сразу предполагают развитие чирья. На самом деле, подобное новообразование чаще всего является симптомом воспаления бартолиновой железы — бартолинита.
Это заболевание также имеет бактериальную природу и может развиться на фоне снижения иммунитета, а также разных венерических и инфекционных болезней.
Появление признаков бартолинита — это повод поскорее обратиться за помощью к гинекологу. Чаще всего такое заболевание успешно поддается консервативному лечению.
Причины возникновения на члене
Фурункулы вполне могут возникать на теле полового члена и около его основания. Но их не бывает на головке полового члена и крайней плоти. Возникновение болезненных нарывов чаще всего бывает связано с:
- Бритьем полового члена.
- Трением нижнего белья.
- Повреждениями полового органа при сопутствующих кожных заболеваниях.
- Снижением иммунитета.
Фурункул на половом члене — это не самое распространенное и достаточно опасное заболевание. Не стоит пытаться лечить его самостоятельно, лучше своевременно обратиться за медицинской помощью.
Симптомы
Обычно развитие фурункулов в паховой области имеет три основные стадии:
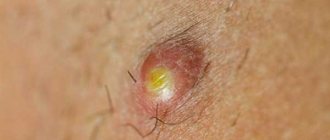
- Развитие инфильтрата. Поначалу около волосяного фолликула наблюдается небольшое покраснение кожи, которое со временем становится более интенсивным. Красное пятно имеет размытые очертания, под кожей при этом формируется уплотнение. Больного беспокоит покалывание и небольшой зуд. После фурункул становится плотным опухолеобразным новообразованием, увеличивается и начинает ощутимо болеть.
- Нагноение и некроз. Примерно спустя 3 суток после начала процесса фурункул достигает размера в 1,5 см, в центральной части формируется гнойно-некротический стержень. При формировании гнойника на половом члене он принимает вид конусообразной опухоли. На этом этапе развития заболевания ухудшается общее самочувствие больного. Его беспокоит повышение температуры вплоть до 38 °С, а также явные симптомы интоксикации (головная боль, слабость и пр.). Нарыв сильно болит, при этом боль приобретает резкий характер. Еще спустя пару дней гнойник вскрывается (сам по себе или при механическом воздействии), из него выходят гнойные массы и сукровица. Со временем происходит отторжение зеленоватой некротической пробки.
- Заживление. После благополучного выхода гноя, а также некротического стержня, происходит резкое улучшение самочувствия и практически полное исчезновение болезненности. На месте фурункула вскоре формируется красновато-синий рубец, который впоследствии исчезает.
Общий цикл развития фурункула составляет около 10 дней. При отсутствии адекватного лечения возможно развитие разных осложнений, в том числе заражения крови.
В ряде случаев инфильтрат формируется без накопления гноя и возникновения некроза. В этой ситуации болезненное уплотнение со временем просто рассасывается.
Что делать, если появился гнойник?
Обнаружив любое гнойное новообразование или болезненное уплотнение в паховой области лучше не заниматься самодиагностикой и самолечением. Самое лучшее решение в такой ситуации — обратиться за медицинской помощью. Диагностировать фурункул и назначить адекватное лечение может уролог, гинеколог или дерматолог.
Ни в коем случае нельзя греть гнойник или пытаться его выдавить. Самолечение увеличивает риск развития опасных осложнений фурункулов.
Обычно для постановки верного диагноза врачу достаточно лишь провести осмотр больного и собрать анамнез. Лишь в некоторых ситуациях может понадобиться дополнительная диагностика. В частности, при рецидивирующих фолликулах проводится полноценное обследование и бакпосев с кожи.
Общие рекомендации для женщин и мужчин
Общие рекомендации при лечении фурункулов носят исключительно вспомогательный характер и включают:
- Прием витаминов. Особенно важно пить витамин С, витамины В1 и В2, а также В12.
- Соблюдение диетического питания. Важно отказаться от употребления различных пряностей, копченостей, жирной и острой пищи. На пользу пойдет легкоусвояемая достаточно калорийная еда, содержащая много витаминов.
- Прием достаточного количества обычной чистой воды (для детоксикации организма).
- Соблюдение режима труда и отдыха. Особенно важен качественный ночной сон.
- Ношение свободного хлопкового белья и достаточно свободной одежды. Тесные брюки находятся под запретом.
- Исключение длительного давления на проблемные участки, а также профилактику повышенной потливости.
- Регулярную гигиену половых органов.
Соблюдение общих рекомендаций способствует благополучному выздоровлению и помогает избежать осложнений.
Местное лечение
Если фурункул находится только на стадии инфильтрации — в начале своего образования — его можно попробовать вылечить местными лекарствами. С этой целью можно использовать:
- Вытягивающие мази. Такие средства увеличивают приток крови к проблемному месту, благодаря чему происходит активация кровообращения. Фурункул при этом легко и достаточно быстро созревает, а далее — самостоятельно вскрывается. Как правило, вытягивающие мази нужно наносить под повязку либо под пластырь на кожу, предварительно обработанную антисептиками. Для достижения нужного результата можно применять мазь Вишневского и ихтиоловую мазь.
- Антибактериальные мази. Такие лекарства уничтожают патогенные микроорганизмы и могут поспособствовать устранению фурункула до его созревания. Также антибактериальные медикаменты могут использоваться уже после самопроизвольного вскрытия фурункула для уничтожения бактерий и профилактики осложнений. Препаратами выбора чаще всего становятся Левомеколь и Левосин. Также может использоваться тетрациклиновая или эритромициновая мазь и пр. Их стоит наносить на предварительно обработанную антисептиками кожу.
- Антисептики. Для промывания раны или обработки кожи над фурункулом чаще всего рекомендуют использовать перекись водорода, а также раствор хлоргексидина. Средства наносят на пораженный участок в чистом виде, а излишки удаляют при помощи чистого марлевого тампона. Такую процедуру можно повторять несколько раз в день вплоть до формирования на поверхности раны твердой корки или до самопроизвольного рассасывания нарыва.
- Заживляющие средства. Такие медикаменты могут использоваться лишь после полного подавления бактериального воспаления. Они способствуют скорейшему заживлению раны, а также предупреждают появление грубых рубцов. Такого эффекта позволяет достичь Солкосерил и Актовегин. Иногда врачи также рекомендуют использование Спасателя.
Применение местных медикаментов при лечении фурункулов на гениталиях возможно только после одобрения врача. Половые органы отличаются высокой степенью чувствительности, поэтому такое лечение может требовать соблюдения определенных правил.
Как лечить антибиотиками?
Мы уже говорили об антибиотиках в контексте средств для местного лечения фурункулов. Но при терапии нарывов такие лекарства могут применяться и системно — в виде таблеток. Чаще всего системную терапию дополняют местным лечением — так патогенная флора будет уничтожена максимально быстро.
При лечении фурункулов в паху могут использоваться препараты из группы:
- Пенициллинов. Предпочтение отдают лекарствам с клавулановой кислотой — Аугментину, Амоксиклаву, Флемоклаву Солютаб и пр.
- Цефалоспоринов. Из этой группы лекарств чаще прочего применяют цефиксим.
- Макролидов. Это препараты с эритромицином, азитромицином и пр.
- Аминогликозидов. Эти лекарства редко становятся препаратами выбора, но некоторые врачи все-таки их назначают. К медикаментам такой группы относят неомицин, гентамицин, стрептомицин, тобрамицин и пр.
Подобрать наиболее подходящий антибиотик в каждом конкретном случае может опытный врач. Пациенту при этом нужно скрупулезно соблюдать рекомендуемую дозировку, придерживаться правильной схемы приема, а также использовать лекарство в течение строго определенного временного промежутка.
Операция при абсцессах на гениталиях
Врачи стараются избегать хирургического лечения фурункулов на гениталиях, пытаясь справиться с проблемой консервативными методами. Тем не менее при формировании абсцесса может понадобиться оперативное вскрытие гнойника. Операция выполняется под местной анестезией и включает в себя:
- Разрез нарыва.
- Устранение гноя.
- Использование антисептика (и иногда антибиотиков) для промывания.
- Установку дренажа.
- Наложение стерильной повязки с антибактериальной мазью.
Хирургическое лечение фурункулов обычно дополняется пероральным приемом антибиотиков. Также пациентам могут быть показаны физиотерапевтические процедуры.
Возможно ли лечение народными средствами?
Большинство врачей достаточно скептически относятся к попытке самолечения фурункулов в паху народными средствами.
Прогревание гнойников, наложение на них примочек, печеного лука и прочих веществ может привести к распространению инфекционного и воспалительного процесса, а также спровоцировать более серьезные осложнения.
Домашнее лечение должно обязательно дополняться лекарственной терапией, назначенной врачом. Оно может включать в себя прием лекарств, способствующих укреплению иммунитета, например, препаратов с:
- Эхинацеей.
- Шиповником.
- Продуктами пчеловодства.
- Алоэ и пр.
Также иногда врачи допускают наружное использование антисептических и противовоспалительных средств народной медицины. Такой эффект дает применение:
- Отвара коры дуба. 2 ст. л. измельченного сырья заварите 200 мл кипятка и прикройте крышкой. Выдержите такое средство на водяной бане на протяжении 30 мин., после процедите, а остатки — отожмите. Доведите готовое лекарство до начального объема и используйте по назначению.
- Настоя цветков ромашки. 4 ст. л. сырья заварите 200 мл кипятка и оставьте в термосе на 3 часа. Процедите готовое средство, а остатки — отожмите. Используйте по назначению.
Такие лекарства нужно применять для обработки кожи на этапе инфильтрации нарыва. Иногда врачи допускают проведение непродолжительных компрессов с этими средствами.
Стоит учитывать, что даже такие достаточно безопасные лекарства могут вызывать побочные эффекты и реакции индивидуальной непереносимости. Использовать их нужно с осторожностью.
Профилактика
Чтобы избежать возникновения фурункулов на гениталиях, врачи рекомендуют:
- Скрупулезно соблюдать правила личной гигиены.
- Носить достаточно свободное белье из натуральных тканей.
- Ежедневно менять нижнее белье.
- Своевременно дезинфицировать ранки, порезы и прочие повреждения кожи.
- Избегать переохлаждения.
- Вести в целом здоровый образ жизни.
Фурункулы крайне редко появляются при полном здоровье и полноценном образе жизни. Если такое заболевание периодически рецидивирует, нужно искать причину и устранять ее.
Источник: https://MoyaKoja.ru/bakterialnye-bolezni/furunkul/kak-lechit-furunkul-na-polovoj-gube-lobkovoj-chasti-tela-v-paxu-u-zhenshhin-i-muzhchin.html
Факторы, провоцирующие прыщи в промежности
Прыщи в промежности могут иметь различные причины развития. От банального механического воздействия до серьезных инфекционных процессов.
Дерматовенерологи выделяют следующие причины образования прыщей в области гениталий:
- Механическое воздействие на кожу в виде депиляции или бритья. Образование высыпаний после подобных процедур не редкость, особенно данное явление, характерно для женщин, в силу повышенной чувствительности кожных покровов
- Гормональный дисбаланс. Прыщи в промежности у мужчини женщин могут стать причиной нарушения функционирования гормонального фона. При данном дисбалансе высыпания наблюдаются не только в области гениталий, но и по всему телу
- Аллергические реакции на прием медикаментозных средств. Прыщи в промежности могут наблюдаться при экземе, вызванной приемом препаратов и других аллергиях, например, в ходе использования средств личной гигиены (крема, гели, лубриканты)
- Пребывание в стрессовых ситуациях. Появление прыщей на фоне стресса характерно не для всех людей, но, тем не менее, является одной из причин развития высыпаний на теле. Длительное нахождения человека в стрессовом состоянии приводит к нарушению работы сальных желез, как следствие, на кожном покрове появляются прыщи, акне, папулы
- Гипергидроз. Повышенная потливость также может стать причиной высыпаний на коже, чаще всего это происходит из-за ношения некачественного нижнего белья из искусственных тканей
- Фолликулит. Прыщи в промежности при фолликулите относятся к инфекционному поражению слоев эпидермиса, могут сопровождаться гнойным воспалением. Для высыпаний характерен зуд и болезненность
- Стрептодермия. Прыщина теле и в промежности при стрептодермии являются следствием стрептококковой инфекции, папулы имеют округлый вид, внутри содержат гнойный секрет
- Сахарный диабет. Прыщи в промежностии на коже при сахарном диабете появляются в начале патологии и при ее прогрессировании. Высыпания часто сопровождаются зудом, жжением, изменением цвета
Особое внимание следует уделить высыпаниям на фоне вирусных и инфекционных патологий, передающихся половым путем.
Когда лечение необходимо
Лечение потребуется в том случае, если точка окажется признаком инфекционного поражения, например, такого вирусного заболевания, как кондиломатоз. На начальном этапе развития заболевания, его внешние признаки вполне могут выглядеть как чёрная точка на половой губе, выступающая над поверхностью кожи.
Распознав в этой точке кондилому, можно удалить её, затратив минимум усилий и времени, а также избежав неприятных последствий в виде разрастания крупных конгломератов, заражения полового партнёра, распространения вируса по здоровым участкам кожи. Однако, к сожалению, на этом этапе кондиломатоз идентифицируется редко, поскольку такое мелкое образование не только узнать, но и заметить бывает непросто.
Если всё же обнаруженная точка начнёт расти, рядом с ней появятся новые наросты, необходимо сразу обратиться к врачу для постановки точного диагноза и определения способа удаления образований. Рассчитывать на то, что кондиломы пройдут самостоятельно, не стоит. В отсутствие лечения эти новообразования могут значительно разрастись, формируя большие, неопрятные колонии, напоминающие петушиный гребень. При этом они нередко поражают не только половые губы, но и область вокруг анального отверстия, вызывая огромный дискомфорт, повреждаясь при дефекации и трении об одежду.
Удалить кондиломы можно только хирургическим путём. Однако такого рода вмешательства являются малоинвазивными, зачастую практически безболезненными. Среди них такие процедуры как:
- криодеструкция;
- электрокоагуляция;
- лазерное иссечение;
- радиоволновое удаление.
Слишком крупные образования могут удаляться также путём иссечения скальпелем, что является травматичным, а потому наименее предпочтительным способом. Самостоятельное удаление кондилом категорически запрещено.
Паховая эпидермофития — хроническое заболевание, вызванное грибком и поражающее эпидермальный слой кожи преимущественно в паховой области. Основным морфологическим элементом патологии является шелушащееся пятно розового цвета с расположенными по периферии пустулезными высыпаниями. Очаги поражения зудят и причиняют дискомфорт больным. Паховая эпидермофития – деликатный недуг, приводящий к сексуальной дисфункции, снижению полового влечения и сексуального возбуждения.
Сифилис: прыщи в промежности
Венерическое заболевание, возбудителем выступает Treponema pallidum, которая относится к грамотрицательным спирохетам.
Отличительной стороной сифилиса является не только поражение репродуктивного тракта, но и других систем и органов — ЦНС, головного мозга, ЖКТ, костной ткани.
Основной путь передачи венерической патологии — половой контакт. В ходе которого не использовались механические средства контрацепции (презервативы). Однако передача сифилиса возможна через кровь.
В ходе гемотрансфузии или при использовании некачественно обработанного медицинского инструмента. Заражение сифилисом характерно для инъекционных наркоманов, часто использующих шприцы других наркозависимых больных. Появление высыпаний наблюдается в период первичного сифилиса, который длиться до 7 недель.
Подобные патологические элементы локализуются на различных участках тела и слизистой. Поражение половых органов диагностируется чаще.
Разновидность сыпи при сифилисе:
- Пустулы, внутри которых содержится гнойный экссудат. Каждый элемент сыпи покрыт сухими чешуйками эпидермиса
- Розеолоподобная сыпь, проявляющаяся в виде точек яркого розового цвета
- Папулы, имеющие вид узелков, плотные на ощупь. По цвету варьируются от синего до багрового оттенка
Важно! после завершения инкубационного периода, пациент может заметить большой прыщ в зоне промежности — твёрдый шанкр. При обнаружении данного элемента необходимо как можно скорее обратиться к венерологу.
Прыщи при генитальном герпесвирусе
Генитальный герпес не является типичным венерическим заболеванием. Но имеет способность передаваться путем полового контакта. Основная локализация высыпаний при herpes simplex — лобок, ягодицы, область вокруг ануса. Прыщи, сыпь в промежности при половом герпесе имеет вид пузырьков, количество которых постепенно увеличивается.
На более поздней стадии пузырьки лопаются и источают гнойное содержимое, образуя болезненные язвы. Позже эрозии заменяются рубцовой тканью.
Кроме характерной сыпи, пациент при герпесвирусной инфекции жалуется на следующие симптомы:
- увеличение лимфатических узлов паховой области
- изменение влагалищных выделений (их усиление, появление неприятного запаха)
- чувство жжения, зуда в паховой зоне
- болезненность, дискомфорт при половом контакте
- наличие субфебрильной лихорадки и легких признаков интоксикации
Важно! Для женщин, находящихся на первом триместре беременности герпес представляет особую опасность, поскольку склонен провоцировать преждевременные роды и выкидыши.
При лечении высыпаний, спровоцированных вирусом герпеса, назначается несколько типов препаратов. Это противовирусные и иммуномодуляторы (Циклоферон, Ацикловир, Гропринозин). Когда иммунитет организма снижается, вирус герпеса снова активируется. Поэтому после терапии следует уделять особое внимание иммунной системе.
Высыпания и прыщи при ВИЧ-инфекции
Развитие кожных высыпаний характерно для ранней стадии вирусной патологии. В большинстве случаев появляются спустя несколько недель после инфицирования.
Прыщи при ВИЧ появляются не только в промежности, но могут наблюдаться по всему телу, вплоть на слизистой полости рта. У пациентов, чья кожа относится к светлому типу, высыпания имеют яркий, красный оттенок.
Для людей со смуглой кожей характерна сыпь фиолетового оттенка. Высыпания при ВИЧ чаще всего локализуются на руках, животе, груди.
Выраженность симптома варьируется от незначительной сыпи до поражения практически всего тела, с одновременными признаками интоксикации.
Стадии заболевания
- Начальная стадия характеризуется усиленным размножением грибка в эпидермисе и появлением на коже розовых пятен с папулами и везикулами.
- Клиническими признаками острой стадии являются мокнущие пятна, которые растут, зудят и сменяются кольцами с фестончатыми краями.
- Хроническая стадия – очаги на коже периодически светлеют, а затем вновь воспаляются под влиянием неблагоприятных факторов.
- Запущенная стадия развивается при осложненном течении патологии. При отсутствии лечения на коже появляются крупные волдыри, которые при повреждении инфицируются. Волдыри вскрывают, удаляют некротические ткани и обрабатывают рану.
Прыщи в промежности при фтириазе
Еще одно венерическое заболевание, которое сопровождается высыпанием. Может передаваться без прямого сексуального контакта.
Возбудителем является эктопаразитическое насекомое Phthirus pubis. При диагностировании фтириаза пациенту назначают лабораторные исследования на ЗППП. Поскольку шанс одновременного наличия венерического заболевания достигает 40%.
Phthiriasis сопровождается не столь выраженным зудом как педикулез.
Характеризуется развитием высыпаний в виде красных пятен диаметром около 5 мм.
Основная терапия фтириаза заключается в использовании препаратов, имеющих в составе пиретрин — природный инсектицид.
Дифференциальная диагностика прыщей в промежности
К какому врачу обратиться, если появились прыщи в промежности?
При развитии данной симптоматики в области гениталий, необходимо записаться на прием к венерологу/дерматовенерологу. Важным этапом в постановке точного диагноза является проведение дифференциальной диагностики.
Какие анализы необходимо сдать, если появились прыщи в промежности?
После сбора анамнеза и очного осмотра пациента, врач определяет для сдачи виды анализов. В первую очередь, назначается лабораторное тестирование на ЗППП: бактериологический посев, ПЦР, ИФА.
Женщинам проводится взятие мазка из цервикального канала, мужчинам из мочеиспускательного пути. Также важно исключить раннее развитие диабета или его прогрессирование. Если врач выявил прыщи в промежности, у больного с повышенным риском диабета, пациенту назначают анализы крови на сахар и гликированный гемоглобин.
В случае получения отрицательного результата и подтверждения отсутствия у пациента венерических патологий, назначается гемотест. Нередко прыщи в промежности выступают в качестве аллергической реакции. Поэтому может понадобиться сдача анализа крови на аллергию.
У женщин, причиной появления такого симптома, как прыщи в промежности может стать молочница — потребуется посев на кандидоз.
Тактика лечения высыпаний, прыщей на гениталиях: какие препараты назначаются
Схема терапевтического воздействия назначается строго в индивидуальном порядке после выявления точной причины развития высыпаний на половых органах.
Если прыщи в промежности являются причиной депиляции или бритья, можно прибегнуть к использованию препарата Зинерит или мази Эритромицин 1%. При использовании медикаментов следует избегать их попадания на слизистую оболочку.
Высыпания, вызванные герпесвирусной или ВПЧ инфекциями, устраняются путем приема противовирусных средств в пероральной форме и местной: Циклоферон, Ацикловир, Герпесин, Зовиракс. Противогрибковые таблетки и мази назначаются при наличии прыщей в промежности на фоне грибковой инфекции. Зачастую первым выбором становятся: Клотримазол, Канестен, Кандид.
При выраженной симптоматике назначается пероральная форма препарата с одновременным использованием мази/крема.
При умеренной клинической картине или в начале развития патологии, целесообразно использование препаратов наружного типа.
Аллергические формы сыпи лечатся путем приема антигистаминного средства: L-цет, Агистам, Цетрин.
Для устранения зуда, жжения, болезненности, возможно использование антигистаминных препаратов в форме мазей: Фторокорт, Фенистил, Гистан.
Сегодня врачи прибегают к назначению антигистаминных средств второго-третьего поколения, с минимальным количеством побочных реакций. Эта группа часто используемых антигистаминов, включает такие вещества, как цетиризин и лоратадин. Преимуществом этих препаратов является их минимальный успокаивающий эффект, они не вызывают сонливость и усталость. Самые современные антигистамины включают, такие вещества, как левоцетиризин и дезлоратадин. Их антиаллергические эффекты очень сильны, а побочные эффекты минимальны.
Препараты не провоцируют седативный эффект, беспокойство, бессонницу, сухость во рту.
Акне, папулы, высыпания на фоне венерических патологий, как правило, исчезают в ходе терапии основного заболевания. При наличии обширной сыпи, зудящей, болезненной, протекающей с гнойно-инфекционным процессом, назначаются антибиотики в виде мазей. Например, Левовинизоль, Синтомицин, Эритромицин.
Дополнительными лекарственными средствами являются ретиноиды (соединения, полученные из витамина А). Они улучшают качество кожи и ускоряют процесс выздоровления.
Что нужно знать о венерических болезнях?
Так, сифилисом можно заразиться не только половым, но и бытовым путем. Кроме того, он может дать о себе знать лишь спустя месяц после заражения.
Генитальный герпес по сравнению с предыдущим заболеванием проявляется более скоротечно – от двух до десяти дней. Волдыри, возникающие не только в интимных местах, но и на губах, часто принимаются за «простуду». Подавить недуг полностью не удастся, а облегчить состояние можно лишь противовирусными средствами.
Образования необычной формы – розовые конусы с творожистым содержимым указывают на заражение контагиозным моллюском. Метод борьбы с ними заключается в укреплении здоровья и повышении иммунитета. Также врачи могут прибегнуть к медикаментозному лечению или хирургической операции.
При подозрении на лобковый педикулез, который способен вызвать раздражение и возникновение гнойничков рекомендуется просто ликвидировать волосяной покров в очагах заражения и обработать специальным средством.
Возникшие бугорки и припухлости, причиняющие неудобства во время ходьбы – симптомы образования кисты бартолиновой железы. Виновники заболевания – кишечная палочка, стафилококк и венерические инфекции. Лечение проводит специалист, назначая соответствующие процедуры и прием антибиотиков.