При каких заболеваниях болят глаза
Болят глаза у многих людей при офтальмологических и системных заболеваниях. Причина может быть в органах зрения или в других расстройствах. Выбор специалиста и лечения зависит от причины боли, чтобы ее выявить, назначают лабораторные и инструментальные методы обследования.
Выделяют ряд офтальмологических заболеваний и состояний, которые могут воздействовать на мягкие ткани, сосуды, нервы, расположенные в органах зрения.
Они вызывают острую и хроническую боль:
- Повышенная нагрузка на глаза. Она возникает у людей, продолжительное время проводящих перед компьютером, телефоном, телевизором, планшетом. Болезненность появляется при частом чтении книг в плохих условиях, например, при недостаточном освещении.
- Попадание инородного тела. Оно может проникнуть на роговицу вследствие сильного ветра, попадания искры от сварочного аппарата или по другим причинам. Возникает острая боль, покраснение, светобоязнь, повышенная чувствительность, спазм век.
- Конъюнктивит. Бывает аллергической, бактериальной, вирусной природы. Это болезнь, при которой воспаляется конъюнктива глаза. Появляется краснота, отечность, боль, светобоязнь. При бактериальном конъюнктивите выделяется гнойный экссудат.
- Блефарит – воспаление век. Он может развиваться вследствие размножения грибков, вирусов, бактерий, паразитов (ресничный клещ). Веки отекают, под кожей может образовываться абсцесс, заполненной жидкостью.
- Кератит – воспаление роговицы. Воспалительный процесс начинается вследствие механического повреждения, ожога, размножения патогенных микроорганизмов. Если болезнь длится долго, роговица мутнеет, снижается острота зрения.
- Глаукома – повышение внутриглазного давления вследствие нарушения оттока секретируемой жидкости. В глазном яблоке существуют передняя и задняя камеры, внутри них постоянно циркулирует жидкость. Если она накапливается, но не выходит, увеличивается давление. Это может привести к повреждению глазного нерва, отслоению сетчатки, слепоте.
- Заболевания сетчатки. Они развиваются из-за ожога, механического повреждения, нарушения питания через сосуды. Если сетчатка отслаивается, человек слепнет.
- Заболевания зрительного нерва. Световые потоки проходят через глаза, попадая на палочки и колбочки сетчатки. От них информация в виде нервных импульсов проходит через нерв, попадая в головной мозг. Нерв повреждается вследствие нарушения питания через сосуды, механических повреждений, инфекционно-воспалительных процессов.
- Косоглазие, амблиопия. Если оба глаза видят картинку перед собой неправильно, это приводит к повышенной нагрузке. В результате болят не только глаза, но и голова.
Существуют заболевания, развивающиеся не в глазах, а в периферических органах, при их продолжительном развитии возникают осложнения со стороны органов зрения, это тоже приводит к боли:
- Сахарный диабет. В крови пациента накапливается большое количество глюкозы, которая не распределяется по тканям, а связывается с холестерином, образует бляшки. Они транспортируются по крупным и мелким сосудам, в том числе микроциркуляции глаз. Это приводит к закупорке, острой боли, снижению или полному отсутствию зрения.
- Атеросклероз. В крови пациента накапливается холестерин, который распространяется по сосудам, закупоривает их просвет. Механизм заболевания тот же, что и при сахарном диабете.
- Артериальная гипертензия. Повышенное давление создает нагрузку на эндотелий. Это приводит к разрыву стенки сосуда, кровоизлиянию внутрь глазного яблока. При хронической гипертензии снижается функция органов зрения, возникают постоянные головные и глазные боли.
- Ишемическая болезнь. У человека возникает спазм периферических сосудов. Если это произойдет в глазах, нарушается питание. Постепенно органы зрения откажут в работе. Сильный спазм вызывает острую боль.
- Васкулит, повышенная хрупкость сосудов. Если эндотелий ломкий, это приводит к кровоизлиянию в любом отделе организма. Появляются болезненные ощущения при спазмах, что вызывает снижение функции зрения.
- Нейропатия. Воспалительное заболевание может переходить на зрительный нерв, это опасно, так как он соединяется с головным мозгом. Это вызывает снижение его функциональности, постоянные болезненные ощущения.
Для каждого заболевания определяют отдельное лечение. Поэтому первоначально проводят диагностику, выявляя природу боли, снижения функции зрения и других симптомов.
Патологии глаза, при которых происходит его покраснение
Невоспалительные патологии глаза
- Кератопатии (заболевания роговицы глаз, связанные с нарушением питания, кровоснабжения и иннервации тканей). Кератопатия может быть буллезной, нейротрофической, нитчатой или поверхностной точечной. Покраснение глаза сопровождает любой вид кератопатии;
- Кератоконус (водянка роговицы глаза);
- Периферическое истончение и изъязвление роговицы;
- Язва роговицы;
- Птеригиум (Pterygium) – складка слизистой оболочки, имеющая треугольную форму и расположенная у внутреннего края глаза. Данная складка постепенно разрастается и распространяется на всю роговицу глаза;
- Псевдоптеригиум (рубцовый птеригиум) – соединительнотканная складка, которая образуется после заживления язвы и ожогов роговицы или конъюнктивы глаза;
- Кровоизлияние в ткани глаза;
- Пингвекула глаза (доброкачественное новообразование в тканях глаза, не склонное к перерождению в рак);
- Пемфигус конъюнктивы (образование пузырей на невоспаленной слизистой оболочке глаза);
- Опухоли слезной железы;
- Синдром “дряблого” века (веко выворачивается наружу, трется о подушку и другие окружающие предметы, обнажая глаз, который травмируется и краснеет);
- Трихиаз (неправильный рост ресниц, когда волоски заворачиваются в глаз, раздражают его и провоцируют покраснение);
- Отслойка сосудистой оболочки глаза;
- Глаукома (острая или начинающаяся).
Воспалительные заболевания глаза
- Вакциния – воспалительная реакция роговицы глаза на недавнее введение вакцины от оспы;
- Ветрянка глаз (воспаление роговицы на фоне активного протекания ветряной оспы, связанное с проникновением вируса в камеры глаза);
- Опоясывающий лишай глаз;
- Герпес глаз (герпетический кератит, конъюнктивит, герпес век) – воспаление, вызванное вирусом из семейства герпесовых, попавшим в ткани глаза;
- Кератиты (воспаления роговицы глаза), вызванные различными патогенными микроорганизмами, например, вирусами, грибками, бактериями или простейшими;
- Дакриоаденит (воспаление слезной железы);
- Дакриоцистит (воспаление слезного мешка);
- Каналикулит (воспаление слезных канальцев);
- Верхний лимбический кератоконъюнктивит (воспаление роговицы и слизистой оболочки глаза);
- Все виды конъюнктивитов (аллергические, вирусные, бактериальные, грибковые, хламидийные, хронические, ангулярные и т.д.);
- Блефароконъюнктивит Моракса-Аксенфельда (воспаление слизистой оболочки и внутренней влажной части век);
- Все виды кератитов (воспаление роговицы глаза);
- Воспаление век;
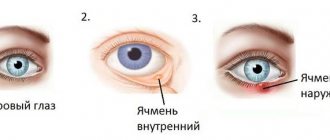
- Ячмень на глазу;
- Увеиты (воспаление сосудистой оболочки глаза любой этиологии);
- Хориоретинальное воспаление (воспаление частей сосудистой оболочки глаза);
- Иридоциклит (воспаление радужной оболочки и реснитчатого тела);
- Травматическое повреждение глаза (вторичная глаукома, гифема, рецессия угла передней камеры, смещение или повреждение хрусталика глаза);
- Панофтальмит (воспаление всех структур и тканей глаза);
- Эписклерит (воспаление соединительной ткани, отделяющей слизистую оболочку глаза от склеры);
- Абсцесс орбиты (гнойник в области костей и мягких тканей, образующих орбиту глаза);
- Неврит зрительного нерва;
- Идиопатическая гипертензия эписклеральных вен (встречается крайне редко, этиология не установлена).
диагностикуконъюнктивитами
слепоте
- Тошнота или рвота;
- Головная боль;
- Снижение остроты зрения;
- Боль в глазах;
- Выделения из глаза любого характера;
- Светобоязнь.
Что может определить врач
Как только на приеме у врача вы опишете жалобы, доктор приступит к осмотру глаза
Если болит левый глаз, он наверняка обратит внимание и на правый, ведь глаза находятся рядом, да и спим мы на одной подушке. А значит, при выявлении инфекции в одном глазу при несоблюдении правил личной гигиены она может переходить и на другой
Что касается бактерий, медработник всегда учитывает вероятность попадания бактерий как из внешней среды, так и изнутри организма.
Итак, специалисты выделяют ряд заболеваний, способствующих тому, что глаз болит при моргании:
- Конъюнктивит. Особенно этому недугу подвержены маленькие дети с еще не сформировавшимся иммунитетом. Ребенок заболевает ОРВИ – в итоге проявляется не только в виде кашля и насморка, но и влечет за собой неприятные ощущения в области глаз. Нередко конъюнктивит возникает, когда пациент использует чужие полотенца или протирает глаз грязными руками. Проявляется конъюнктивит болезненным покраснением, припухлостью, слезоточивостью, раздражением глаза, из которого видны выделения в виде гноя и больших объемов закиси после сна.
- Недуг кровеносных сосудов. В этом случае чаще болит не один глаз, а сразу два. Также беспокоят резкое потемнение изображения и блики, что провоцируется недостаточностью снабжения кровью.
- Миозит. Глаз болит при движении зрачка и при моргании.
- Глаукома. Характеризуется не только неприятными ощущениями в глазах, но и сопровождается тошнотой, мигренями, кругами в виде цветной радуги.
- Синдром сухих глаз. На такой недуг жалуются офисные сотрудники, вынужденные долгое время просиживать возле компьютера с рядом работающим кондиционером. В итоге сетчатка краснеет, из глаз текут слезы, они сильно болят.
- Ячмень. Может поражать как нижнее, верхнее веко, так и внешний уголок глаза. Веко заметно отекает, наблюдается покраснение, каждое моргание доставляет боль, у больного падает настроение, его мучают головные боли и слабость. На одном глазу может возникать сразу несколько ячменей, отчего глаз настолько опухает, что полностью закрывается.
- Непроходимость слезных каналов (частичная или целостная). В уголках глаз появляются болезненные ощущения, лечение представлено только хирургическим вмешательством.
- Герпес. Действительно, герпес возможен не только в области губ, но также может переходить на глаза. Глаз отекает, в светлой комнате появляется желание прикрыть глаз, покраснение и боль при моргании затрагивает сначала внутренний уголок, а затем переходит и на все око.
Как избавиться от сухости кожи вокруг глаз с помощью увлажнения
Лучшее лечение это устранение причины сухости кожи. Некоторые причины, такие как экзема, не имеют никакого лечения. Тем не менее, имеет смысл делать все возможное для уменьшения симптомов сухости кожи вокруг глаз и кожи век. Если причина вашей кожи является более серьезное заболевание, такое как блефарит, вы должны проконсультироваться с врачом.
Один из способов лечения зудящей сухой кожи в области глаз, это использовать увлажняющий крем после мытья лица с мягким моющим средством. Увлажнитель обеспечит быстрое облегчение от симптомов сухой кожи
Важно помнить о том, что увлажнить кожу надо сразу после мытья, чтобы «зафиксировать» влагу
Перед использованием любого увлажняющего крема нужно выполнить небольшой тест, чтобы убедиться в отсутствии аллергической реакции.
Алоэ Вера — лучше, чем аптечный крем для сухой кожи вокруг глаз
Алоэ вера действует как нежный увлажняющий крем, который может помочь восстановить ущерб, нанесенный сухой коже вокруг глаз. Его антимикробные свойства могут помочь ускорить заживление ран. Кроме того, алоэ вера может помочь лечить медицинские причины сухой кожи вокруг глаз и век, таких как псориаз и себорейный дерматит.
Вы можете применить алоэ вера непосредственно к сухой и шелушащейся коже вокруг глаз, следя за тем, чтобы продукт не попал в глаза. Используйте «чистый» гель алоэ вера для наиболее эффективного лечения. Просто нанесите небольшое количество алоэ вера на кожу вокруг глаз, а также на ваше веко и дайте впитаться в вашу кожу. Вам не нужно, чтобы промыть его. Делайте это ежедневно, чтобы смягчить кожу и ускорить процесс заживления сухой кожи.
Кокосовое масло Extra Virgin от сухости вокруг глаз
Кокосовое масло Extra Virgin является еще одним эффективным натуральным увлажняющим кремом для сухой кожи вокруг глаз. Оно также может смягчить кожу и уменьшить шелушение. Кокосовое масло способно проникать через кожу и обеспечивает глубокое увлажнение кожи, в то же время сохраняя при этом защитный слой на эпидермисе.
Как избавиться от сухой кожи вокруг глаз с помощью кокосового масла
Наносить кокосовое масло на пораженные участки кожи возле ваших глаз несколько раз в день, и, прежде чем ложиться спать. Вы также можете использовать кокосовое масло, чтобы увлажнить сухую кожу на веках. Это поможет уменьшить зуд и шелушение век. Вы также можете медленно массировать маслом вашу кожу. В небольших количествах, кокосовое масло почти полностью впитывается в кожу, не оставляя жирных следов.
Другой способ как использовать кокосовое масло от сухости кожи, это смешать кокосовое масло с алоэ вера, получив природный лосьон для заживления ухой и шелушащейся кожи. Эта смесь может также помочь в лечении причин, сухой кожи, таких как экзема.
Какао масло от сухости кожи вокруг глаз
Масло какао это еще одно природное успокаивающее и увлажняющее средство, которое может облегчить сухость кожи, предотвращая осложнения, такие как растрескивание кожи. В исследовании, опубликованном в Международном журнале Cosmetic Science, показало, что масло какао улучшает внешний вид и тонус кожи.
Чтобы использовать масло какао на нежной коже вокруг глаз, смешайте его с другими полезными продуктами, как касторовое масло или масло жожоба. Наносить смесь ежедневно, чтобы увлажнить кожу и вылечить сухую и шелушащуюся кожу.
Вы также можете приготовить такое домашнее средство от сухости вокруг глаз: 1 чайная ложка кокосового масла (предварительно растопить), 2 чайные ложки какао-масла, 1 чайная ложка масла сладкого миндаля. Затем смесь масел должна загустеть. Применять на сухую кожу вокруг глаз, чтобы быстрого избавиться от шелушащейся кожи.
Натуральные масла для увлажнения вашей кожи
Можно также использовать раствор натуральных масел, таких как масло жожоба, масло сладкого миндаля и масло авокадо, масло для лечения сухой кожи. Они обеспечивают защитный слой на коже, который удерживает влагу и предотвращают сухость кожи.
Вам нужно всего лишь несколько капель любого из вышеуказанных масел, чтобы кожа в области глаз была мягкой и эластичной.
Вы можете также смешать натуральные масла с каплей эфирного масла, например, лаванды или ромашки. Успокаивающий аромат эфирного масла поможет уменьшить стресс и способен управлять другими заболеваниями кожи, как экзема.
При использовании эфирных масел нужно проявлять осторожность, чтобы масло не попало в глаза и не вызвало раздражение
Снижение стресса уменьшает сухость кожи вокруг глаз
Стресс может вызвать вспышки экземы, которая может вызвать сухость и шелушение кожи вкруг глаз. Эфирные масла, релаксация и просто хороший ночной сон, уменьшают стресс и риск развития сухости кожи.
Профилактика
Нет профилактики болевого синдрома. Он возникает при развитии внешних факторов или определенных офтальмологических заболеваний. Поэтому профилактические меры направлены на то, чтобы снизить риск развития таких патологий. Основные правила состоят из таких рекомендаций:
- Своевременное посещение офтальмолога. Осмотр надо проходить 1-2 раза в год. Это поможет своевременно обнаружить наличие патологических процессов. В тяжелой форме они могут быть необратимыми.
- Здоровый образ жизни. Для здоровья глаз и всего организма следует придерживаться правильного, сбалансированного питания. Каждый день надо употреблять большое количество фруктов, овощей, зелени. Особенно полезны для глаз морковь и черника. Полноценный сон поможет снять усталость с глаз и даст им возможность отдохнуть.
- Отказ от курения, чрезмерного употребления алкоголя и наркотических веществ.
- Пользоваться защитными очками при работе с мелкими предметами, химическими веществами, средствами бытовой химии.
- В соответственное время носить солнцезащитные очки.
- Соблюдать правила гигиены в уходе за глазами и при использовании офтальмологических препаратов.
- В период лекарственной терапии строго следовать рекомендациям врача и не превышать назначенную дозировку.
Основная профилактика состоит в своевременном обращении к врачу. Таким способом можно избежать развития тяжелых осложнений. При необходимости может понадобиться консультация нескольких специалистов.
Почему болит внутренний угол глаза
Прежде чем приступить к терапии, необходимо выяснить, почему болит внутренний угол глаза. Далеко не всегда эта проблема имеет офтальмологическую природу. Некоторые диагнозы могут очень сильно удивить пациента. Во многом заслуга быстрой и правильной постановки диагноза заключается в профессионализме диагноста.
Мигрень
Для большинства людей мигрень – это очень сильная головная боль, которая крайне трудно поддаётся лечению медикаментозными и любыми другими средствами. Вызывается она нарушением тонуса внутричерепных сосудов, а значит, проблема расположена намного глубже, чем стандартная головная боль. Помимо головной боли человек жалуется на светобоязнь, тошноту и рвоту, спазмирование и повышенную чувствительность в области глаз. Кстати, при мигренозном приступе обычно болит внешний уголок глаза, ближе к вискам.
Такой приступ может длиться несколько дней. Состояние порой настолько тяжёлое, что человек не в состоянии выполнять обычные бытовые дела, и даже принятие пищи приносит огромные трудности. Усиливать неприятные ощущения могут любые провоцирующие факторы – сильный свет, шум, резкий запах. Это вызывает раздражительность и нервозность, а также усиление симптоматики.
Глаукома
Повышение внутриглазного давления (глаукома) провоцируется повышением уровня жидкости в органе зрения. Происходить это может по самым разным причинам. Несвоевременное лечение приводит к быстрому нарушению зрения, потере его остроты и даже слепоте.
Это очень коварное заболевание, поскольку на начальных стадиях оно протекает почти бессимптомно. Мало кто обращается к специалисту с болями в уголках глаз, но именно этот шаг на пути к специалисту может спасти человеку зрение.
Синусит
Этот диагноз по своей популярности может поспорить с мигренью. Синусит – это воспаление пазух носа, нередко при распространении инфекции он переходит в гайморит. Иррадирование боли очень типично для данного диагноза. Дискомфорт может появиться в различные частях лица, в частности, пациент может чувствовать боль в области верхней челюсти и думать, что у него болят зубы. Поскольку в непосредственной близости расположены и глаза, то дискомфорт может легко переместиться и в их зону. Этому способствует отёчность и повышение давления, присущее активному развитию воспалительного процесса.
Данный процесс практически всегда сопровождается повышенной температурой всего тела, и пазух носа – в частности. Боль пациент в большей степени ощущает в уголке глаза ближе к носу. С внешней стороны глаза почти никакого дискомфорта может не ощущаться.
Неврология
Невралгия лицевого нерва – очень страшный диагноз. Помимо сильной боли, пациента беспокоит поражение мимических мышц, которые замечают все окружающие. Симптоматика здесь очень вариабельна. У некоторых пациентов клиническая картина затрагивает только глаза (сухость, боль, спазмирование или отсутствие ощущений в этой области). У других пациентов нарушения затрагивают части ротовой полости, в частности – изменения привкуса передней части языка.
Заболевание осложняется постоянными рецидивами, и далеко не всегда даже самое современное лечение даёт хороший эффект.
Синдром ресничного узла
Воспалительный процесс в области ресничного узла ещё называют невралгией носоресничного нерва. Это заболевание ещё называют синдромом Чарлина. Данный диагноз обычно является вторичным, то есть воспалительный процесс развивается вследствие уже имеющейся активной инфекции в смежных областях. Синдром ресничного узла может развиться как следствие синусита, кариеса, стоматита, травмы, а также любой другой бактериальной или вирусной инфекции в организме (простуда).
При данном заболевании помимо традиционного слезотечения, покраснения, жжения в области глаз пациент жалуется ещё на невозможность полностью открыть веки. Глаз как будто постоянно прищурен. Корнеальные и конъюнктивальные рефлексы снижены или полностью отсутствуют. При попытке дотронуться до глаза пациент испытывает сильную боль, поскольку воспаление затронуло нерв – самые болезненные ткани организма.
После блефаропластики образовались шишки: почему появляются уплотнения у век
Период восстановления после эстетических операций не всегда протекает хорошо. Процесс регенерации тканей обладает своими особенностями и индивидуальной для каждого человека скоростью.
Уплотнения после блефаропластики образуются под хирургическими швами или рядом с ними, чаще всего – при коррекции нижних век. Обычно пациенты описывают данную проблему, применяя слова шишка, горошина, валик.
На самом деле это могут быть различные образования:
- образующаяся рубцовая ткань – самое частое осложнение после блефаропластики, но во многих ситуациях не является проблемой. Со временем она самостоятельно рассосется.
- местный отек на области наложения швов – тоже относится к неопасным последствиям пластики.
- киста – появляется ввиду неправильного ущивания разреза.
- выбухание века при нарушении соединения хряща ресничного края века с мышцей.
- комочки жира на месте липофилинга, который дополняет блефаропластику.
- пиогенная гранулема.
Таким образом, речь может идти как о нормальном явлении, так и о развивающемся осложнении. Давайте вместе расскажем о причинах возникновения каждого из вышеупомянутых уплотнений и о том, как их лечить.
Нарушение процессов рубцевания: главные причины и последствия их влияния
Образование шрамов на области хирургических разрезов – естественный и неизбежный процесс.
Возникновение отечности в первую неделю после блефаропластики и наличие лишней соединительной ткани в течение 2-3 месяцев после операции – неизбежные побочные явления, к которым необходимо предварительно морально подготовиться и не паниковать. Вместе с тем, эти процессы могут обладать индивидуальными особенностями:
- у одних пациентов через 10-14 дней на веках не остается никаких следов вмешательства, а у других – даже через пару месяцев шишки вдоль шва хорошо прощупываются под кожей, а иногда могут быть заметны;
- скорость рассасывания уплотнений может быть различной с разных сторон. Более того, сам рубец по своей длине часто неоднородный – дольше всего объем сохраняют концы разрезов, которые находятся в уголках глаз;
- из-за естественного отека и активного разрастания соединительной ткани шрамы могут долгое время выглядеть так, будто они находятся на внешних участках век. Это не ошибка доктора, а особенность заживления тканей. По мере рассасывания избытка коллагена, следы на зонах разрезов превратятся в тонкие полоски, спрячутся в естественных складках кожи и не будут мозолить глаза.
Во многих ситуациях такие рубцовые уплотнения возникают после нижней блефаропластики. В норме они должны рассосаться через 12 недель – кроме индивидуальных особенностей организма, большую роль играет методика проведения разрезов и наложения швов, а также общий объем операции. Негативные влияния на процессы регенерации тканей оказывают:
- химический и термический ожоги: влияние лазерного излучения, а также раздражающих, подсушивающих растворов. Вот почему о пилингах области вокруг глаз после блефаропластики нужно на какое-то время забыть;
- нагноение: наличие воспалительного процесса в ране приводит к гиперактивному разрастанию соединительной ткани;
- неправильное сопоставление краев разреза, сильное натяжение кожи и другие ошибки хирурга при наложении швов;
- нарушение работы иммунной системы;
- генетическая предрасположенность к гиперактивному разрастанию соединительной ткани в ответ на травмирование кожи.
Рекомендуем: Как убрать уплотнения на нижнем веке после блефаропластики?
Более того, к уплотнению швов приводит чрезмерное физическое воздействие на деформированные участки кожи – в частности, привычка тереть глаза после сна и активный массаж прооперированного участка. Коллагеновые волокна молодого рубца находятся в хаотичном порядке и не могут бороться с растяжением краев раны.
Чтобы не допустить этих осложнений, врачи накладывают поверх швов особые пластыри и настоятельно рекомендуют не прикасаться руками к векам в первые недели после блефаропластики: любое физическое воздействие способствует притоку крови, повышает скорость формирования коллагена, блокирует рассасывание лишней соединительной ткани – в результате вместо тонких ниточек на веках могут остаться грубые рубцы.
Если на месте разрезов стали появляться большие фиброзные тяжи, необходимо обратиться к хирургу, который проводил операцию, дерматологу или другому специалисту.
Не занимайтесь самолечением! Самый простой совет, который часто становится сложно выполнимым: следуйте рекомендациям своего хирурга и дайте организму время.
Обычно в первые несколько недель доктор прописывает заживляющие препараты, потом добавляет противорубцовые мази или аппаратные процедуры – микротоковая терапия, лимфодренаж.
Процесс дополняется систематическими осмотрами, и если что-то идет не так, то доктор пишет другое назначение.
Через несколько недель после хирургического воздействия доктор может принять решение ускорить процесс рассасывания соединительной ткани методом инъекций гормональных препаратов – глюкокортикостероидов. В некоторых ситуациях можно обойтись их локальным нанесением, но только после полного затягивания разрезов.
Если после блефаропластики образовались шишки и не проходят спустя 2-3 месяца после операции, то метод лечения может быть пересмотрен – вплоть до иссечения. Но иногда необходимо немного подождать: естественное смещение швов в складки кожи может занять очень много времени в связи с тем, что отеки после блефаропластики иногда сохраняют до 6 месяцев.
Узлы на месте рассасывания шовного материала
Для соединения краев операционного разреза в зоне век обычно применяются безопасные тонкие нити с круглым сечением, которые полностью растворяются в течение 10-14 дней. Этот процесс невозможен без участия иммунной системы организма, которая ускоряет циркуляцию в месте появления инородного тела.
Рекомендуем: Что делать, если после блефаропластики появился птоз?
Интенсивный приток крови и тканевой жидкости к области наложенного шва вызывает местный отек, который при внешнем осмотре и пальпации может характеризоваться как шишки, горошины или узлы. По мере рассасывания нитей все эти уплотнения самостоятельно уходят. Помешать этому процессу могут:
- замедленное кровообращение в месте операционной раны, когда из-за большой отечности осложнен отток крови по венулам и венам. Происходит застой тканевой жидкости;
- сбой в работе иммунной системы;
- слишком поверхностное расположение нитей в коже.
Последний вариант наблюдается очень часто. В такой ситуации рассосутся только отдельные кусочки нитей, а другие их фрагменты будут прорезаться на поверхность. Такая ситуация не является осложнением, так как лишний шовный материал легко устраняется, а поврежденная кожа быстро восстанавливается. Если проблема заключается в отеках, то это как раз та ситуация, когда поможет хороший массаж.
Только проводить его нужно по правильной методике – так, чтобы увеличить отток лимфы и венозной крови, стабилизировать приток богатой кислородом и питательными веществами артериальной крови, тонизировать ткани. Хирург подскажет, какими должны быть движения, сколько должны длиться сеансы. В целом, нити растворятся в течение 2-2,5 месяцев.
Если в течение этого времени спровоцированные ими уплотнения не пройдут, хирург может сделать маленькие надрезы или проколы кожи и устранить шовный материал, или выписать курс специальных рассасывающих препаратов в уколах.
Жировые комочки
Если блефаропластика была проделана вместе с липофилингом, то уплотнения различного размера могут образоваться ввиду неравномерного распределения пересаженных жировых клеток, а также, если трансплантант был плохо обработан, и в нем остались комки.
Такое осложнение хорошо видно на нижних веках, так как кожа здесь очень тонкая и любой, даже самый маленький узелок сразу вылезает на поверхность. Со временем комочки могут самостоятельно рассосаться, но могут остаться неизменными. Для лечения такого состояния существует несколько рабочих способов:
- массаж, который на ранней стадии приживления, сделает уплотнения плоскими и выровняет поверхность кожи;
- использование филлеров на базе гиалуроновой кислоты – они сглаживают границы жирового комочка и на время делают его менее видимым;
- повторный липофилинг для коррекции плохого результата первой процедуры – действует так же, как и контурная пластика филлерами;
- липосакция лишних, выпирающих жировых клеток.
В каждом отдельном случае самый подходящий вариант исправления появившегося дефекта выявляет пластический хирург.
Киста на веках после блефаропластики
Данное уплотнение обычно образуется рядом с операционными разрезами и внешне выглядит как шарик желтого или белого цвета. По своей конструкции оно подразумевает собой полость, наполненную жидкостью.
Рекомендуем: Как заживают рубцы после блефаропластики?
Причина появления кисты – неправильная обработка краев раны, когда кожные участки при наложении швов погружаются во внутрь тканей.
Содержимое постепенно накапливается, что приводит к постоянному увеличению образования – в результате оно может вырасти до 0,5 см. Время сохранения дефекта составляет от 1 до 3 месяцев.
В это время за ним нужно наблюдать и пока ничего не делать. Если через 12 месяцев киста не исчезнет сама, то ее удаляют скальпелем.
Пиогенная гранулема
Это сосудистое новообразование обладает доброкачественной природой и развивается на слизистой оболочке века в ответ на травмирование тканей. Чтобы сосуды стали аномально разрастаться, достаточно минимальной микротравмы, не говоря уже о полноценных разрезах, которые осуществляются на момент блефаропластики.
Пиогенная гранулема на вид округлого или дольчатого типа темно-красного или бордового цвета размером до 2 см.
Увеличиваясь в размерах, она может приподнимать кожу века и прощупываться при надавливании.
Время появления ботриомикомы разное: в одних ситуациях новообразование появляется через пару дней после операции и быстро разрастается, в других – ее увеличение может начаться через 2-3 месяца.
При наличии темно-красного уплотнения на слизистой оперированных век не нужно пытаться его замаскировать, мазать мазями и раздражать другими любыми вариантами. Все усилия, нацеленные на рассасывание горошины, могут дать противоположный эффект: новообразование может кровоточить и начать увеличиваться в размерах. Устранить такую гранулему проще простого.
После подтверждения диагноза она удаляется хирургическим методом или лазером. Причем, никакой срочности в этой процедуре нет, так что время ее проведения хирург будет назначать при учете состояния оперированных тканей век.
Как видите, общей причины возникновения и универсальных процедур по устранению уплотнений на веках после блефаропластики нет.
Крайне важно, что по внешнему описанию, даже при наличии фото, выявить причину появления узелка или шишки не представляется возможным.
Поэтому для точного определения проблемы и получения эффективных рекомендаций нужно сходить на консультацию к врачу, а лучше – к своему хирургу, который делал операцию.
responded with an error: Access Not Configured. Data API has not been used in project 268921522881 before or it is disabled. Enable it by visiting https://console.developers.google.com/apis/api/.googleapis.com/overview?project=268921522881 then retry. If you enabled this API recently, wait a few minutes for the action to propagate to our systems and retry.
Источник: https://drplas.ru/blefaroplastika/oslozhneniya/pochemu-posle-blefaroplastiki-obrazovalis-shishki.html
Причины
Факторы, которые провоцируют такие симптомы разнообразны. К основным относятся:
- Усталость. В этом случае боль проходит самостоятельно после отдыха. При этом пациент не принимает лекарственные препараты. Также не должно возникать развитие других симптомов.
- Ячмень. Это заболевание сопровождается воспалением, которое поражает веки. Часто можно наблюдать, что воспалился уголок глаза.
- Оптические изделия, которые не подходят пациенту. Некорректная оптика приводит к быстрой усталости глаз, которая сопровождается болевыми ощущениями. При ношении неправильных очков край глаза может сильно болеть из-за напряжения. В этом случае потребуется помощь офтальмолога. Он должен выписать корректную оптику.
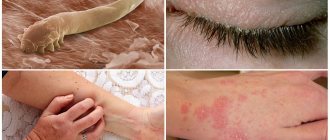
- Демодекоз. Сопровождается поражением глаз патогенными микробами (паразитарными клещами). Если иммунитет нормально выполняет свои функции, то риск такого поражения незначительный.
- Аллергические реакции. Это сопровождается покраснением, жжением, зудом слизистой оболочки. На таком фоне появляется воспаление, боль.
- Дакриоцистит. Патология связана с нарушением слезной функции. Это вызывает воспаление и болевой синдром.
- Каналикулит. Осложнение инфекционных поражений конъюнктивы. Кроме этого, появляются гнойные выделения, чувствительность к свету.
Как снять воспаление в домашних условиях
Избавиться от дискомфорта, убрать отеки и другие проявления недуга можно дома самостоятельно. При конъюнктивитах инфекционного характера применяют компрессы из отвара бузины или василька обыкновенного. При поражении век достаточно наносить на пораженный участок миндальное масло или настойку календулы.
Отвар из ромашек
При любых патологических процессах полезным будет отвар ромашки. Он успокаивает нежную кожу, подавляет активность бактерий.
Для приготовления настоя необходимо заварить одним стаканом кипятка 2 чайной ложки сухих цветков ромашки и дать настояться.
Мятный отвар
Для приготовления необходимо заварить 2 столовые ложки сухой травы на пол-литра кипятка. Отвар важно прокипятить не более 10–15 минут и дать остыть. Им смачивают ватные тампоны и прикладывают к глазам перед сном.
Любые патологические изменения не терпят самолечения, поэтому при появлении первых симптомов важно обратиться за помощью к специалисту.
provospalenie.ru
Покраснения в уголках глаз не только могут испортить внешний вид, а и принести существенный дискомфорт, а в некоторых случаях и понизить зрение.
Основные причины покраснения уголков глаз:
— Наиболее распространенная причина связана с внешними раздражителями. Это может быть сигаретный дым, пыльца растений, косметические средства, ветер;
— Еще одной причиной может стать чрезмерное напряжение глаз во время работы за компьютером, длительном просмотре телевизора или чтением при плохом освещении ;
— Внутричерепное давление также влияет на состояние глаз;
— Если вы пользуетесь контактными линзами, то не забывайте их снимать на ночь. В ином случае красные уголки вам обеспечены.
Как избавится от покраснений в уголках глаз:
1. Исключите болезнь, которая могла вызвать покраснение. Если краснота уголков стала хронической, то необходимо обратится к офтальмологу. Заниматься самолечением в таком случае категорически запрещается;
2. Увлажняйте слизистую оболочку глаз. Периодически проветривайте помещение в котором находитесь, а также принимайте увлажняющие капли для глаз, которые легко можно купить в аптеке;
3. Воздействуйте на глаза холодом. Приложите к закрытому глазу платок, смоченный в холодной воде или лед. Вода послужит дополнительным источником увлажнения, а холод поспособствует сужению сосудов;
4. Не увлекайтесь сосудосуживающими препаратами. Частое применение таких препаратов приводит к хроническому покраснению в уголках глаз;
5. Делайте компрессы. Самым простым способом являются заваренные пакетики зеленого или черного чая, которые периодически следует прикладывать к глазам. Также отличаются своей эффективностью компрессы из липы, ромашки, мяты или петрушки;
6. Принимайте витамины. Уголки глаз могут краснеть из-за недостатка в организме витаминов В2 и А. Если вы большое количество времени употребляли сосудосуживающие препараты, то вам следует пропить курс витамина А;
7. Нормализуйте режим отдыха. Один из наиболее важных пунктов. Глаза, как и весь организм должны отдыхать как минимум 8 часов в сутки во время сна. Если у вас работа связана с перенапряжением глаз, то каждые 60 минут делайте перерывы на 5 минут давая глазам возможность расслабиться.
Статьи из этой рубрики:
nashi-glaza.ru
Покраснение внешних или внутренних уголков глаза у детей говорит о развитии воспалительных процессов, которые наблюдаются при различных заболеваниях.
Это серьезный симптом, который не проходит без своевременного лечения, при этом необходимо стремиться не только устранить покраснение, но и определить заболевание, из-за которого появилось такое нарушение.
Профилактика
Профилактика самой боли в уголках глаз невозможна: от пациента требуется упредить развитие патологии, вызывающей такой симптом.
Для этого необходимо беречься от инфекционных заболеваний, соблюдая личную гигиену (не пользоваться чужой косметикой и средствами для умывания, а также полотенцами, контактными линзами и даже глазными каплями).
Снизить риск активизации патогенной и условно патогенной микрофлоры, вызывающей офтальмологические болезни, необходимо укреплять иммунитет, совершая регулярные прогулки на свежем воздухе, придерживаясь активного образа жизни и употребляя как можно больше здоровой пищи (фрукты, овощи, натуральные соки).
Покраснение внутреннего и внешнего уголков
Внешние и внутренние уголки глаз могут покраснеть по разным причинам.
Внешние уголки чаще всего краснеют при механических воздействиях и натираниях, при этом дополнительно могут проявляться такие симптомы, как боль и шелушение кожи.
В некоторых случаях уголки глаз с внешней стороны могут краснеть из-за воздействия аллергенов. Также эти участки могут краснеть при определенных болезнях:
- глазной герпес;
- ангулярный конъюнктивит;
- краевой блефарит.
Обратите внимание! Внутренние уголки могут краснеть по вышеуказанным причинам, а также вследствие развития следующих заболеваний:
- дакриоцистит;
- каналикулит;
- вросшие в кожу ресницы (исправляется только хирургическим путем).
Способы лечения
Однозначного способа устранить болевые ощущения в уголках глаз не существует: все зависит от характера и степени тяжести поражения. В любом случае, основным методом лечения является консервативная медикаментозная терапия.
При бактериальных и вирусных инфекциях для этого используются офтальмологические растворы или мази (или их сочетание).
Это может быть софрадекс, ципрофлоксацин, полудан (если болезнь вызвал вирус) или противобактериальные препараты тобрекс, гентамицин, офтадек, альбуцид.
Аллергия, проявляющаяся таким образом, лечится путем закапывания или приема внутрь антигистаминных препаратов:
- телфаст;
- аллергодил;
- эриус;
- олопатадин;
- супрастин;
- азеластин.
Важно! Канакулит требует симптоматического и непосредственного лечения. Для устранения воспалений используют те же антибактериальные и обезболивающие препараты, что и при других инфекционных поражениях глаз
При осложнениях в виде закупоривания каналов требуется хирургическое вмешательство с целью их расширения.
После такой процедуры также требуется нанесение медикаментозных препаратов непосредственно на внутренние стенки каналов для борьбы с бактериальными и грибковыми возбудителями профилактики их дальнейшего распространения.
Если у пациента диагностируется демодекоз – заболевание устраняется путем нанесения на края век бактерицидных мазей и закапывания противопаразитарных растворов (один из них – карбахол).
Клещ демодекс, вызывающий такую патологию, в основном обитает в ресничных фолликулах.
Поэтому важно распределять мазь по всей линии роста ресниц, чтобы очистить все фолликулы от возбудителя. При ячмене боли являются следствием воспалительных процессов, в свою очередь они исходят от зернообразного гнойного образования (или скоплений таких образований)
При ячмене боли являются следствием воспалительных процессов, в свою очередь они исходят от зернообразного гнойного образования (или скоплений таких образований).
К сведению! Обычно такие гнойники вскрываются сами по прошествии времени, а в качестве лечения достаточно закапывать антибактериальные растворы с целью профилактики и исключения поражения конъюнктивы при попадании на нее гнойного содержимого.
В редких случаях осложнений ячменя гнойник вскрывает хирург.
На белке глаза пузырек – что это и как лечить возникший симптом
Иногда появляется на белке глаза пузырек, что это, не совсем понятно, а в больницу за советом по лечению с такой малостью обращаться не спешат.
Между тем подобные наросты представляют достаточно распространенные новообразования, зарождение которых происходит на слизистой оболочке зрительного органа.
Появление пузырьков или других посторонних образований на области зрительных органов – повод для визита к офтальмологу. Самостоятельное лечение способно навредить состоянию глаз.
Пузырьковые образования
На слизистой глаза или на коже века могут появляться крохотные волдыри. При их размещении на слизистой оболочке может возникать серьезный дискомфорт, человек испытывает достаточно неприятные ощущения при таких образованиях. Причины их возникновения различаются и зависят от вида.
Каков причины появления пузырьков на органах зрения
Проблемы с глазами, выражающиеся в появлении образований на их поверхности, могут быть вызваны разнообразными причинами, среди которых:
- Человек длительное время проводит на улице, подвергая глаза воздействию лучей солнца;
- Почтенный возраст. У пожилых людей защитные механизмы ослабевают, замедляются процессы, происходящие в организме. Ухудшается обмен и усвоение питательных веществ, что провоцирует возрастание склонности к болезням;
- Особенности профессии, когда люди вынуждены длительно испытывать вредное влияние негативных сред. Повышенным считается риск для женщин и мужчин, много времени находящихся в цехах, в контакте с токсичными испарениями или с содержанием в воздухе мелких частиц, способных нанести механическую травму;
- Наследственный фактор. Такие заболевания подаются лечению весьма сложно, при удалении хирургическим путем не исключено их повторное образование;
- Проживание в условиях специфического климата, где постоянная температура воздуха характеризуется как высокая, часто происходят песчаные бури.
Конъюнктивиты аденовирусные
При воспалении слизистой глаз при фарингитах может возникнуть аденовирусный конъюнктивит. Он нередко сопровождается значительным повышением температуры. Одним из проявлений такого рода заболеваний является фолликулярный вид, при котором на слизистой оболочке глаз вырастают маленькие пузырьки с прозрачным содержимым.
Кисты конъюнктив
Появляющиеся на глазных яблоках или на слизистой оболочке прозрачные, полупрозрачные образования бывают кистами конъюнктивы. Они могут иметь как приобретенный характер, так и быть врожденными.
Нередко такие образования возникают после травмирования глаз, а также из-за различных воспалительных болезней. При небольшом размере кисты могут не приносить особенных неудобств.
Симптомы при этом могут проявиться малозаметные – например, как ощущение песка в глазах или обильное течение слез.
При разрастании образованных кист в глазах может появиться болезненность, ощущение распирания. Зрение может утратить остроту. Лечить такую болезнь необходимо хирургическим способом.
Офтальмогерпес
У этой болезни возбудитель становится активен при падении иммунитета. Признаки офтальмогерпеса – пузыри, которые появиться могут на роговице или на коже век. Их наполняет прозрачный секрет.
Если волдырь лопается, он может своим содержимым заразить и здоровые ткани. При этом заболевание отягощается – может появиться светобоязнь, слезотечение и гиперемия глазных яблок.
Если заболевание развивается до тяжелых форм, появляется блефароспазм, характеризующийся судорожным закрытием век.
Несвоевременно начатое лечение способно привести к глаукомам и катарактам. Иногда наступает слепота.
Аллергические явления
Косметика, различные средства бытового назначения и даже продукты питания способны стать причиной появления и развития аллергий.
Это часто вызывает высыпания различного характера, в том числе иногда появляется и пузырек на белке глаза, доставляющий дискомфорт. Признаки аллергии пропадают после того, как удается выявить и устранить причину неприятных проявлений.
Если болезнь запустить, проводить лечение некорректно или совсем не проводить, она может принять хроническую форму. Для такого течения при поражении глаз характерны сильный зуд, крапивная лихорадка, проявления дискомфорта.
Киста Молля
Причина болезни – проблемы с отводом образовавшегося в сальных железах секрета. Так может получиться при их закупорке. Спровоцировать появление кист могут аллергии, герпес, папилломавирус. Опасности для организма киста не представляет, но при отсутствии лечения ее размеры могут серьезно увеличиться. Тогда потребуется уже хирургическая операция.
Кисты могут рассасываться сами по себе. Но до конца они не исчезают, и в следующий раз, когда они проявятся заново, будут более серьезными и симптомы.
Папилломы
Заражение может произойти в случае контакта с носителями вируса папилломы.
Вирусы могут быть вызваны снижением человеческого иммунитета, разнообразными стрессами, если в течение длительного срока человек употреблял антибиотические препараты, это также может стать причиной активации вируса.
Чтобы вылечить папилломы, может быть назначено лечение с использованием лекарств в виде комплексной терапии и проведение операции.
Не допускается удаление папиллом на слизистых оболочках и на веках самостоятельно.
Какими должны быть действия при обнаружении пузырьков на глазу
Если на поверхности глаз появились непонятные образования, действовать надо следующим образом:
- Первым делом посетите окулиста. Чем раньше будет установлен диагноз, тем более качественным будет оказываемое лечение;
- Необходимо строгое соблюдение гигиенических норм. При умывании следует как можно бережнее обращаться с органами зрения. Для вытирания лица полотенце должно быть индивидуальным;
- Во избежание получения повреждений не надо сильно протирать глаза, самостоятельное удаление образований проводить нельзя. Это может усилить развитие заболевания;
- Следует исключить применение недоброкачественных косметических средств;
- Если отмечено наличие аллергий, необходимо исключить действие аллергенов на организм. Понадобится проработка системы питания, при необходимости – исключение контактов с домашними животными.
С какой стороны болит?
Боль в уголке глаза может иметь различное значение в зависимости от того, с которой стороны она сконцентрирована. Рассмотрим, как проявляется симптом в обоих случаях:
- Боль во внешнем уголке глаза, как правило, ощутима только при физическом контакте. То есть, при нажатии или быстром моргании боль будет ощущаться значительно и остро. Нередко пораженное место краснеет и чешется.
- Боль в уголке глаза у переносицы нередко распространяется на бровь, бывает плавающей. Усиливается при контакте с поврежденным местом.
В обоих случаях болезненные ощущения говорят либо о чрезмерной нагрузке, либо о глазных заболеваниях. Продолжительные боли, не прекращающиеся на протяжении нескольких дней, должны беспокоить пациента. Такие симптомы требуют обязательного обращения к офтальмологу.
Народные рецепты
Избавиться от отечности и дискомфорта можно при помощи рецептов народной медицины. Одним из эффективных методов является использование отвара на основе ромашки. Для приготовления надо взять две ложки сухих цветков этого растения, заварить их 250 мл кипятка. Когда средство настоится, полученным раствором необходимо протирать глаза.
Также можно использовать мятный отвар. Для его приготовления следует взять две ложки сухой мяты, залить их 500 мл кипятка. Отвар кипятится на огне на протяжении четверти часа. Когда он остынет, в нем смачиваются ватные диски и прикладывают к глазам перед сном.
В заключение стоит отметить, что при появлении первых признаков воспаления глаз, в частности, покраснения уголков, следует обратиться за помощью к офтальмологу. Если этого не сделать, то могут возникнуть различного рода осложнения, вплоть до слепоты.
Боль во внутренних уголках глаз ближе к носу
Если боль локализуется ближе к носу, то это может быть признаком таких заболеваний:
- блефарит;
- конъюнктивит;
- демодекоз;
- дакриоцистит;
- повышенное внутриглазное давление.
При бактериальном поражении слезного канала происходит развитие таких симптомов. Герпес может поражать слизистую носа, глаз, губ. Сыпь имеет свойство вызывать болезненные ощущения. При аллергической реакции изначально воспаляется внутренний, а затем внешний уголок
Важно учитывать, что инфекцию можно занести в глаза грязными руками. Поэтому следует строго соблюдать правила личной гигиены
Способы лечения
Однозначного способа устранить болевые ощущения в уголках глаз не существует: все зависит от характера и степени тяжести поражения. В любом случае, основным методом лечения является консервативная медикаментозная терапия.
При бактериальных и вирусных инфекциях для этого используются офтальмологические растворы или мази (или их сочетание).
Это может быть софрадекс, ципрофлоксацин, полудан (если болезнь вызвал вирус) или противобактериальные препараты тобрекс, гентамицин, офтадек, альбуцид.
Аллергия, проявляющаяся таким образом, лечится путем закапывания или приема внутрь антигистаминных препаратов:
- телфаст;
- аллергодил;
- эриус;
- олопатадин;
- супрастин;
- азеластин.
Важно! Канакулит требует симптоматического и непосредственного лечения. Для устранения воспалений используют те же антибактериальные и обезболивающие препараты, что и при других инфекционных поражениях глаз
При осложнениях в виде закупоривания каналов требуется хирургическое вмешательство с целью их расширения.
После такой процедуры также требуется нанесение медикаментозных препаратов непосредственно на внутренние стенки каналов для борьбы с бактериальными и грибковыми возбудителями профилактики их дальнейшего распространения.
Если у пациента диагностируется демодекоз – заболевание устраняется путем нанесения на края век бактерицидных мазей и закапывания противопаразитарных растворов (один из них – карбахол).
Клещ демодекс, вызывающий такую патологию, в основном обитает в ресничных фолликулах.
Поэтому важно распределять мазь по всей линии роста ресниц, чтобы очистить все фолликулы от возбудителя. При ячмене боли являются следствием воспалительных процессов, в свою очередь они исходят от зернообразного гнойного образования (или скоплений таких образований)
При ячмене боли являются следствием воспалительных процессов, в свою очередь они исходят от зернообразного гнойного образования (или скоплений таких образований).
К сведению! Обычно такие гнойники вскрываются сами по прошествии времени, а в качестве лечения достаточно закапывать антибактериальные растворы с целью профилактики и исключения поражения конъюнктивы при попадании на нее гнойного содержимого.
В редких случаях осложнений ячменя гнойник вскрывает хирург.
Симптомы различных заболеваний
Демодекоз – это заболевание, которое встречается довольно часто. Является паразитарной патологией, возбудителем которой принято считать клеща – железницу.
Чаще всего данный вид заболевания встречается у лиц старшего и пожилого возраста. У детей встречается крайне редко.
- покраснение кожи вокруг века;
- сухость, шелушение кожного покрова;
- высыпания в виде скопления пузырьков или носящее воспалительный характер.
Аллергия – еще один вид заболевания, который зачастую наносит серьезный вред коже. При проявлении аллергической реакции характерны такие симптомы, как:
- покраснение кожи вокруг и в уголках глаз;
- шелушение кожи;
- повышенное слезотечение;
- зуд и жжение.
Гипертиреоз – это серьезное нарушение работы эндокринной системы человека, связанное с излишней выработкой гормонов трийодтиронина и тироксина. Основными симптомами данного заболевания и отличиями от других болезней являются следующие:
- эмоциональная напряженность (страх, нервозность, дрожь в руках);
- стойкая, плохо поддающаяся лечению синусовая тахикардия;
- ограничение подвижности глазного яблока с возможным выпячиванием вперед;
- сухость кожи вокруг век, частая резь в глазах, эрозия роговицы (существует высокая вероятность частичной или полной потери зрения);
- частая одышка.
Симптомы гипертиреоза – раздражение глаз, сухость. Они довольно ярко выражены и требуют срочной консультации врача.
Основные причины раздражения
Раздражение под глазами довольно частый симптом, встречающийся у многих людей. Причин появления раздражения немало, выделим основные из них.
- Аллергическая реакция.
- Дерматит.
- Инфекционные заболевания.
- Негативное воздействие окружающей среды.
- Неправильный уход за кожей лица.
- Авитаминоз, дисбактериоз или сбои работы желудочно-кишечного тракта.
Покрасневшая и воспаленная кожа век требует немедленного лечения, так как такое раздражение может приносить довольно серьезный дискомфорт.
Методы лечения проблемы
В первую очередь необходимо проконсультироваться со специалистом для установления достоверной причины возникновения раздражения. Для этого нужно обратиться за консультацией к таким докторам, как аллерголог, дерматолог, эндокринолог, терапевт.
После установления причины раздражения на веках, лечение будет подобрано специалистом, что принесет наиболее хорошие и быстрые результаты.
Иногда для лечения достаточно пройти курс противоаллергических препаратов или просто применять капли от раздражения глаз. Но иногда зуд и шелушение вызваны серьезными нарушениями работы внутренней системы органов человека, что требует серьезного лечения.
Никогда не стоит пренебрегать такими сигналами нашего организма, ведь именно они зачастую помогают быстро определить вид заболевания, а также подобрать правильное лечение.
Ниже приведен список наиболее часто назначаемых препаратов при обращении пациента с вышеперечисленными симптомами.
| Название | Описание | Цена |
| Бепантен крем | Способствует активному увлажнению и восстановлению сухой и поврежденной кожи. | От 600 руб. |
| Цетиризин | Противоаллергическое средство, принимается по 1 таблетке 1 раз за день. Позволяет быстро справиться с аллергической реакцией, выраженной в покраснении, зуде в области века. | От 110 руб. |
| Лориден | Антигистаминный препарат в виде мази. Снимает симптомы зуда и раздражения за 30 – 60 минут, действует в течение 24 часов. | От 330 руб. |
Помощь народной медицины
Если раздражение вызвано негативным воздействием окружающей среды или является следствием влияния бытовых факторов, с покраснением век можно бороться самостоятельно, используя рецепты народной медицины.
Существует несколько способов, как снять раздражение, назовем наиболее действенные из них.
Очень эффективным способом борьбы с усталостью, покраснением и раздражением под глазами являются кубики льда с замороженным настоем целебных трав, которые всегда можно найти в ближайшей аптеке. Наиболее эффективно борется с неприятными симптомами ромашка.
Для компресса требуется:
- одноразовый пакетик с цветками ромашки;
- кипяченая вода.
- Завариваем чай из ромашки, наполняем настоем форму для льда.
- Достаем кубик льда, оборачиваем его одноразовой салфеткой, прикладываем к воспаленному участку кожи.
Непатологические причины покраснения в уголке глаза у взрослого
| Причин развития недуга множество, от обычного недосыпа до серьезного заболевания. Устранить воспаление можно только после того, как будет выяснена первопричина его появления. |
Покраснение уголков глаз вызывают и физиологические факторы: стресс, поднятие тяжести, недостаток сна и т.п. Если наблюдаются выделения гнойного характера, назначается антибактериальное лечение. В некоторых случая выписывают антибиотики. Для снятия покраснения используют глазные капли «Преднизолон», «Эритромицин».
Устранить воспаление помогут рецепты народной медицины:
- Приготовьте настой из ромашки, он хорошо справляется с патогенными микроорганизмами. Две ложки сухоцвета залейте кипятком, дайте настояться;
- Залейте водой (500 миллилитров) пару ложек сухой мяты, прокипятите в течение пятнадцати минут. Используйте для выполнения компрессов.
Кроме заболеваний, неприятная проблема может быть вызвана неправильным образом жизни. Современные люди не мыслят себя без компьютеров, за ними мы часто просиживаем до самой ночи, напрягая глаза. В итоге возможно развитие синдрома сухого глаза или компьютерного зрительного синдрома, которые выступают причинами покраснения и жжения уголка глаза, болезненности и других неприятных проявлений, например, непереносимости солнечного света.
Всего выделяют несколько типов причин, по которым появляется данный симптом:
- Механическое раздражение, например, попаданием пыли, грязи, аэрозолей, дыма, инородных веществ, при сильном ветре, воздействии чересчур яркого света (например, сварки), длительном напряжении глаз, травмах;
- Физиологические причины — расширение сосудов глаза, но без каких-либо нарушений его работы, это может случиться при усталости, приеме алкоголя, сильном чихании, физических нагрузках, раздражении глаз контактными линзами или очками, если они неверно подобраны;
- Патологии глаз — могут быть воспалительного или невоспалительного характера;
- Патологические изменения в работе других органов — например, аллергические заболевания, сахарный диабет, интоксикация ядовитыми веществами, гипертоническая болезнь, и т. д.
Первая помощь до обращения к врачу
Если покраснели уголки глаз, первым делом нужно устранить возможные причины: прекратить перенапряжение, избавиться от инородных тел, промыть глаза, если это необходимо. Если покраснение вызвано другой болезнью, например, ОРВИ или гипертонией, то нужно заняться в первую очередь ее лечением.
В некоторых случаях помогают компрессы с прохладной водой и отварами ромашки, мяты, липы, просто пакетиком зеленого или черного чая. Можно применять глазные капли, обладающие увлажняющим действием, или сосудосуживающие средства, однако, ими не стоит увлекаться.
В любом случае, необходимо обратиться к врачу за постановкой диагноза и правильно подобранным лечением, так как самодиагностика может быть неверной, к тому же многие заболевания имеют сходные симптомы и могут проявляться одновременно.
Другие причины
Список возможных причин боли при моргании:
- Неправильно проведенная коррекция зрения. Боль в глазном яблоке при моргании может быть причиной неправильно подобранных очков или контактных линз. При большой диоптрийной разнице между глазами, развивается, как правило, очень сильнейший дискомфорт. Через некоторое время он перерастает в боль, которая локализуется в глазном яблоке, усиливается при моргании. Причем в большинстве случае развивается и головная боль. Чтобы избавиться от таких ощущений следует посетить окулиста, который поможет исправить ситуацию.
- Переутомление глаз. Болезненные ощущения во время моргания – признак зрительного переутомления. Особенно часто такой симптом появляется у людей, которые длительное время находятся за компьютером или работают с бумагами. Зрительные нагрузки очень вредны для глаз. Синдром «сухого глаза» – патология, которая характеризуется быстрым высыханием слизистых оболочек глазного яблока. Возникает по причине переутомления зрительного аппарата. Осложнения: кератоконъюнктивит; язва, перфорация, кератинизация роговицы, бельмо, воспаление, слепота. Чтобы предотвратить развитие различных глазных патологий, следует обязательно делать перерывы и пользоваться специальными очками, каплями.
- Инородные тела в глазу. При попадании песчинок, мелкого мусора, пыли, или насекомого человек ощущает при моргании не только боль, но и сильные рези. Извлекать самостоятельно инородные тела не рекомендуется, так как можно повредить слизистую оболочку. Лучше сразу обратиться к окулисту. Посетить врача нужно в обязательном порядке, если в глаз попала металлическая стружка или другие твердые предметы. Врач извлечет предмет и назначит лечение Левомицетином, Альбуцидом.
- Ячмень. Данная патология представляет собой гнойное воспаление, которое локализуется в сальной железе на нижнем или верхнем веке. Причина – попадание вредоносной бактериальной инфекции. Появляется отечность, краснота, повышение температуры тела, а также боли при моргании. Лечение предусматривает применение мазей и капель, обладающих противовоспалительными и антибактериальными свойствами.
- Халязион. Доброкачественная опухоль на нижнем и верхнем веке. Развивается как следствие хронического воспаления железы хряща века. В большинстве случаев лечится только хирургическим способом. Основной признак – боль при моргании, покраснение века, отечность.
- Воспаление тканей, которые окружают глаз. Воспалительный процесс, развивающийся в околоносовых пазухах (при гайморите, фронтите) также сопровождается болью при моргании. Объясняется это слишком близким расположением пазух носа к глазам. Но в этом случае следует обращаться не к окулисту, а к ЛОРу.
- Неврит. Воспаление зрительного нерва. Не наблюдаются изменения в области глазного яблока, но при этом отмечается сильная боль, когда человек моргает. Чревато существенным снижением остроты зрения. Требует незамедлительного лечения.
- Каналикулит. Воспалительный процесс в области слезных протоков. Болит уголок глаза. Терапия предусматривает применение антибактериальных и противовоспалительных капель.
- Фурункул. Веко болит, наблюдается покраснение. Веко уплотнено, фурункул имеет вид конуса с гнойной верхушкой. Лечение проводится антибактериальными препаратами и мазями.
- Абсцесс века. Уплотняется веко, болит. Болезненные ощущения могут иррадиировать в уголок глаза, нижнее и верхнее веко. Появляется отек, покраснение и опущения верхнего века. Абсцесс чаще развивается на верхнем веке. При этом больно моргать.
- Частичная, полная непроходимость слезных путей. При этом не только больно моргать. Появляется активное слезотечение, дискомфорт в углу глаза. Лечится хирургическим способом.
- Дакриоцистит. Воспаление слезного мешка. Больно моргать, причем боль отдает в уголок глаза. Лечится консервативными и хирургическими методиками.
Как видно, такой симптом, как боль во время моргания, может быть признаком многих патологий. Именно по этой причине проводить самолечение не нужно.
Многие начинают промывать глаза настойками трав, чаем. Это не запрещено. Но лучше проконсультироваться со специалистом, чтобы не допустить развитие осложнений и слепоты.
С болью в уголках глаз сталкиваются многие люди. Иногда она появляется при надавливании или при моргании. Но часто принимает постоянный характер. В чем причина этих неприятных ощущений? Можно ли от них избавиться?
Дискомфорт в глазах
Диагностика патологии
В первую очередь врач проводит внешний осмотр, который позволяет выявить гнойнички и другие патологические образования на внешней и внутренней стороне глаза. Пациент должен сдать анализ на микрофлору.
Также врач должен исключить наличие хламидийного конъюнктивита, ведь он тоже может являться причиной зуда и налета. В этих целях делают соскоб и отправляют его в лабораторию. Чтобы исключить развитие демодекоза, проводится исследование ресницы и ее луковички.
Лечение заболеваний глаз
Главные направления терапии – предотвращение воспалительного процесса и подавление инфекции. Врач может назначить прием антибиотиков, совместить их с противовоспалительными средствами.
Если налет вызван чрезмерным напряжением и усталостью, используются специальные капли, например, Визин, Нормакс, Макситрол, Левомицетин.
В ряде случаев необходим массаж век, а также промывание слезных каналов.
Если белый налет появился из-за мейбомита, проводят инсталляцию раствором дикаина (0,5%) или тримекаина (3-5%) в конъюнктивный мешок.
Народные методы лечения
Подобные средства не могут быть использованы в качестве основной терапии, но хорошо дополняют таковую. К примеру, полезно пропить курс отваров из подорожника, зверобоя, крапивы, ромашки и цветков бузины.
Причины раздражения, покраснения и синяков в уголках глаз
Не всегда дискомфорт и неприятные явления свидетельствуют о наличии патологии. Как налет, так и синяки, покраснение, зуд могут возникнуть из-за внешних раздражителей. Некачественная аллергенная косметика, определенные глазные капли, длительное ношение контактных линз, попадание инородных тел, перенапряжение и обычная усталость – вот основные внешние причины.
В этих случая, как правило, лечение не требуется, достаточно предпринять следующие меры:
- устранить источник раздражения;
- хорошо отдохнуть;
- изменить марку косметики и т. п.
Но если наблюдается ухудшение зрения или у человека имеется аллергия, нужно обратиться к специалисту для проведения диагностики, выявления точной причины и назначения адекватного лечения.
Стоит отметить и такое явление, как трещина в уголке одного глаза или сразу на обоих. Ранка может возникнуть из-за аллергии при частом трении кожи, или при конъюнктивите.
На первый взгляд трещина не представляет опасности, но это далеко не так, ведь через повреждение может проникнуть вторичная инфекция. Так что нужно быстрее обращаться за помощью к врачу, чтобы не допустить осложнений.
Зуд, как уже упоминалось, тоже может быть симптомом конъюнктивита, но также он характерен аллергии. Обычно к нему присоединяется насморк, чихание, слезоточивость. Не стоит исключать демодекоз, хотя он, как правило, возникает у людей с ослабленным иммунитетом.
Те, кто подолгу работает за компьютером, страдают «синдромом сухого глаза », поэтому появление раздражения, зуд и трещинки в уголках свидетельствуют о том, что нужно делать специальную гимнастику и регулярно отвлекаться на другие занятия. Люди, которые носят контактные линзы и очки, тоже должны помнить, что глазам периодически нужно отдыхать.
Опущенные, опухшие уголки глаз, мешки и синяки
Подобные дефекты могут свидетельствовать как о переутомлении, стрессе, так и о серьезных проблемах со здоровьем. Сначала рекомендуется хорошо отдохнуть, выспаться, можно принять успокоительные средства, если в этом есть необходимость, прогуляться.
Когда режим труда и отдыха нормализован, но неприятные явления не проходят, нужно обращаться к специалисту. В данном случае только он сможет поставить диагноз, выяснить причину и назначить соответствующие меры.
Стоит отметить, что опущенные уголки, налет и другие явления могут быть связаны с возрастными изменениями. Однако нельзя сбрасывать со счетов гормональные нарушения и дефицит витаминов. Эти два состояния провоцируют пигментацию кожных покровов, появление синяков.
Внешний вид может испортиться и вследствие резкого похудения. Проблемы с сердцем и почками, истощение организма после затяжной болезни также могут быть провоцирующими факторами.
Когда болит глаз, возникает синяк в уголке или другие неприятные состояния, нужно обратиться к врачу для исключения хронических патологий и активных воспалительных процессов.
О чем говорит жировик в уголке или на веке глаза
Этот косметический дефект особенно распространен среди новорожденных детей и пожилых людей. Если у первых он связан со сменой среды обитания, то у старших его причиной, как правило, являются гормональные сбои.
103583
Почему болит в уголке глаза ближе к виску или носу
Офтальмологические заболевания могут вызывать боль не только в самом глазном яблоке, но и в углах глаз.
Причина может скрываться в воздействии внешних факторов или внутренних процессов.
Пациенты допускают ошибку, когда считают, что боль связана с переутомлением. Болевые ощущения, которые локализуются ближе к носу или виску, обычно связаны с заболеваниями. Установить точную причину можно только после полноценного обследования.
Описание симптома
Важно учитывать, что боль в уголках глаз не является самостоятельной патологией. Поэтому возникают сопутствующие симптомы:. Боль может быть временной или иметь устойчивый характер
Не регулярные болевые ощущения могут возникнуть в последствие переутомления. Возникает раздражение, которое сопровождается сухостью и жжением. Обязательно понадобится консультация офтальмолога
Боль может быть временной или иметь устойчивый характер. Не регулярные болевые ощущения могут возникнуть в последствие переутомления. Возникает раздражение, которое сопровождается сухостью и жжением. Обязательно понадобится консультация офтальмолога.
Боль во внешних уголках глаз ближе к виску
Боль с внешней стороны в большинстве случаев не связана с патологическими процессами. В большинстве случаев такие признаки появляются в последствие травмы, попадания инородного тела или после чрезмерных нагрузок. Иногда симптомы могут указывать на повышенное внутриглазное давление.
Определить точную причину может только врач после диагностики. К основным факторам следует отнести:
- Переутомление. Незначительная боль может появиться у переносицы. При этом краснеют веки, появляется зуд. Пациенту нужен полноценный отдых. Тогда симптомы исчезнут самостоятельно без применения лекарственных препаратов. При усталости наблюдается сухость слизистой. Для устранения рекомендуют пользоваться увлажняющими каплями.
- Воспалительные процессы. Раздражение и боль в уголках вызывает каналикулит. Заболевание поражает слезные каналы. Возникает на фоне бактериального или грибкового поражения. При этом наблюдается отечность век. Если надавить на уголки, то появятся гнойные выделения. Риск заражения появляется при несоблюдении правил гигиены. На ранней стадии развития назначают антибиотики. При тяжелом поражении понадобится хирургическое вмешательство.
- Снижение защитных функций организма. Это приводит к паразитарному поражению. Например, демодекоз. Заболевание возникает в связи с поражением паразитарных клещей.
- Конъюнктивит. Воспаление сопровождается ярко выраженными симптомами. Кожа краснеет, склера приобретает нездоровый цвет. Болевые ощущения усиливаются при моргании. Пациент сталкивается с ощущением инородного тела в глазу. Заболевание имеет бактериальную и аллергическую форму. Может возникать из-за травм. Сопутствующими симптомами являются зуд и жжение. Для лечения назначают антисептические и противоаллергические препараты.
- Миозит. Данное заболевание вызывает воспаление глазных мышц. При этом появляется отечность и боль при моргании. Особенно усиливается в уголках. Также появляются сильные головные боли. Для лечения используют кортикостероиды. При терапии тяжелой формы понадобится операция. Если лечение не провести вовремя, то ткань приобретет фиброзную форму.
Наружный угол глаза может поражать герпес. Изначально появляется зуд, а затем покраснение и характерная сыпь.
Боль во внутренних уголках глаз ближе к носу
Если боль локализуется ближе к носу, то это может быть признаком таких заболеваний:
- блефарит;
- конъюнктивит;
- демодекоз;
- дакриоцистит;
- повышенное внутриглазное давление.
При бактериальном поражении слезного канала происходит развитие таких симптомов. Герпес может поражать слизистую носа, глаз, губ. Сыпь имеет свойство вызывать болезненные ощущения. При аллергической реакции изначально воспаляется внутренний, а затем внешний уголок
Важно учитывать, что инфекцию можно занести в глаза грязными руками. Поэтому следует строго соблюдать правила личной гигиены
Диагностика
Для того чтобы определить причину боли понадобится осмотр офтальмолога. Врач слушает жалобы пациента, изучает его анамнез. Если при визуальном осмотре не удалось определить причину, то дополнительно понадобятся такие обследования:
После установления диагноза врач назначает лекарственную терапию. В случае необходимости хирургического вмешательства пациент нуждается в госпитализации.
Что принимать внутрь для уменьшения сухости кожи вокруг глаз
Масло примулы вечерней от сухой кожи
Исследование, опубликованное в международном журнале Cosmetic Science показало, что потребление масла примулы вечерней повышает содержание влаги в коже в течение 12 недель. Масло примулы вечерней содержит большое количество гамма-линоленовой кислоты (жирной кислоты, которую называют незаменимой для здоровья человека), только молоко является природной альтернативой масла примулы вечерней. Этот продукт может предложить некоторое облегчение, если основная причина очень сухой кожи это экзема.
Рыбий жир избавляет от сухости кожи вокруг глаз
Рыбий жир может также улучшить внешний вид сухой кожи, смягчая ее. В исследовании, опубликованном в издании Journal of Dermatological Science, сказано, что рыбий жир значительно потерю влаги, усиливает увлажнение кожи и уменьшает зуд кожи в течение 60 дней. Как и в случае с любой пищевой добавкой, проконсультируйтесь с врачом перед использованием масла примулы и рыбьего жира, особенно если у вас какие-либо проблемы со здоровьем или вы принимаете лекарства.
Способы лечения
Однозначного способа устранить болевые ощущения в уголках глаз не существует: все зависит от характера и степени тяжести поражения. В любом случае, основным методом лечения является консервативная медикаментозная терапия.
При бактериальных и вирусных инфекциях для этого используются офтальмологические растворы или мази (или их сочетание).
Это может быть софрадекс, ципрофлоксацин, полудан (если болезнь вызвал вирус) или противобактериальные препараты тобрекс, гентамицин, офтадек, альбуцид.
Аллергия, проявляющаяся таким образом, лечится путем закапывания или приема внутрь антигистаминных препаратов:
- телфаст;
- аллергодил;
- эриус;
- олопатадин;
- супрастин;
- азеластин.
Важно! Канакулит требует симптоматического и непосредственного лечения. Для устранения воспалений используют те же антибактериальные и обезболивающие препараты, что и при других инфекционных поражениях глаз
При осложнениях в виде закупоривания каналов требуется хирургическое вмешательство с целью их расширения.
После такой процедуры также требуется нанесение медикаментозных препаратов непосредственно на внутренние стенки каналов для борьбы с бактериальными и грибковыми возбудителями профилактики их дальнейшего распространения.
Если у пациента диагностируется демодекоз – заболевание устраняется путем нанесения на края век бактерицидных мазей и закапывания противопаразитарных растворов (один из них – карбахол).
Клещ демодекс, вызывающий такую патологию, в основном обитает в ресничных фолликулах.
Отзывы
Наталья, 45 лет У меня начался зуд месяц назад, после использования дорогой косметики. Никогда не думала, что такое бывает. Дерматолог в поликлинике объяснил, почему шелушатся веки глаз, посоветовал выбросить крем для век, прописал смягчающую противоаллергенную мазь. Шелушиться стало меньше, но краснота прошла только через неделю.
Елена, 28 лет Когда кожа под глазами стала красной, то сначала решила, что это реакция на холодную погоду. Попробовала бороться, смазывая увлажняющим детским кремом, но раздражение не проходило. Обратилась в поликлинику к дерматологу. Взяли анализ, который показал, что у меня ресничный клещ. Лечила серной мазью с антибиотиками.
Татьяна, 36 лет После того, как мы с семьей переехали на север, мучаюсь от аллергии на холод. Каждую зиму глаза болят, слезятся и кожа возле них шелушится. Спасаюсь простыми протираниями ромашкой, компрессами и масками с облепиховым маслом. Делаю с утра, хватает на весь день. Консультировалась с доктором, он посоветовал добавить антигистаминные препараты.
Лечение
Универсального способа устранить боль в уголках глаз не существует. Лечение будет зависеть от причины, характера и степени тяжести поражения. После посещения глазной клиники обычно назначается консервативная медикаментозная терапия.
Бактериальные и вирусные инфекции лечатся офтальмологическими каплями и мазями или их сочетаниями:
- Ципрофлоксацин;
- Флоксал;
- Софрадекс;
- Левомицетин;
- Тобрекс;
- Гентамицин;
- Альбуцид;
- Витабакт;
- Офтадек .
Аллергия, проявляющая себя болью в уголках глаз, лечится каплями и приемом внутрь антигистаминных препаратов:
- Эриус;
- Супрастин;
- Алломид;
- Азеластин;
- Телфаст;
- Олопатадин.
При лечении каналикулита из слезных канальцев путем надавливания удаляется гной, и они промываются антисептическими средствами. Также возможно введение в полость канальцев небольшого количества специальных мазей.
Некоторые причины боли в уголках глаз, например, закупоривание каналов, требуют хирургического вмешательства. После процедуры, лечение продолжается с помощью мазей и капель.
В каждом конкретном случае, лечение будет индивидуальным и назначать его должен только врач. Грамотный специалист подберет максимально эффективные и безопасные препараты с учетом причины возникновения боли.
Справка. Профилактики самой боли в уголках глаз не существует, но можно не допустить развития патологии, вызывающей синдром. Для этого нужно укреплять иммунитет, беречься от инфекционных заболеваний и не пользоваться чужими средствами гигиены (косметика, контактны линзы, полотенца и даже глазные капли).