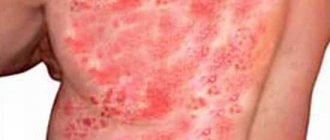
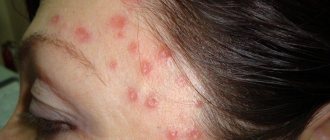
Многоформная экссудативная эритема считается самостоятельным заболеванием, которому характерны острое течение, частые рецидивы и сезонные обострения. Свое название болезнь получила благодаря характерной симптоматике – покраснение кожи, появление пузырей, шелушений и корочек. Конкретной причины появления данной болезни никто назвать не может, но многие специалисты связывают МЭЭ с вирусным происхождением. Как и для всех форм эритем, МЭЭ характерны появления на коже множество пятен и покраснений.
Первые признаки появления многоформной экссудативной эритемы
Важно! Многоформная экссудативная эритема не заразна и не может передаваться воздушно-капельным или половым путем. Чаще всего спровоцировать появление заболевания могут какие-то хронические очаги инфекции (кариес или туберкулез кожи).
Для начала хотелось бы обратить внимание, что заболевание чаще всего появляется в весенний и осенний периоды. Первыми признаками считаются появление покраснений на коже, лихорадка, слабость, недомогание и озноб. В отдельных случаях все перечисленные симптомы могут сопровождаться стойкими болями в суставах.
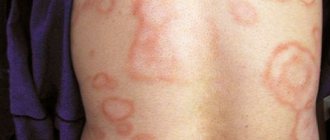
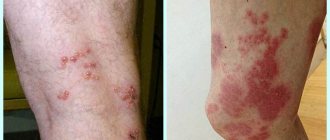
Касательно высыпаний, они могут локализироваться практически на каждом участке тела, но чаще всего их можно встретить на тыльных сторонах кистей, стоп, предплечьях, бедрах и голенях. В остром течение болезнь может поражать ладони, области наружных половых органов и слизистые оболочки полости рта. Красноватые высыпания могут сопровождаться волдырями синюшного оттенка, возвышающимися над кожей.
На начальной стадии у больного могут наблюдаться одиночные очаги поражения размером с маленькое зернышко, но в процессе прогрессирования высыпание может достичь размера 2 см, а в особо тяжелых случаях множественные волдыри сливаются в один большой очаг. Нельзя забывать и о пузырях, наполненных прозрачной водянистой жидкостью, которые обычно диагностируются в области лица. С прогрессированием МЭЭ цвет жидкости может мутнеть и даже содержать примеси крови. Почти всегда пузырьки лопаются, оставляя после себя серо-желтые или кровянистые корочки. Именно этим объясняются трещины и болезненные раны в уголках губ.
Мультиформная эритема: характеристика сыпи, диагностика, лечение
Малая МЭ имеет только кожные проявления, в то время как большая МЭ поражает один или более участок слизистой.
- Малая МЭ: Типичные возвышающиеся над поверхностью отечные папулы, с периферическим распределением, без вовлечения слизистых оболочек, которые поражают < 10% площади поверхности тела.
- Типичные или возвышающиеся над поверхностью отечные папулы, с периферическим распределением, с вовлечением 1-й или более слизистой оболочки, которые поражают < 10% площади поверхности тела.
Диагностика
Несмотря на то, что МЭ часто характеризуется легкой степенью и является самоограничивающимся заболеванием, для определения наличия триггеров, которых можно было бы избежать в будущем, важно выполнить тщательное изучение анамнеза и клиническое обследование. Также необходимо исключить более серьезные кожно-слизистые заболевания, такие как синдром Стивенса-Джонсона и токсический эпидермальный некролиз (ТЭН).
- Малая МЭ имеет только кожные проявления, в то время как большая МЭ имеет кожные проявления и поражает один и более участок слизистой.
- Поражения при малой и большой МЭ охватывают < 10% общей площади поверхности тела.
Анамнез
Несмотря на то, что причина часто не установлена, необходимо тщательно изучить анамнез на предмет инфекций, рецидивов и приема новых препаратов. Необходимо тщательно изучить возможные причины, прежде чем определять у пациента идиопатический случай.
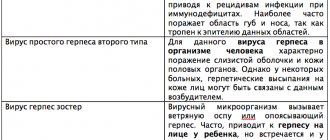
- Инфекции: наиболее частыми связанными инфекциями выступает инфекция, вызванная вирусом простого герпеса (ВПГ), а также инфекции, вызванные Mycoplasma pneumoniae. К другим связанным инфекциям относят гепатит В, вирус Эпштейн-Барр, цитомегаловирус, гистоплазмоз (с сопутствующей узловой эритемой), кокцидиоидомикоз, гарднереллу и контагиозный пустулезный дерматит (вирус Parapox, который может передаваться от овец или коз к людям). МЭ также ассоциируется с опоясывающим лишаем.
- Лекарственные средства: ассоциированными лекарствами являются аминопенициллины, доцетаксел, ингибиторы ФНО-альфа, противомалярийные препараты, противосудорожные препараты, инъекции лидокаина (которые могут вызвать одновременно МЭ и узловатую эритему), препараты на основе серы и нестероидные противовоспалительные препараты (НПВП). Статины могут вызывать МЭ, чувствительную к свету.
- Вакцины и аллергены: известно также, что вакцины против гепатита B и аллергическая реакция на контактные аллергены, в том числе татуировки, вызывают МЭ.
Поражения, как правило, развиваются через несколько дней после воздействия триггера. Некоторые поражения изначально полностью схожи с поражениями-мишенями; другие развиваются из небольших эритематозных бляшек. Поражения развиваются быстро и, как правило, увеличиваются в количестве в течение 4–7 дней. Они могут вызывать общий дискомфорт, однако не вызывают зуд до начала заживления. Вовлечение слизистой ротовой полости может быть особенно болезненным для пациента, и в более тяжелых случаях вызывает ограничения способности принимать пищу и напитки.
Клиническое исследование
МЭ проявляется характерными высыпаниями по типу «мишени» (круглые эритематозные кольца с внешней эритематозной зоной и центральным волдырем, между которыми расположена кожа нормального цвета) и атипичными мишеневидными папулами (без центрального волдыря). Клинические особенности поражений представляют собой важный диагностический инструмент, при этом характерные высыпания-«мишени» часто характеризуются симметричным распределением на конечностях. Мишеневидные поражения чаще стремятся к объединению. Слизистые оболочки рта, глаз, носа и гениталий также необходимо осматривать на предмет эрозий, которые наблюдают при большой МЭ. Некоторые характерные поражения-мишени и минимальные поражения слизистой указывают на МЭ, в особенности при наличии ВПГ-инфекции или инфекции, вызванной Mycoplasma pneumoniae.
Общий физикальный осмотр также необходимо выполнять с целью выявления возможных инфекционных причин. ВПГ-инфекция характеризуется группирующимися везикулами на эритематозной основе. Красная барабанная перепонка с большой вероятностью указывает на Mycoplasma pneumoniae, так же как и хрипы и/или свистящее дыхание. При инфекции гепатита В часто наблюдают гепатомегалию.
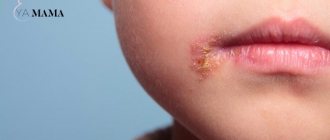
Поражения-мишени на лице и эрозии на слизистых с корками вследствие рецидива ВПГ-1
Лабораторные исследования
В большинстве случаев МЭ заболевание можно диагностировать на основании только изучения анамнеза и клинического обследования, при этом дальнейшие исследования не требуются. Впрочем, при наличии диагностической неопределенности после клинической оценки, можно выполнить биопсию с гематоксилином и эозином. Если результат биопсии не дает возможности сделать заключение, можно также выполнить биопсию с иммунофлуоресценцией.
Если причина МЭ не установлена на основании клинического обследования, с целью определения причины проводят лабораторные исследования. Поскольку наиболее распространенными инфекциями, которые провоцируют возникновение МЭ, являются ВПГ и микоплазменная инфекция, первичными исследованиями являются общий анализ крови, анализ на электролиты, серологический исследование на ВПГ, холодовые агглютинины, титры M. pneumoniae и/или рентгенография органов грудной клетки (в зависимости от клинического состояния пациента). Если результаты этих исследований отрицательны, проводят исследования на менее распространенные инфекции, которые могут являться причиной заболевания (например, функциональные пробы печени и серологическое исследование на вирус гепатита В). МЭ, вызванную опоясывающим лишаем, можно дифференцировать с генерализованной формой герпеса при помощи быстрой полимеразной реакции.
Серологический анализ на ВПГ также может быть целесообразным при наличии рецидивов эпизодов МЭ и при отсутствии выявленных специфичных поражений ВПГ. У пациентов с рецидивом МЭ отмечают наличие антител к десмоплакину.
Отличия синдрома Стивенса-Джонсона и токсического эпидермального некролиза от МЭ
Необходимо исключить другие более тяжелые реакции, в том числе синдром Стивенса-Джонсона и ТЭН. Строгое ограничение перорального потребления пищи и боль при мочеиспускании — распространенные явления при этих заболеваниях, однако они могут наблюдаться при большой МЭ. Синдром Стивенса-Джонсона поражает < 10% общей площади поверхности тела и характеризуется активным вовлечением слизистой полости рта и гениталий. Часто выявляют воздействие причинного лекарственного средства. ТЭН демонстрирует активное поражение кожи, в целом более 30%. Если дифференцирование МЭ от синдром СтивенсаДжонсона или ТЭН затруднено, можно выполнить 2 теста:
- Признак Асбо-Хансена для определения ТЭН характеризуется увеличением волдырей при надавливании сбоку, что демонстрирует некроз кератиноцитов. Синдром СтивенсаДжонсона и ТЭН также характеризуются признаком Никольского с отслойкой эпидермиса при прикосновении, которой нет при МЭ.
- Биопсия и оценка свежезамороженной ткани могут демонстрировать некротические кератиноциты при синдроме Стивенса-Джонсона и ТЭН. Моноцитарные инфильтраты и эритроциты в большей степени характерны для гистопатологии МЭ; эпидермальный некроз и воспалительный инфильтрат на дерме отсутствует.
Ключевые диагностические факторы
- Наличие факторов риска К существенным факторам риска относятся предшествующее развитие МЭ и герпетическая или микоплазменная инфекция.
- Поражения с 3 зонами (красный ободок, зона просвета и центральный волдырь или эрозия) на дистальных участках конечностей с высокой вероятностью указывают на МЭ.
- Рецидив МЭ нередко отмечают у пациентов с заболеванием, связанным с вирусом простого герпеса.
- Отмечаются при большой МЭ.
- Эритематозные папулы без зоны просвета (2 зоны) чаще бывают центростремительными.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
| Крапивница |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Лечение
Пошаговый подход к лечению МЭ — заболевание, которое заканчивается самоизлечением, его терапия осуществляется по следующим стратегиям:
- Поддерживающая терапия для поддержания гидратации и предотвращения вторичного бактериального инфицирования эрозий
- Лечение подозреваемых инфекций
- Супрессивная противовирусная терапия, если рецидивирующее заболевание вызвано вирусом простого герпеса (ВПГ)
- Топические или системные кортикостероиды для уменьшения воспаления.
Симптоматическая терапия
Малая МЭ (типичные мишенеобразные или возвышающиеся над поверхностью отечные папулы с периферическим распределением, без вовлечения слизистых оболочек, которые поражают <10% площади поверхности тела)
- Поражения следует очищать дважды в день с мылом и водой. На все повреждения следует наносить топические эмоленты (смягчающие средства) — они увлажняют кожу и выступают в качестве защитного барьера. Если встречаются открытые поражения, их следует осторожно очистить и покрыть стерильными повязками для предотвращения вторичного бактериального инфицирования.
- Болеутоляющие средства (например, парацетамол, нестероидные противовоспалительные препараты [НПВП]) можно принимать для общего обезболивания и уменьшения дискомфорта, вызванного поражениями.
Большая МЭ (типичные мишенеобразные или возвышающиеся над поверхностью отечные папулы, с периферическим распределением, с вовлечением 1-й или более слизистой оболочки, которые поражают <10% площади поверхности тела)
- Топические эмоленты, бережное очищение и стерильные повязки на открытые поражения помогают предотвратить бактериальную суперинфекцию поражений, покрытых волдырями и эрозиями.
- При болезненных поражениях в ротовой полости можно наносить раствор лидокаина непосредственно на поражения, а также использовать для обволакивания и смягчения жидкость для полоскания ротовой полости перед приемом жидкости и пищи.
- Хотя некоторые пациенты настолько тяжелы, что требуют госпитализации, и хотя заболевание обычно разрешается без специфической терапии, некоторым пациентам с большой MЭ может потребоваться инфузионная терапия, если у них возникает дегидратация вследствие сниженного перорального приема жидкости.
- При обструкции уретры отторгающимися частичками слизистой оболочки катетеризация может помочь восстановить мочеиспускание.
- Пероральные анальгетики могут уменьшить дискомфорт, вызванный поражениями
Лечение подозреваемых инфекций
Вирус простого герпеса
- В случаях орального простого герпеса (герпетической лихорадки) и генитального герпеса применяют пероральные противовирусные препараты.
Микоплазменная пневмония
- Клинические руководства по лечению атипичной пневмонии рекомендуют эмпирическое использование макролидов или доксициклина при неосложненной внебольничной пневмонии, чтобы перекрыть нетипичные микроорганизмы
Лечение воспаления
Для уменьшения воспаления могут использоваться топические или системные кортикостероиды. Топические кортикостероиды при малой МЭ оказались полезными в разрешении поражений. Также может использоваться преднизолон. При большой ЭМ может потребоваться пероральное или внутривенное введение кортикостероидов.
Профилактика рецидивов
Если причиной повторных эпизодов МЭ является рецидивирующая инфекция ВПГ, может быть назначена супрессивная противовирусная терапия. При первых признаках вспышки орального простого герпеса необходимо немедленно начать прием валацикловира (длительность курса составляет 1 день, прием 1–2 раза в сутки). Если это не помогает контролировать симптомы, можно назначить применение суточной дозы валацикловира в течение как минимум шести месяцев. Для удержания симптомов под контролем может быть необходимо удвоение дозы. Пациентам, которым необходимо применение препарата в жидкой лекарственной форме, предпочтительным препаратом является ацикловир.
Если супрессивная терапия в сочетании с противовирусными препаратами не работает, можно попробовать иммуносупрессивную терапию и фототерапию, хотя на сегодня эти методы использовались лишь в нескольких отдельных случаях.
Пациентам можно порекомендовать избегать провоцирующих факторов окружающей среды для предотвращения рецидивов орального герпеса (например, пребывание на солнце).
Формы болезни
экссудативная эритема на фото
Мультиформная экссудативная эритема классифицируется на 2 формы:
- Идиопатическая проявляется чаще второй. Ее причинами считают возбудителей бактериальной, грибковой и протозойной инфекций, также это может быть грипп, гепатит или вирус герпеса;
- Токсико-аллергическая (симптоматическая). Возникает после лечения определенными медикаментами, способных влиять на метаболические процессы, например, антибиотики, гормоны, сульфаниламиды.
Воспалительный процесс самой болезни может проходить умеренно или протекать в тяжелой форме. Легкое течение процесса не влияет на самочувствие пациента. Поражается только кожная ткань, при этом не затрагивая слизистой. Для тяжелой формы свойственны высыпания в больших количествах, а отразиться они могут и на слизистых оболочках. Человек чувствует постепенное ухудшение самочувствия, которое может привести к угрожающим для жизни факторам.
Чем опасно заболевание?
Многоформная эритема заключает в себе опасность при беременности и исход самой беременности не всегда благоприятный. Без лечения есть вероятность преждевременных родов или мертворождения.
Также есть серьезные состояния, представляющие опасность для пациента: синдромы Лайелла и Стивенса-Джонсона.
У детей она проявляется в 10-15 лет, часто после прививок и нередко переходит в полиморфную эритему. Опасность в том, что родители диагностируют обычную простуду, а при отсутствии незамедлительного лечения дети получают серьезные осложнения, что может привести к летальному исходу. Сопутствующие инфекции негативно действуют на процесс течения заболевания.
Конкретной профилактики от многоформной экссудативной эритемы нет. Как вариант подойдет полное очищение организма от всех очагов заболевания. Можно уделить внимание закалке: каждодневное холодное ополаскивание или другие закаливающие упражнения. Прогноз у болезни положительный.