Крапивница – это такое заболевание, которое поражает кожу и слизистые оболочки. По статистике, крапивницей чаще болеют женщины, нежели мужчины. Диагноз о том, что у Вас именно крапивница, должен поставить врач-дерматолог. Диагноз ставится на основании характерных признаков крапивницы и на сборе анамнеза.
Внимание! Крапивница чаще всего вызывается наличием какого-либо аллергена. Если от него не избавиться, то крапивница может перейти в хроническую форму из-за постоянного контакта с ним. Лечить хроническую крапивницу гораздо труднее, нежели единичную.
[smartcontrol_youtube_shortcode key=»можно ли вылечить крапивницу слизистых» cnt=»1" col=»1" shls=»false»]
Острая крапивница. Причины возникновения
При острой крапивнице причины формирования заболевания у взрослых и детей одинаковы:
- непереносимость препаратных средств (антибиотики, особенно пенициллинового типа, нестероидные средства против воспалений, сульфаниламиды, витамины В-класса, рентгеноконтрастные медикаменты, противосудорожные лекарства);
- аллергия на пищевые продукты (молочное, пшеница, курятина, орехи и фрукты, продукты пчелопроизводства, пыльца, морепродукты, копчености, пищевые добавки);
- ответ на яд пчел, ос или муравьев;
- вирусы (гепатитов В и С, герпесного первого типа, ЦМВ, Коксаки А и В);
- бактерии (микроплазма, хламидии, иерсинии);
- паразитические существа (такие как гельминты или простейшие);
- косметика и бытовые порошковые и жидкие средства;
- факторы среды (перегрев, солнцеизлучение, низкие температуры, ветер);
- перенапряжение: затянувшийся стресс, срывы на нервной почве, депрессия.
Чем быстрее произойдет поход к доктору, тем лучше. В противном случае на смену острой придет хроническая крапивница.
Узнать подробнее
Возможные осложнения
Острые проявления крапивницы никак не влияют на органы и системы человека. Но при длительном течении болезни постоянный зуд и высыпания на лице могут стать причиной депрессии и других неврозов.
Опасным для жизни человека всегда становится отек гортани, сопровождающийся асфиксией и риском летального исхода. Поэтому больной и окружающие его люди должны хорошо знать о методах первой помощи, постоянно иметь доступ к необходимым препаратам.
После повреждений кожи от расчесов на фоне недостаточной гигиены возможно присоединение бактериальной инфекции. В этом случае развивается гнойный воспалительный процесс — пиодермия.
Острая крапивница. Симптомы
Приходит острая аллергическая крапивница неожиданно. Без предшествующих признаков.
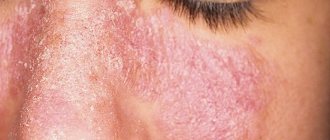
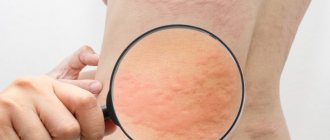
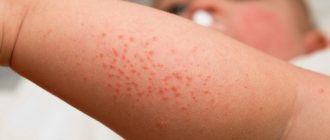
Вначале заболевания — заметная сыпь на теле. Плотные волдыри красного или нежно-розового оттенков. Края поражений четко обрисованы. Изредка образования имеют красную окантовку, отделяющую пораженную кожу. Высыпаниям сопутствует сильный зуд.
Волдыри бывают и мелкие, и крупные: от 1 мм до 1-3 см. В некоторых случаях высыпания появляются не отдельно, а слитыми друг с другом, формируя целые пораженные участки.
При патологиях более серьезных и тяжело протекающих симптомы такие:
- головные боли;
- неприятные тянущие ощущения в мышцах;
- озноб и температура вплоть до 39 градусов;
- тошнота и рвота.
У ряда больных патологии сопутствует Квинке-отек. Наиболее опасным проявлением. При Квинке отекают преимущественно кожные покровы. Чаще проявляется на лице. Иногда — на веках, что может ухудшить зрение. Реже — в зоне гортани. Последний вариант может вызвать летальный исход.
Сыпь — самый распространенный вариант. Проходит быстро. Редко когда держится более половины суток. Тем не менее, исчезновение внешних симптомов не значит и уход заболевания. Через временной промежуток сыпь появится снова. Возможно, в других местах.
Классификация заболевания по формам и видам
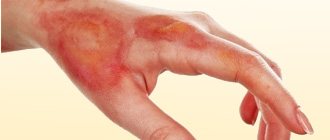
Крапивница на руках – явление распространенное и хорошо изученное. Заболевание подразделяется на несколько форм: острое, хроническое, рецидивирующее.
Несложно догадаться, что название напрямую связано с симптоматикой и общим ходом развития крапивницы. Чаще всего, высыпания не имеют значительных проявлений и быстро проходят даже без лечения. Однако, в таких случаях лучше «не играть с огнем», так как приобретение хронической формы не принесет в вашу жизнь ничего хорошего. Если брать в учет провоцирующий заболевание фактор, то крапивницу делят на:
- спонтанную;
- механическую;
- физическую.
Наиболее встречаемая среди населения – механическая форма, которую вызывают различные механические действия. Ее проявления находятся в местах, где кожа чаще всего поддается трению либо давлению. Крапивница на ногах развивается из-за неправильно подобранной обуви. Тесная, маленькая, неудобная обувь приводит к раздражению кожи. Механическая форма поражает и пальцы. Так, используя постоянно карандаш, давя им кожу, можно увидеть соответствующую реакцию.
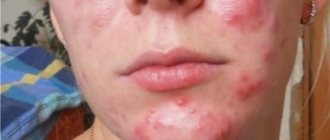
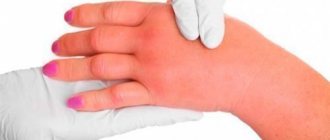
При поражении рук крапивницей несложно заметить появление яркой, красной сыпи на кожных покровах. Помимо этого, внешний дискомфорт усугубляется болью и зудом.
Крапивница на руках, причины которой достаточно разнообразны, бывает маленькой, а может достигать особо крупных размеров. Общее состояние пораженного человека становится раздражительным и нервным, обеспокоенным. Наблюдается потеря сна, частые мигрени, отходя ко сну, возникает слабость, ломота, повышение температуры. Дабы заболевание не преобразилось в тяжелую степень и не принесло губительных последствий, немедленно обращайтесь к врачу при обнаружении признаков.
Острая крапивница у детей
При острой крапивнице у детей лечение зависит о возраста.
До 2-3 лет не рекомендуют принимать медикаменты. Однако при любом возрасте можно применять специальное меню — элиминационную диету, при которой исключаются определенные продукты.
Ребенку нельзя давать:
- шоколадные изделия;
- цитрусы;
- яйца;
- рыбу;
- консервы;
- консерванты.
Фармакотерапия заключается в назначении антигистаминных препаратов. Детские дозировки прописаны в инструкции. Средства назначает врач.
Родителям на заметку:
- В возрасте до 2-х лет преобладает именно острая крапивница (фото у детей, которые можно посмотреть в сети, наглядно это демонстрируют).
- У пациентов 2-12 лет встречаются хроника и острые формы, с преобладанием последних.
- У подростков от 12 лет преобладают хронические формы.
- Обычно болезнь продолжается не более 6 недель.
- Малышам от одного месяца до трех лет показана терапия на стационаре.
- Острой формой в подавляющем большинстве страдают малыши с патологиями атопического характера.
При детской острой крапивницы причиной болезни в 74% случаев выступают пищевые провокаторы.
Профилактические меры крапивницы на руках
Пережив единожды крапивницу на руках, ладонях, пальцах, вы вряд ли захотите повторения этого процесса. Предотвратить рецидив просто – достаточно следовать рекомендациям врача и советам профессионалов.
- Избегайте лекарств, которые вам запретил доктор. Сократите к минимуму прием Аспирина, Кодеина. Возможен лишь прием Парацетамола – он облегчает болевые ощущения и безопасен.
- Не забывайте о питании. Выписанная диета должна стать частью вашей жизни. Исключите на время острые, алкогольные, яркие и экзотические продукты.
- Избегайте скачков температуры. Переохлаждение также опасно, как и перегревание.
- После принятия солнечных ванн смазывайте руки охлаждающими питательными кремами.
Помните, что руки – первое, по чему можно определить возраст человека и состояние его здоровья. Будьте аккуратны и внимательно относитесь к собственному организму.
Избегая неизвестных продуктов и товаров, вы обезопасите себя от крапивной лихорадки навсегда.
Острая крапивница у взрослых
Лечение острой крапивницы у взрослых в целом аналогичное. Однако во взрослом возрасте расширяется диапазон лекарств, которые можно принимать внутрь.
Острая форма по большей части встречается у людей старше 45-50 лет. До этого возраста преобладает хронический тип болезни.
Несмотря на то, что у людей постарше организм сформировавшийся, у них более сильное и тяжелое протекание острой крапивницы (фото симптомов и лечение тому доказательство). Тем не менее, даже в этом случае все проявления могут уйти за несколько часов.
Почему крапивница появляется на руках?
К сожалению, основным местом дислокации крапивницы являются руки. Причины кроются не только в особенностях заболевания, но и в организме человека. К проявлению сыпи часто приводит контакт пациента с тем или иным раздражителем или аллергеном. Бывают случаи, когда выявить самостоятельно, какой продукт или косметика вызывает реакцию, сложно. Потому заболевание подразделяют на:
- холодовое, когда из-за резкого перепада температуры вниз кожа терпит некоторый «шок»;
- аквагенное, проявляющееся из-за контакта с водой;
- холинергическое, когда организм реагирует либо на резкое повышение температуры, либо повышение потоотделения: спровоцировать крапивную лихорадку на ногах можно тесными капроновыми колготками;
- пищевое, когда какой-то из продуктов внезапно дает о себе знать — это может быть единичный случай, но не исключен вариант того, что придется вычеркнуть раздражитель навсегда;
- лекарственная форма возникает из-за злоупотребления антибиотиками, таблетками, другими веществами;
- инсектная крапивница появляется после укусов насекомых – пчел, блох, клопов;
- солнечная форма крапивницы возникает из-за реакции на солнечные лучи, ультрафиолет: она встречается после принятия солнечных ванн, долгого времяпрепровождения на пляже, в солярии — сидя долгое время в чересчур солнечной комнате, человека может спровоцировать появление заболевания;
- встретить адренергическую форму сложно, так как это реакция на стрессовые или нервные ситуации;
- при идиопатической крапивнице определить причины нельзя, несмотря на периодические обострения.
Самостоятельно сложно определить, к какой степени тяжести относится заболевание, потому посещение дерматолога обязательно. Несмотря на традиционные и распространенные причины, существуют и случаи, когда сыпь на руках провоцируют:
- заболевания зубов и десен;
- заболевания желудочно-кишечного тракта, печени и эндокринной системы;
- наличие хронических инфекционных очагов (бактериальных, вирусных, грибковых);
- саркоидоз;
- гепатит;
- молочница или период беременности;
- развитие опухолевых и лимфопролиферативных заболеваний;
- синусит;
- микоплазма.
В основном крапивница «затрагивает» руки женщин, возрастом от 20 до 65 лет. При длительности больше недели заболевание преобразовывается в хроническую форму.
Касание воды может вызвать аквагенную крапивницу
Лечение острой крапивницы и терапевтические методы
Острая форма крапивницы хороша на ранних стадиях — тогда она легко лечится. Если принять меры при первых признаках, болезнь пройдет быстро и без последствий.
Терапию острой крапивницы начинают с устранения причины, из-за которой проявился аллергический ответ.
Грамотное лечение проходит комплексно и включает три этапа:
- Очищение организма от аллергена;
- Прием медикаментов;
- Гипоаллергенная диета.
Очистку можно выполнить двумя путями: механическим (с помощью клизмы) или медикаментозным (прием сорбентов вроде активированного угля). Кроме того, следует пить много воды — фильтрованной, комнатной температуры и без газов. Так вредные вещества выведутся быстрее.
Медикаментозная терапия включает четыре препаратные группы:
- Антигистамины. Облегают симптомы вроде зуда, отечности или жжения.
- Кальций. Улучшает иммунитет.
- Гормональные препараты. Нужны в случае осложнений.
- Средства местного характера. Кремы, гели и мази для успокоения кожи.
Препараты, которые наносят на кожу, снимут зуд, жжение и покраснения. Обычно рецепта не требуют, но имеют набор противопоказаний и побочных явлений. Так что консультация с врачом обязательна. То же со средствами гормонотипа — покупать только при их назначении доктором.
Если состояние ухудшается, назначают дополнительные средства: против воспалений, жаропонижающие и обезболивающие. Они нужны лишь при повышенной температуре, сильных головных и суставных болях.
Более продвинутый путь терапии острой крапивницы — вакцина. Больному вводят иммунные кровяные клетки. Назначается врачом.
Диета должная стать основным терапевтическим путем. Ведь крапивница — патология аллерготипа. Суть — исключение продуктов-провокаторов. Их вычисляют с помощью анализов и тестового рациона.
Диагностика крапивницы слизистых
Если человек решил все же обратиться к врачу, то диагноз ему будут ставить на основании визуального осмотра и анамнеза. Не стоит забывать, что крапивницу можно вылечить только тогда, когда аллерген больше не участвует в жизни человека. Порой это сделать очень тяжело, так как человек сам не знает, что вызывает у него аллергию. Для этого на помощь ему придут достижения современной медицины. Есть специальные тесты, с помощью которых можно выяснить, на что именно у больного наблюдается аллергия. При их помощи можно намного быстрее разобраться, что вызывает аллергию, убрать этот фактор и больше с ним не сталкиваться.
[sma[smartcontrol_youtube_shortcode key=»лечение крапивницы слизистых» cnt=»1" col=»1" shls=»false»]
Диета при острой крапивнице
В меню должны превалировать:
- светлооттеночные фрукты и овощи (например, груши и огурцы, капуста и кабачок);
- нежирное мясо (кроме курятины);
- кисломолочное;
- грубопомольный хлеб.
Желательно исключить (потенциальные провокаторы):
- мед;
- все шоколадное, выпечка и газированные напитки;
- яйца, грибы;
- копченое и жареное;
- пряности.
Народная терапия работает только как дополнительная мера. Острая форма крапивницы им не поддается. Но симптомы облегчить можно. Несколько рецептов из опыта:
- Болотная ряска. Траву сушат и мельчат. Смешивают с медом. Прием — 4 раза в сутки. Важно: мед — сильный аллерген, так что нужно посоветоваться с доктором.
- Травяной настой. Оказывает седативное действие. Подходящие травы — мята, пустырник и валериана.
- Сбор трав. Взять свежие или засушенные части следующих растений: зверобой (3 части), цветы бессмертника (4 части), листья трифоля и цветы пижмы (по 2 части), листья мяты (1 часть). Залить кипятком и дать настояться. Кипятка — стакан на 1 столовую ложку композиции. Принимать — 3 раза в сутки перед едой.
- Гепапротекторные растения. Для поддержки печеночной работы. Примеры: календула или расторопша. Инструкция приема указана на упаковке.
Количество и дозировки препаратов назначает врач. С травами также стоит быть осторожнее — могут вызвать усиленную реакцию. Самолечением заниматься не стоит.
заболевания?
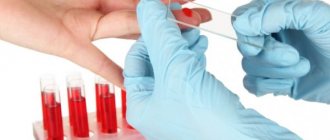
При обращении к эксперту, вы увидите, что изучения симптоматики недостаточно для постановки диагноза и начала лечения. Лишь после выявления причины можно начинать лечение. Будьте готовы к тому, что диагностика будет проходить медленно и тщательно. Чем больше скрупулезность и вдумчивость доктора, тем лучший итог для заболевшего. Основными мерами по диагностике являются:
- сдача общего и биохимического анализа крови;
- анализы, выявляющие существующие антитела к инфекциям по типу гепатита, сифилиса, ВИЧ;
- сдача специфических анализов, исключающих аутоиммунные заболевания;
- тестирование на аллергические реакции.
При вероятности холодовой формы крапивницы к телу могут приложить небольшой кусочек льда, при подозрении на солнечную крапивницу кожу на ногах облучают ультрафиолетовой лампой. Реакция, получаемая по ходу исследования, дает основания для постановки диагноза. Обязательной мерой является и посещение других докторов, кроме дерматолога. Такие специалисты, как:
- эндокринолог;
- стоматолог;
- отоларинголог;
- гастроэнтеролог;
- гинеколог – дают данные, необходимые для диагностирования заболевания любой формы.
После того, как крапивница на руках или ногах была выявлена, любой врач приступает к назначению лечению, от постановки которого зависит длительность симптомов и выздоровление пациента.
Ультрафиолетовая лампа позволит определить реакцию на солнечное излучение
Профилактические мероприятия
Язвочки на слизистой оболочке, высыпания у рта у женщин и мужчин — это, по меньшей мере, неприятные явления. И порой намного легче предупредить развитие заболеваний. Правила профилактики просты:
- придерживайтесь гигиенических норм;
- ограничьте контакты с инфекционными больными, откажитесь от совместного использования посуды, полотенец и прочих бытовых предметов;
- откажитесь от курения, так как сигаретный дым повреждает слизистую оболочку рта;
- постарайтесь предотвратить механические повреждения тканей ротовой полости (например, стоит помнить, что употребляемая пища не должна быть слишком горячей или твердой);
- пользуйтесь презервативами во время полового акта.
Разумеется, при появлении высыпаний на тканях ротовой полости или около губ стоит обратиться к врачу. Чем раньше будет начато лечение, тем легче можно будет справиться с недугом.
источник
Другие причины появления сыпи
Появление сыпи далеко не всегда связано с инфицированием организма и аллергическими реакциями. Существует и ряд других причин:
- системная красная волчанка (высыпания у рта у женщины возрастом 15-35 лет могут свидетельствовать о системных, аутоиммунных заболеваний; у мужчин недуг диагностируется реже);
- иммунодефицитные состояния делают организм более восприимчивым к инфекции, включая герпес, стоматит, кандидоз;
- злокачественные новообразования (сыпь имеет вид узелков или язв).
Причины и симптомы
От формы заболевания зависит проявление симптомов.
Сыпь при крапивнице – описание причин возникновения:
- Холодная крапивница проявляется при охлаждении организма сразу через несколько минут. Ее провоцирует охлажденный воздух, вода, пища. У 5% больных такой формой аллергии при употреблении холодных продуктов начинается отек гортани и языка, усугубляется состояние обмороком, удушьем. Кожные высыпания красного цвета сильно зудят и переходят в отеки.
- Солнечная крапивница. Больному противопоказаны солнечные лучи. Поражения появляются на открытых для ультрафиолета участках кожи почти сразу. Проходят через пару часов. Если не уйти с солнца, то к сыпи добавится удушье и сбой сердечного ритма. Заболевания чаще проявляется в солнечные сезоны (лето, весна).
- Тепловая крапивница. Для такой формы заболевания противопоказаны изнуряющие физические нагрузки, стрессы и контакты с горячей водой.Эти и другие факторы вызывают повышение температуры тела. При прогреве организма у страдальца появляются пятна, как крапивница диаметром от 5 до 10 мм на поверхности верхней части тела.
Могут присутствовать другие симптомы – диарея, головокружение. - Демографическая (механическая) крапивница. Появляется при давлении на кожу в виде раздражения. Например, после долгой езды с ремнем, при ношении некомфортной одежды. Процесс высыпания сопровождается зудом. Локализация сыпи при крапивницы наблюдается в области пораженного участка и проходит через 2 часа после устранения негативного фактора.
- Вибрационная крапивница. Заболевание, вызванное недостаточностью стабильности мембран клеточных. Пациентам нельзя работать на станках, производящих вибрацию. Симптомы проходят через пару часов после устранения причины.
- Контактная крапивница. Сыпь появляется после соприкосновения с аллергеном. Им может быть крем, маски и прочие предметы, раздражающие вещества которых проникают в организм через кожу. Нужно удалить раздражитель, тогда симптомы пройдут.
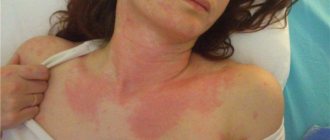
- Холинергическая крапивница. Возникает при повышенном потоотделении области шеи, груди, лице, руках. Кожа краснеет, покрываясь красными волдырями. Часто такая форма встречается при наличии заболеваний эндокринной системы, ЖКТ и нервных нарушениях.
- Адренергическая крапивница. Реакцию провоцируют стрессовые ситуации, в результате которых происходит выброс адреналина.
- Пищевая крапивница. Некоторые продукты (цитрусовые, молочные, яйца, клубника и т. д.) могут провоцировать сыпь. Она исчезнет после исключения аллергена из рациона. Покраснения могут быть на любом участке кожи, а их площадь не зависит от объема съеденного продукта.
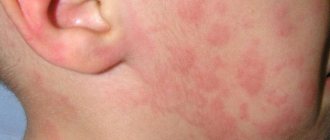
Высыпание во рту: фото, причины
Высыпания во рту — довольно распространенная проблема, с которой сталкиваются многие пациенты вне зависимости от пола и возраста. Сыпь может быть самостоятельным заболеванием или проявляться на фоне других патологий.
Разумеется, появление высыпаний негативно сказывается на качестве жизни человека, ведь патология нередко сопровождается зудом, неприятным жжением и даже болью. Но, для того чтобы избавиться от недуга, стоит разобраться с его причинами. Почему появляются высыпания на небе, во рту, вокруг губ? На какие еще симптомы стоит обратить внимание? Какие методы лечения и профилактики предлагает современная медицина?
Виды и фото высыпаний во рту
Безусловно, существует множество заболеваний, сопровождающихся подобными симптомами. Высыпания полости рта могут быть разными. Их строение, структура, внешний вид и локация — важные диагностические факторы.
- Пузырьки — небольшие структуры, полость которых заполнена жидким, серозным содержимым. Часто подобное высыпание во рту связано с герпесом.
- Гнойнички — структуры, заполненные мутным содержимым. Внутри, в результате воспалительного процесса, образуются гнойные массы. Такие высыпания могут быть как поверхностными, так и глубокими.
- Волдыри — такая сыпь существует недолго (например, на протяжении нескольких часов, иногда даже минут). Подобные поражения слизистой оболочки могут наблюдаться на фоне аллергии.
- Возможно появление сыпи в форме пятен (как правило, красноватого цвета).
- Узелки — структуры, которые не имеют полости и располагаются под поверхностными слоями эпидермиса. Из-за образования и роста узелков ткани приобретают бугристую структуру.
- Чешуйки — являются результатом процесса ороговения поверхностных тканей.
- Язвенная сыпь, как правило, является результатом повреждения гнойничков, фурункулов.