Эту патологию причисляют к ряду достаточно часто проявляющихся болезней в детском возрасте. Статистика показывает, что она отмечается у каждого четвёртого ребёнка, в возрасте от одного до трёх лет. Поэтому родителям малышей следует ознакомиться с информацией: из-за чего может появиться крапивница у детей, симптомы и лечение, фото признаков этого заболевания поможет ознакомиться с тем, какие последствия этой болезни для здоровья ребёнка могут быть.
В процессе диагностирования заболевания крапивница у детей, причины появления установить достаточно сложно. Но сделать это нужно обязательно, чтобы лечение крапивницы было эффективно. Практически во всех случаях, причиной возникновения патологии у ребёнка служит аллерген. И если быстро распознать его природу, а затем устранить, то признаки болезни пройдут за короткое время.
Что такое гистамин и как он связан с крапивницей
Вещество гистамин — это биологический медиатор аллергической реакции, который есть в организме каждого человека. Считать его врагом своему здоровью неправильно. Он участвует во многих регуляционных процессах, в том числе, помогает выполнять функции органам, находящимся под управлением вегетативной нервной системы.
Как правило, он находится в связанном, то есть, неактивном, состоянии и осуществляет контроль за стабильностью окружающей обстановки. Условно говоря, это вещество — страж порядка. Когда возникают ситуации, которые представляют малейшую угрозу для организма, он связывается с клетками иммунитета (так называемыми «тучными клетками») и вместе они запускают механизм защиты.
loading…
В этом качестве выступает особая реакция на раздражитель — воспаление, одним из признаков которой является отёк. Он происходит за счёт выхода жидкости из сосудистого русла в окружающие ткани. При этом концентрация плазмы снижается, что влечёт за собой уменьшение объёма циркулирующей крови. Такое состояние может привести к коллапсу сосудов и шоку.
Звучит страшно, но если с другой стороны взглянуть на ситуацию, то можно понять, что этот механизм работает на устранение серьёзных последствий. Локальный отёк с выходом жидкости нужен для того, чтобы ограничить распространение чужеродных агентов. Плазма в тканях статична, чужеродные белки задерживаются в ней, в то время как макрофаги и лейкоциты усиленно множатся, чтобы нанести удар и уничтожить врагов.
Согласитесь, удобнее бороться с неприятелем, когда он находится в одной локации, чем вылавливать его по всему организму. Поэтому гистамин — вещество паникёр, он должен быстро подать сигнал и поднять на уши все защитные силы, прежде чем оккупант распространится по всему телу.
Аллергические реакции происходят по принципу воспаления, но в качестве неприятеля организм может распознать любой даже малозначительный и повседневный фактор. При этом опасность заболевания заключается в том, что иммунный ответ проявляется внезапно и крайне бурно.
У детей аллергическая крапивница развивается в ряде случаев из-за незрелости иммунной системы и недостаточной отладки связей между выбросом гистамина и запуском воспалительного ответа. Представьте себе новый рабочий коллектив, в котором отношения между сотрудниками находятся на уровне первичного знакомства (не все помнят даже фамилии друг друга) и опыта работы никто не имеет.
Любое затруднение или незнакомые обстоятельства вызывают панику, отсутствие чёткого плана действий. Должно пройти некоторое время, прежде чем выработается рабочий темп и установится программа режима работы. Примерно те же процессы происходят в иммунной системе ребёнка, которая крайне активна, но не имеет достаточного опыта и чётких инструкций, как реагировать.
Поэтому аллергическая крапивница у детей очень частое и распространённое явление, её развитию способствуют следующие факторы:
- наследственность;
- избыточная стерильность окружающих условий;
- незрелость органов пищеварения;
- физиологический дисбактериоз;
- гормональная нестабильность;
- осложнения в родах: постперинатальное поражение нервной системы, недоношенность, хирургические операции и медикаментозное лечение в период новорожденности;
- внутриутробные инфекции;
- патологии беременности: гипоксия плода, приём различных препаратов матерью и её вредные привычки.
Предсказать будет ли малыш аллергиком невозможно, но зная о причинах развития такой реакции у детей, следует предположить, что любой ребёнок может находиться в группе риска по заболеванию.
Патогенез (механизм) развития
Механизмы развития заболевания не выявлены до конца, но в основе патогенеза лежит нарушение микроциркуляции и дегрануляция тучных клеток, из-за этого развивается стремительный отек и выделение гистамина в больших количествах.
При лабораторных исследованиях был обнаружен повышенный уровень криоглобулинов в сыворотке крови. Выпадая в осадок, они повышают вязкость крови, что приводит к ухудшению снабжения органов и тканей полезными веществами и кислородом. Такой дефицит приводит к различным патологиям.
Охлаждение тела, а значит, крови уменьшает агрегацию тромбоцитов и повышает уровень тромбоцитарного фактора IV и увеличивает выработку антител. «Склеивание» тромбоцитарной массы приводит к тому, что организм свои же собственные клетки воспринимает как угрозу и начинает активно бороться с ней.
Все внутренние процессы такого рода дают внешние нездоровые проявления на кожных покровах пациентов.
Симптомы крапивницы у детей
В ряде случаев распознать любую форму крапивницы не составляет труда, она имеет выраженные клинические признаки:
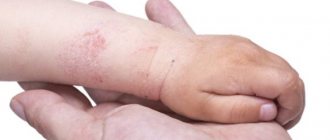
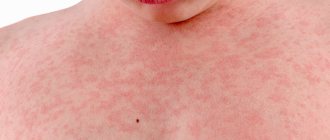
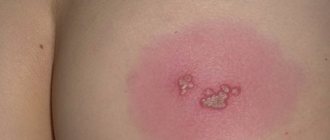
- После контакта с аллергеном появляются волдыри. Они могут быть различных размеров: при скоротечной реакции крупные, плотные, окружённые красной каймой, в середине мраморного или розового цвета. Если слегка надавить на папулу пальцем, она обязательно побледнеет (это помогает дифференцировать крапивницу с другими видами сыпи, например, менингеальными петехиями).
- Зуд. Кожа у детей очень нежная, с развитой иннервацией, зуд при крапивнице поэтому весьма своеобразный, смешанный с сильным болевым синдромом, особой жгучестью.
- Область распространения может быть разнообразной. Но чаще сыпь появляется на животе, ягодицах, груди, щеках, бёдрах. Нередко в процесс вовлекаются слизистые: губы, ротовая полость, половые органы.
- Скоротечность реакции. Кому доводилось наблюдать классическую крапивницу на коже ребёнка, те навсегда запоминают этот момент. Узелки сыпи появляются мгновенно, набухают, могут исчезать и появляться также быстро и мощно в другом месте. Буквально после того, как ребёнок почесал, на месте расчёса растёт бугорок. Такое явление достаточно сложно наблюдать равнодушно и среди родителей оно вызывает панику. Хотя чаще всего реакция проходит быстро в течение нескольких часов, при условии, что контакт с аллергеном был прекращён, а меры — приняты.
- Отёк. У детей младшего возраста подкожно-жировая хорошо выражена, поэтому отёчность нарастает быстро и сильно. Обычно в процесс вовлечены голеностопные суставы, область лица, кисти рук, шея. Распространение реакции на гортань — отёк Квинке, может стать причиной асфиксии и привести к летальному исходу. У детей такое состояние развивается молниеносно.
- Подъём температуры тела. Может предшествовать появлению уртикарии, происходить одновременно с крапивницей или же появиться после того как высыпания образовались. Термометрические значения варьируются от умеренной лихорадки, до высоких значений, при которых возможно присоединение судорог и спутанность сознания. Лихорадка тоже является одним из защитных механизмов иммунной системы, поэтому часто сопровождает аллергические реакции.
- Расстройства пищеварения: рвота, тошнота, диарея. Скрытые пищевые аллергии, проявляют себя не сыпью, а болью в животе, запором, отказом от еды.
Помимо выраженных признаков, для крапивницы также характерны симптомы общей интоксикации:
- утомляемость;
- головная боль;
- озноб;
- раздражительность;
- нарушения сна;
- желудочно-кишечные расстройства.
Своевременное выявление признаков аллергии и меры по борьбе с ними позволяют снизить тяжесть последствий.
Другие признаки
Помимо основного симптома – высыпаний на коже – холодовая крапивница может сопровождаться повышением температуры, общей слабостью организма, болью в суставах. В тяжелых (чаще острых) случаях могут появиться одышка, тахикардия, наблюдается понижение артериального давления, возможен отек Квинке (мгновенная реакция организма, характеризующаяся отеком губ и гортани). Следует заметить, что в таких крайних случаях не рекомендуется практиковать самолечение – срочно вызывайте врача. Крайне редко, но все же случается и смертельный исход этой болезни – поэтому шутить с этим видом аллергии не стоит.
Причины появления крапивницы у детей
Уртикарная сыпь может появиться по разным причинам, так как в медицине заболевание имеет статус полиэтилогического заболевания. По частоте возникновения можно выделить следующие тенденции развития болезни в их связке с определённым триггером (фактором агрессии гистаминового ответа):
- У детей до возраста 2 года основной триггер — это пищевые аллергены. Крапивницу могут вызывать:
- молочные смеси;
- белки коровьего молока;
- яйца;
- шоколад;
- орехи;
- красная рыба и икра;
- ягоды, некоторые овощи и фрукты;
- сладости;
- травяные чаи;
- продукты с содержанием вкусовых добавок: чипсы, сухарики;
- консервы.
- Также развитию аллергии у ребёнка любого возраста могут способствовать медицинские препараты:
- бета-лактамные антибиотики;
- витамины;
- жаропонижающие из группы НПВС: нимесулид, ибупрофен и другие;
- неврологические препараты: глицин, пантогам, винпоцетин, энцефабол;
- сладкие сиропы: корень солодки, Аскорил, и любые с добавлением заменителей фруктового вкуса.
- В период кормления грудью аллергия у малыша может развиваться на продукты, употребляемые матерью. Поэтому кормящей женщине важно придерживаться гипоаллергенной диеты.
- У детей с 4 года жизни список триггеров крапивницы значительно расширяется:
- объекты бытового окружения: пыль, шерсть домашних животных, комнатные растения;
- пыльца;
- заболевания органов ЖКТ;
- наследственные хронические болезни: диабет, аутоиммунные расстройства.
- Независимо от возраста провоцировать крапивницу могут любые бытовые химические средства, стиральные порошки, косметические препараты (кремы, лосьоны), шампуни и средства для купания, а также вирусные и бактериальные инфекции.
- Причиной неаллергической крапивницы, то есть не связанной с формированием специфических комплексов «антиген-антитело», могут быть стрессотравмирующие ситуации, физические перегрузки, перепады температур.
Крапивница может развиваться совершенно спонтанно и не всегда удаётся установить её причину. Зачастую расследованию произошедшего помогает детальное изучение обстоятельств, при которых впервые обнаружилась сыпь и предшествующих происшествию событий.
Частые тяжёлые простуды, респираторные инфекции, длительно текущие болезни делают иммунитет ребёнка более агрессивным и создают благоприятные условия для нетипичного ответа на раздражитель.
Сколько дней длится аллергия
Длительность заболевания зависит от индивидуальных особенностей организма, работы иммунитета, а также от чуткости гистаминовых рецепторов ребёнка.
- Острая крапивница лёгкой степени возникает в течение нескольких минут после контакта с аллергеном. Она характеризуется интенсивными высыпаниями, которые сливаются, но не представляют угрозу для жизни, так как глубокие слои дермы мало включены в этот процесс. При своевременном устранении контакта с возбудителем, реакция может пройти за несколько часов, не оставляя следов. В среднем, лёгкая форма при приёме антигистаминных средств может исчезнуть в течение 6-24 часов.
- Острая крапивница средней и тяжёлой степени. Может сопровождаться ринотрахеальной симптоматикой, чиханием, выделением слизистого секрета из носовых ходов, затруднением дыхания, отёком конечностей и горла. Сыпь при этом может появиться после того, как минует катаральный кризис. В этом случае, при условии прекращения поступления аллергена, длительность кожной патологии будет зависеть от того, насколько быстро выведется антиген из организма. В среднем это может занять от 1 до 7 суток. Если аллерген не установлен и нет возможности прекратить с ним контакт, острой формой заболевания считается сохранение симптомов не дольше 6 недель.
- Хроническая крапивница проявляет менее бурный иммунный ответ, но сохраняться может в течение длительного периода времени, систематически усиливаясь и не исчезая полностью более 1,5 — 2 месяцев. При хронической крапивнице у детей сложно установить причину её появления, аллергенов может быть несколько, из разных групп. Это зачастую грозит внезапностью развития тяжёлого приступа в виде ангионевротического отёка на фоне относительной стабильности состояния здоровья ребёнка и благополучия окружающей среды.
Поэтому, чтобы ответить на вопрос, сколько дней длится крапивница на коже, следует учесть следующие моменты:
- установлен ли триггер реакции;
- насколько быстро была оказана первая помощь (ссылка на 2 статью);
- был ли положительный ответ на приём антигистаминных средств;
- насколько глубоко распространился процесс;
- каким путём произошёл контакт с аллергеном (приём внутрь, вдыхание, через кожный покров, вследствие укуса насекомого, инъекционно);
- тяжесть состояния;
- вид крапивницы.
Подробнее о различных формах заболевания и их взаимосвязи с аллергеном мы рассказывали в статье «Аллергия на коже: крапивница».
Но определяющими длительность всё же будут индивидуальные особенности иммунитета. Так, например, если аллергия происходит на фоне снижения естественной защиты во время болезни, то реакция протекает тяжелее и дольше.
Что может спровоцировать
Причинами этого могут служить различные факторы. Однако основной провоцирующий источник – это влияние низкой температуры на не защищенные участки кожного покрова.
- Холодная погода и ветер. Обычно эту аллергию у деток выявляют в зимнее время, когда присутствует резкая смена температурного режима в комнате и на открытом пространстве.
- Контакт с холодной водой. Признаки могут дать о себе знать после того, как помылись руки в подобной воде или было купание в холодной воде в летнее время в водных источниках.
- Холодная пища и напитки. Это одна из редких причин. Жжение, крапивница могут возникнуть после употребления прохладных напитков или мороженного. Кроме того, может появиться более серьезный симптом как отек глотки и языка, а это может привести к плохому результату – затрудненному дыханию. Деток, которые восприимчивы к холодовой крапивнице, необходимо с самого детства научить употреблять напитки только комнатной температуры.
- Наследственный фактор. Есть два вида крапивница: приобретенная и наследственная. Сейчас все больше говорят о наследственной крапивнице. Если у кого-то из родителей было или есть это заболевание, то велики шансы того, что малыш унаследует его.
- Из-за иных болезней, вирусов разного происхождения. Холодовая аллергия возникает очень часто, если ребенок болеет лямблиозией, инвазиях, туберкулезом, воспалением легких, нарушениями работы щитовидки, метаболизма, онкозаболеваниям. Если ребенок перенес летучие инфекции (например, краснуху, корь) или у него хронический гайморит, дисбактериоз, то это тоже может спровоцировать крапивницу.
- Лечение антибиотиками. Они косвенно также могут повлиять на возникновение этой аллергии. Антибиотики снижают иммунитет из-за организм детей становится уязвимым, а кожа – очень чувствительной.
- Пониженный иммунитет. После выздоровления или болезней, связанных с нарушениями работы иммунитета, может возникнуть крапивница. У деток с крепким иммунитетом такая аллергия бывает достаточно редко.
- Иные заболевания кожи. Если ребенок имеет симптомы пищевой, контактной или лекарственной аллергии, то холодовая крапивница в принципе возможна. Помимо этого она может появляться и при наличии псориаза и дерматита.
- Плохая стрессоустойчивость. Холодовая крапивница гораздо чаще бывает у деток чересчур возбудимых и ранимых.
Диагностика заболевания
Определить, что сыпь на коже ребёнка — это крапивница врачу не представляет особой сложности. Для этого достаточно провести осмотр и собрать подробный анамнез жизни и развития заболевания.
Без специальных медицинских навыков визуально симптоматику крапивницы можно перепутать со следующими инфекциями:
- корь;
- скарлатина;
- краснуха;
- менингит.
Это опасные для жизни крайне заразные заболевания, поэтому если есть сомнения, а тем хуже, сыпь появилась у нескольких членов семьи, следует незамедлительно обратиться за медицинской помощью. Не стоит забывать, что крапивница — это индивидуальная реакция организма, она не может быть заразной.
Огромную роль играет подробный анамнез болезни, с учётом всех перенесённых заболеваний, для маленьких детей важны сведения о течении беременности, осложнениях в родах. А также информация об обстановке и окружении.
Дополнительные методы обследования:
- общий и биохимический анализ крови;
- анализ мочи;
- кал на обнаружение активности паразитов;
- тест на иммуноглобулин Е.
Протокол ведения детей с крапивницей не предусматривает проведения специальных тестов с использованием панели потенциальных аллергенов без особой необходимости.
До 5 лет, такие пробы не дают достоверной информации о причине болезни, так как присутствуют ложноположительные реакции на множество типов антигенов. Если такие пробы назначаются (например, при отсутствии положительной динамики в лечении), то проводятся строго под контролем врача иммунолога, потому что есть вероятность развития острой реакции.
Установить причину крапивницы не всегда просто, особенно, если имеет место хроническая тяжёлая форма. Дело в том, что чрезмерная сенсибилизация при длительном контакте с аллергеном приводит иммунный ответ в состояние повышенной агрессии и реакция может произойти на те факторы, которые ранее воспринимались организмом нейтрально.
Лечение крапивницы
Лёгкие формы болезни, которые проявляются исключительно сыпью и слабовыраженным зудом лечатся в домашних условиях по предписанию врача.
Обычно это простая терапия, которая включает в себя следующие принципы:
- Препараты местного нанесения, для облегчения симптомов: успокаивающие кремы и гели. Для детей абсолютно безопасными считаются средства с пантенолом: Дексапантенол, Бепантен и цинком. А также кремы Деситин, Календула, Гистан.
- Антигистаминные препараты. Фенистил разрешён практически с рождения, Зодак и Зиртек — с шестимесячного возраста. При отсутствии положительного эффекта по назначению врача применяются супрастин и диазолин. Дозировка определяется строго педиатром, с учётом веса и возраста ребёнка. Для детей до 6 лет предпочтительно применять лекарственную форму в виде капель, в более позднем возрасте — таблетированные.
- Одновременно с этим необходимо очистить организм от токсинов и аллергенов, поэтому назначаются энтеросорбенты. Препаратами выбора, как правило, являются полисорб или смекта, они связывают вредные вещества и выводят их естественным путём. Энтеросгель детям младшего возраста назначается редко, так как у этой возрастной группы он вызывает побочный эффект в виде неукротимой рвоты.
Если с течением времени аллергия усугубляется, несмотря на проведённые мероприятия, аллерген не выявлен, а также появились эпизоды ухудшения, ангионевротический отёк, хронический кашель, стойкая сыпь, то проводится коррекция лечения, либо ребёнок помещается для наблюдения в стационар.
Более серьёзные терапевтические средства для борьбы с заболеванием назначаются при средней и тяжёлой формах хронической и острой крапивницы:
- Преднизолон. Мази и кремы с этим гормоном помогают в короткий срок устранить стойкие кожные формы крапивницы и успокоить воспалённую кожу. Внутрь препарат в виде глубоких инъекций в ягодичную мышцу назначают при тяжёлых поражениях слизистой, угрозе развития шока, отёке Квинке. Лечение стероидами даёт хороший и быстрый результат,но этот метод должен быть обоснованным. Искусственное вмешательство в гормональное равновесие организма имеет множество последствий, самое грозное из которых — атрофия надпочечников. Поэтому дозировка, длительность курса и отмена средства должны контролироваться специалистом. Необходимо помнить, что глюкокортикостероиды не являются препаратами разового применения, даже если назначается мазь с этим компонентом, то нужно полностью завершить курс, который, в среднем, не превышает 5-7 дней. При этом прекращать применение препарата необходимо только постепенно снижая дозировку или сокращая количество нанесений в сутки.
- Иммунодепрессанты. Применяются крайне редко у детей и только при стойком отсутствии ответа на гормональную терапию. Препаратом выбора является Циклоспорин А. Такое насильственное вмешательство в работу иммунитета чревато осложнениями, так как средство значительно снижает естественную защиту организма и появляется риск серьёзных осложнений из-за поражения любыми инфекционными агентами.
Возникновение на коже
- Дерматит. При подобной реакции на холод, если это легкая форма, то после или во время прогулки (из-за быстрой смены температурного режима) не защищенные участки кожного покрова краснеют или отекают. Ребенка иногда мучает зуд всего тела, но все прекращается после некоторого времени пребывания дома.
В тяжелых ситуациях начинает свое развитие холодовый дерматит – возникают красные пятна, которые отшелушиваются с рук, шеи и лица. В размере они достигают 3-6 см, очень чешутся. Порой сыпь возникает на внутренней части бедер и коленей.
Этот вид дерматита часто сопровождается насморком и слезотечением – краткосрочные «товарищи» реакции этой аллергии на холод.
- Крапивница. Если сыпь на кожных участках малыша при ответе на холод превращается в одно целое, и образует волдыри, то это говорит о ХК.
Диета и её значение для лечения крапивницы
Почему так важно соблюдать определённые ограничения в питании при лечении аллергии любого типа у детей, не обязательно пищевой?
Детский иммунитет обладает одной интересной особенностью — значительной отсроченностью реакции.
То есть явная симптоматика крапивницы на раздражитель может долгое время не обнаруживаться, а о наличии реакции можно догадываться по косвенным признакам, которые являются общими для любых расстройств: например, боль в животе, нарушения стула и лёгкое недомогание.
При этом аллерген продолжает поступать в организм в той или иной форме. К какому-то моменту терпение и лояльность иммунитета заканчивается, и он выдаёт такую мощную реакцию, что лечение антигистаминами даёт слабый результат.
Представьте себе очень сильно раздражённого человека, в такой крайней степени напряжения, когда любое незначительное событие или фраза могут вызвать эмоциональную бурю. Также ведёт себя иммунитет у детей. Он начинает реагировать на любые факторы, которые хоть в отдалённой степени кажутся ему враждебными, и чаще всего в этой роли оказываются продукты питания. Поэтому до наступления стойкой ремиссии тяжёлой формы крапивницы необходимо устранить все потенциальные угрозы, даже если раньше организм никогда не реагировал на них негативно.
В разгар болезни разрешены к употреблению ребёнком:
- подсушенный белый хлеб;
- несладкий чай;
- безмолочные каши из круп с низким содержанием глютена: гречка, рис;
- гипоаллергенные овощи и фрукты: брокколи, отварной кабачок, картофель, огурцы;
- зелень: укроп, фенхель, петрушка;
- супы с крупами на овощном или говяжьем бульоне.
По мере того, как будет происходить дезинтоксикация организма, постепенно вводятся новые продукты в небольшом количестве.
Нормализация пищеварительной функции является важной ступенью к выздоровлению, осуществить это помогает правильно составленная и соблюдённая диета.
Профилактика
Не забывайте и про превентивные меры, которые зачастую помогают предупредить появление аллергии. Постарайтесь исключить все факторы, которые могут вызвать обострение болезни.
Так, не стоит ребенка, склонного к этому виду аллергии, закалять посредством купания в прохладной воде – для него это вредно. Можно попробовать такой вид закаливания: обтирайте или обливайте малыша, постепенно снижая температуру воды, начинайте с температуры 30-32 градуса. Или попробуйте контрастный душ. Но если видите какие-либо признаки появления холодовой крапивницы, то сразу же прекращайте закаливания.
Осложнения крапивницы у детей
Как и у взрослых, детская крапивница — это всегда риск развития угрожающих состояний: отёка Квинке и анафилактического шока. В связи с тем, что организм ещё незрелый, на почве крапивницы могут развиваться следующие осложнения:
- Кожные инфекции. Воспалённый эпидермис — это входные ворота инфекции. Стрептодермия наиболее частый спутник аллергической крапивницы. Нередко она переходит в более сложную форму — пиодермия, что буквально означает, «нагноение кожи». А это, в свою очередь,— угроза сепсиса.
- Частые приступы болезни со временем провоцируют высокую сенсибилизацию организма к разным факторам, что осложняет лечение.
- Снижение иммунитета, подверженность простудным заболеваниям.
- Переход из острой формы в хроническую.
- Аллергическая крапивница провоцирует развитие бронхиальной астмы.
- На почве неправильно проведённого лечения, несоблюдения диеты, могут сформироваться гастроэнтерологические расстройства: гастрит, язва, колит.
- Рецидивирующие отёки слизистых — главный фактор разрыхления и стойкого увеличения аденоидов, а так же они способствуют разрастанию полипов в носоглотке и гортани.
Существует определённая взаимосвязь у ребёнка со склонностью к появлению стеноза и ложного крупа при инфекциях верхних дыхательных путей и аллергической реакцией в виде крапивницы. Анатомическое строение трахеи у детей до 5 лет имеет свои особенности: в отличие от органа взрослого человека, трахея ребёнка — это не прямая трубка, а воронка, суженная книзу. Поэтому при отёке гортани дыхательная недостаточность у малышей развивается крайне быстро.
Важно помнить, что если стеноз гортани хоть раз был у ребёнка, то вероятность того, что при следующем ларингите он разовьётся достаточно велика. Всегда предупреждайте лечащего врача о такой возможности при назначении лекарственных средств.
Эффективной профилактикой развития приступа (а родители, которым пришлось столкнуться с этим непременно знают, что это происходит практически всегда в 4-5 часов утра) считается:
- приём антигистаминного препарата перед сном в рекомендованной врачом дозе;
- закапывание сосудосуживающих препаратов в носовой ход, по одной капле на ноздрю;
- увлажнение дыхательных путей через небулайзер с физ раствором. Если приступы тревожат часто, врач может рекомендовать это делать с препаратами беродуал или пульмикорт в специально подобранных дозах и концентрациях.
В большинстве случаев, такие меры помогают предотвратить развитие стеноза гортани во время ОРВИ у склонных к стенозу и аллергии детей.