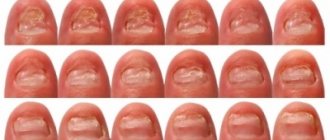
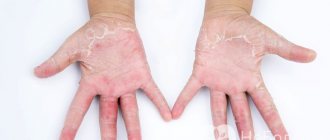
Причины возникновения эпидермофитии стоп
Возникает эпидермофития стоп в связи с заражением возбудителем Trichophyton mentagrophytes, который также может спровоцировать такие заболевания, как эпидермофития паховой области и эпидермофития ногтей. Инфицироваться грибком от больных здоровые люди могут контактным путем в спортзалах, душевых, общественных саунах, банях и бассейнах через предметы общего использования. Мицелий и грибные споры присутствуют в отслоившихся от рогового слоя кожи чешуйках, которые больной достаточно часто теряет при эпидермофитии стоп. Гриб, попавший таким образом на коврики в душевых кабинках, половики, мочалки и стельки обуви, способен на протяжении долгого времени там сохраняться, особенно если среда теплая и влажная.
Не все люди, инфицированные грибом Trichophyton mentagrophytes, могут заболеть эпидермофитией стоп. Благоприятными условиями для заболевания являются трофические нарушения ног, которые могут проявляться при варикозных заболеваниях с хронической венозной недостаточностью, сахарном диабете, глубоком тромбозе периферических сосудов, атеросклерозе, полиневропатии, вегетососудистой дисфункции. Возникновению грибкового заболевания может способствовать повышенное потоотделение ступней, щелочная реакция пота, узкие промежутки между пальцами, плоскостопие.
СТАТТ ЗА ТЕМОЮ
Псевдофурункулез Фингера симптомы и лечение у новорожденных и детей
В журнале «Неврология и нейрохирургия. Восточная Европа» (2018; Т. 8, № 2) была опубликована статья коллег из Беларуси, в которой приведены данные исследования по оценке влияния оригинальной комплексной системы реабилитации на качество жизни у пациентов, перенесших мозговой инсульт (МИ), с кардиологической патологией в анамнезе. Установлено негативное влияние сопутствующих заболеваний сердца на качество жизни больных после МИ. Доказано, что разработанная комплексная система новых подходов к реабилитации таких пациентов безопасна, не оказывает негативного влияния на уровень качества жизни, по ряду параметров отмечается более выраженная тенденция к улучшению ряда показателей по сравнению с общепринятыми ранее мероприятиями.
Синдром Стівенса – Джонсона та токсико-епідермальний некроліз (ССД/ТЕН) є рідкісними вторинними патологічними станами, з якими протягом свого професійного життя стикається невелика кількість клініцистів, а успішними результатами лікування можуть пишатися ще менше. Практика ведення таких хворих серед фахівців багатьох спеціальностей і установ охорони здоров’я вельми різниться. Це пояснюється обмеженою доказовою базою щодо результатів терапії даних нозологій. Відтак, у багатьох наявних рекомендаціях термін ССД/ТЕН охоплює повний спектр проявів захворювання, тобто ССД, TEН та ССД/ТЕН (перехресний синдром) збігаються і мають однакові принципи лікування.
На ІХ науково-практичній конференції Асоціації аритмологів України, що пройшла 16‑17 травня у Києві, було всебічно розглянуто проблематику аритмій, ускладнення даної патології та сучасні стратегії лікування. Серед багатьох цікавих й актуальних доповідей, майстер-класів, дискусій неабияку увагу слухачів привернула лекція Юрія Миколайовича Сіренка, доктора медичних наук, професора кафедри кардіології та функціональної діагностики Національної медичної академії післядипломної освіти імені П.Л. Шупика, завідувача відділення симптоматичних гіпертензій Інституту кардіології імені академіка М.Д. Стражеска НАМН України (м. Київ).
В Киеве 16‑17 мая прошла ІХ научно-практическая конференция Ассоциации аритмологов Украины. Среди многих докладов, лекций, дискуссий, представленных на мероприятии, интерес вызвал, в частности, симпозиум «Новые возможности НОАК в профилактике инсульта: от пациентов с фибрилляцией предсердий к пациентам с синусовым ритмом». В рамках обмена научными мнениями прозвучало два доклада – доктора медицинских наук, профессора Олега Сергеевича Сычева и доктора медицинских наук, профессора Елены Акиндиновны Коваль.
01 Авг 2020 12
Сквамозная эпидермофития
Сквамозная эпидермофития стоп проявляется в виде бляшек красного цвета с серовато-белым шелушением или плоских папул, которые появляются на кожных покровах свода или на боковых частях стопы. Очаги поражения могут напоминать типичные для псориаза бляшки и иметь четкие границы. По окружности бляшек находится бордюр, состоящий из отслаивающейся кожи единичными маленькими пузырьками. Часто шелушения сочетаются с явлениями подошвенного гиперкератоза в виде трещинок и омозолелостей желтого оттенка на поверхности, которые напоминают проявления механического дерматита. Характерны непостоянные и умеренные зудящие ощущения.
Виды мозолей на ступнях
Васкулит — что это за болезнь Фото, симптомы и лечение у взрослых
Натоптыши поражают боковые поверхности ступни, пяточную область, подушечки пальцев и места, расположенные под пальцами и между ними. На первом этапе появляется небольшое безболезненное пятно, которое со временем приобретает желтый цвет и становится более плотным. По мере развития мозоль укрупняется и может пустить корень. Стержень глубоко проникает под кожу и достигает нервных окончаний, вызывая боль.
На стопах чаще всего встречаются сухие мозоли, поскольку кожа в этом месте достаточно грубая и сухая.
Сухая мозоль на стопе
В результате постоянного натирания на определенных участках стопы нарушается кровообращение и естественное ороговение эпидермиса усиливается. Так появляется плотный нарост из мертвых тканей, поэтому на стадии формирования он редко причиняет боль.
Стержневые мозоли
Со временем сухое новообразование увеличивается в размерах, врастает в мягкие ткани, достигает нервных корешков и становится источником сильных болей. Определить наличие стержня можно даже при визуальном осмотре: внутри мозоли образуется пятно серовато-белого цвета. Этот подвид самый опасный. Избавиться от глубокого корня в домашних условиях очень сложно.
Водяные мозоли на подошве стопы
Мокрую мозоль еще называют водянистой или просто водянкой. По структуре это кожаный мешочек, наполненный прозрачной жидкостью (лимфой). При повреждении мелких капилляров внутри образования можно увидеть кровяные вкрапления. Такая мозоль может лопнуть самостоятельно или при сторонней помощи (например, во время прокола иглой). Если произойдет заражение, то внутри уплотнения начнется процесс гниения.
Дисгидротическая эпидермофития
Дисгидротическая эпидермофития стоп проявляется в виде мелких высыпаний пузырьков на коже. Чаще всего располагаются на сводах стоп, в то же время может поражаться кожный покров подошв, складок между пальцев и самих пальцев. Предварительно увеличившись, пузырьки сливаются и образуют многокамерные образования, после разрешения которых на коже образуются эрозийные элементы розово-красного оттенка. Пациенты отмечают зуд и болезненные ощущения. При выраженном воспалительном элементе возникает отек и кожное покраснение, которые напоминают дисгидротическую экзему по клиническим проявлениям.
Медикаментозная терапия
Высокую эффективность против epidermophyton floccosum показывают фунгициды. До появления везикул – тербинафин мазь по 2 раза в сутки до 14 дней; на ногтях до 28 дней.
Пероральные формы:
- Итраконазол по 50 мг раз в сутки 7 дней, цикл повторяется через 21 день;
- На ногтях – итраконазол по 500 мг 3 раза в неделю с перерывом 14 дней, тербинафин по 150 мг раз в сутки 14 дней с перерывом – 21 день.
Средняя длительность терапии: на коже 28 дней; на стопах – 90 дней; на ногтях – 120 дней. Если есть несколько возбудителей, врач может назначить флуконазол как дополнительное ЛС.
Диагностика эпидермофитии стоп
Диагностика заболевания проводится врачом-дерматологом или специалистом в области микологии. Как правило диагностика заключается в проведении люминесцентного исследования, определении рН баланса кожи и в осмотре очагов поражения с помощью дерматоскопического исследования. Соскоб с пораженного ногтя и кожи изучают под микроскопом для выявления спор грибов и нитей мицелия, которые необходимо отличить от петлеобразных или сетчатых структур мозаичного гриба, являющегося продуктом распада холестерина в кожных покровах.
Исследование под микроскопом не выявит какой именно вид гриба стал возбудителем заболевания. Для дифференциальной диагностики гриба Trichophyton mentagrophytes от других возбудителей грибковых заболеваний (рубромикоза, трихофитии, отрубевидного лишая, кандидоза, кокцидиомикоза) проводится также бакпосев соскоба на питательные среды.
При диагностике параллельных заболеваний может потребоваться дополнительный осмотр у таких специалистов, как ортопед, подолог, сосудистый хирург, эндокринолог или флеболог.
Диагностические мероприятия
При таких проблемах, больному стоит обратиться за профессиональной медицинской помощью к специалисту-микологу. В ходе приема врач проведет такие исследования, как:
- Дерматоскопическое обследование
- Сканирование поверхности с использованием особого вида люминесцентного оборудования.
- Оценка рH кожи.
- Проба соскоба.
- Посев для проверки питательной среды.
Кроме того, эксперт может направить пациента на консультационную беседу к коллегам ортопедического, флебологического, эндокринологического и других отделов.
Лечение эпидермофитии стоп
Лечение грибкового заболевания стоп двухэтапное. На начальном этапе при сквамозной форме эпидермофитии стоп удаляют гиперкератические наслоения и чешуйки, при дисгидротической и интергригинозной форме — снимают острый воспалительный процесс. В первом случае при лечении эпидермофитии стопы используют препараты с кератолитическим действием (салициловая кислота и молочная, ванночки с мыльным и содовым раствором для стоп), во втором случае — применение антигистаминных и противовоспалительных средств). При эпидермофитии ногтей пораженный грибком ноготь удаляют хирургическим путем.
Основной этап лечения заболевания состоит в обработке пораженных грибком участков кожного покрова и/или удаленного ногтевого ложа препаратами с антимикотическим воздействием (жидкость Кастеллани, «Микосептин», нитрофунгин, мази «Микозолон»). Если течение эпидермофитии стоп длительное, упорно не лечится, сопровождается поражением ногтевой пластины, специалисты выписывают пациентам системную терапию противогрибковых средствами: дифлюкан, орунгал, низорал, ламизил и др.
Генерализованный рубромикоз
Ринофима носа виды, причины, симптомы и лечение
Генерализованный рубромикоз у большинства больных развивается после длительного существования микоза стоп, кистей и ногтевых пластин, что значительно облегчает диагностику. Способствуют развитию заболевания патология эндокринной системы, иммунодефицитные состояния, нарушения обмена веществ, длительный прием антибиотиков, цитостатиков и глюкокортикоидов.
Распространение грибов происходит по кровеносным и лимфатическим сосудам. Большое количество возбудителей скапливается в лимфатических узлах. При заболевании поражается гладкая кожа груди, спины, живота, области паха, ягодиц, бедер, голеней и верхних конечностей, нередко в местах трения, ушибов и ожогов.
Выделяют 3 типа поражения гладкой кожи: эритемато-сквамозную, фолликулярно-узелковую и инфильтративно-нагноительную. Каждый из трех типов воспаления может проявляться самостоятельно, либо в сочетании у одного и того же больного.
Рис. 29. Руброфития гладкой кожи. Эритемато-сквамозная форма.
Эритемато-сквамозный тип воспаления
На фоне гиперемии появляются очаги шелушения, которые со временем приобретают синюшный оттенок, увеличиваются в размерах за счет периферического роста, сливаясь, образуют большие участки воспаления. По периферии располагается прерывистый валик, состоящий их папул, пустул и корочек. Нередко поражаются пушковые волосы. Болезнь протекает длительно с периодическими обострениями в теплое время года, проявляет резистентность к лечению.
Рис. 30. Руброфития кожи спины.
Фолликулярно-узелковая форма руброфитии
Поражение данного типа часто локализуется в области предплечий, голенях и ягодицах. Очаги воспаления склонны к периферическому росту и слиянию. Процесс формируется в дерме и затрагивает волосяные фолликулы. На пораженных участках кожи образуются инфильтраты, которые со временем становятся глубокими, похожими на фурункулоподобные узлы. Данную форму заболевания следует отличать от узловой эритемы, индуративной эритемы Базена, узлового васкулита, папулонекротического туберкулеза. При локализации патологического процесса на лице болезнь следует дифференцировать с туберкулезной волчанкой и эритроматозом.
Рис. 31. Фолликулярно-узелковая форма рубромикоза голени.
Рис. 32. Рубромикоз голеней.
Возбудители инфекции
Ножной рубромикоз – это разновидность дерматомикоза. Основной возбудитель болезни – красный трихофитон (Trichophyton rubrum, Epidermophyton rubrum, патогенный грибок-дерматофит, антропофил). Инкубационный период инфекции может составлять несколько дней либо недель.
Разновидности полиморфного трихофитона красного:
- Бархатистый;
- Пушистый;
- Гипсовидный;
- Мучнистый;
- Кожистый.
Трихофитоны имеют красный или ярко малиновый окрас, склонны к мутациям, поражают поверхностный слой эпидермиса, подкожную жировую клетчатку. На рубромикоз не вырабатывается иммунитет.
Профилактика
С целью профилактики инфицирования эпидермофитией, рекомендуется соблюдать ряд правил. Прежде всего, необходимо обеспечить хорошую микроциркуляцию воздуха в области наружных половых органов. Важно регулярно проводить гигиенические процедуры, не менее 2-х раз в день. Особенно это актуально для женщин, страдающих от повышенного потоотделения.
Предотвратить инфицирование поможет и соблюдение мер предосторожности. Не стоит позволять пользоваться личными вещами другим, даже близким родственникам, особенно средствами гигиены.
Нижнее белье нужно подбирать из натуральных материалов анатомической формы, отказавшись от узкого или кружевного белья. Важно не забывать о ежедневной смене чистого белья.
Виды грибковых поражений кожи
Микоз, вызванный дрожжеподобными организмами, является следствием неправильного использования антибактериальных препаратов и результатом заражения от источника инфекции. Грибок на теле имеет множество видов. Самыми распространенными являются:
- Дерматофития (дерматомикоз). Глубокое поражение кожи, вызываемое дрожжевыми или плесневыми грибками (фавус, трихофития, рубромикоз, микроспория). Данное заболевание провоцирует воспалительный процесс. Может сопровождаться появлением пятен или бляшек любого размера от розового до красного цвета.
- Кератомикоз. Гибок поражает верхний слой кожи. К этой категории относится эритразма, отрубевидный лишай, подмышечный трихомикоз, узловая трихоспория. При таком виде заболевания воспаление может отсутствовать. Гриб образует на коже твердые мелкие узелки с гнойным содержимым.
- Глубокий микоз. Характеризуется поражением подкожной клетчатки, порно-двигательного аппарата, внутренних органов, слизистых оболочек, нервной системы. Кожа при этом часто покрывается свищами и бородавками.
- Кандидоз. Патологическое поражение слизистых оболочек дрожжевыми грибками. Зачастую такую инфекцию можно обнаружить у женщин под грудью, в подмышечных впадинах, паховой области.