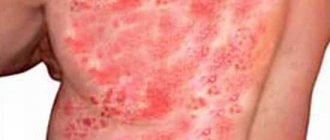
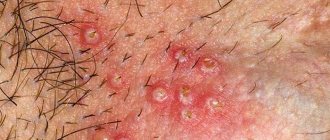
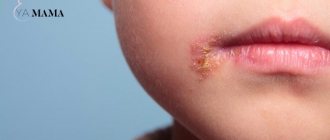
Генитальным герпесом принято называть проявления герпетической инфекции на наружных или внутренних половых органах. Простой герпес гениталий, является второй по частоте встречаемости формой заболевания, среди других клинических вариантов простого герпеса. Причиной его развития служит вирус простого герпеса. Наиболее часто вирус простого герпеса 2-го типа. Генитальный герпес может возникать как в результате первичного заражения вирусом, так и в результате повторного инфицирования, в том числе при сексуальных контактах. Эта форма простого герпеса является наиболее «неприятной», так как значительно снижает качество жизни человека и существенно ограничивает интимные отношения. В настоящее время, сформировавшаяся в обществе «герпесофобия», связана именно с генитальным герпесом.
Причины
Генитальный герпес является высококонтагиозным заболеванием, то есть очень заразным, и вероятность передачи инфекции половому партнеру составляет 100% в период ее обострения. Нет так давно считалось, что половой герпес вызывается вирусом простого герпеса 2 типа, но доказано, что герпетические проявления на половых органах могут быть обусловлены и ВПГ-1, для которого характерны симптомы так называемой «простуды» (образование пузырьков вокруг рта или на губах).
Однако инфицированность герпесом совсем не означает, что после заражения человек сразу же заболеет. Возникновение герпетических высыпаний вызвано снижением иммунитета по разным причинам и даже при контакте с больным, у полового партнера характерные симптомы не появятся сразу же, проявление заболевания может произойти гораздо позже при наличии благоприятных для вируса условиях (снижение защитных сил организма).
Генитальный герпес: пути передачи
Половой — как становится ясным из названия данной инфекции, основным путем передачи является половой. Причем, не имеет значения, каким был половой контакт:
- генитальным
- аногенитальный
- или орально-генитальный.
Воздушно-капельный — также возможна передача вируса воздушно-капельным путем, в частности ВПГ-1.
Бытовой — не исключается и бытовой путь заражения, особенно через влажные предметы обихода и при наличии ранок и трещин в области ануса и половых органов. Возможно и самозаражение: перенос инфекции с губ на половые органы при несоблюдении правил гигиены.
От матери к плоду — существует и вертикальный путь передачи, то есть при клинических проявлениях генитального герпеса при беременности происходит заражение плода либо трансплацентарно, либо во время родов при прохождении плода через инфицированные родовые пути матери.
Половой акт при генитальном герпесе
Многих мужчин и женщин волнует вопрос возможности половых контактов при половом герпесе.
Необходимо помнить следующие основные правила:
- При наличии симптомов генитального герпеса и нахождении заболевания в активной фазе требуется полностью отказаться от половых контактов;
- Барьерные контрацептивы не обеспечивают защиту от возбудителя полового герпеса;
- При подтверждении диагноза следует предупредить своего полового партнера, ему также потребуется обратиться за медицинской помощью для проведения диагностики.
Факторы риска
Выявлена связь между числом случаев заболеваний полового герпеса и следующими факторами:
- социально-экономический статус и материальное положение (чем они ниже, тем выше шансы «подцепить» инфекцию);
- пол (женщины чаще заражаются генитальным герпесом, но не по причине более слабого иммунитета, а в силу наличия обширной площади слизистых половых органов);
- возраст (резкий подъем заболеваемости генитальным герпесом к 30 – 40 годам, что совпадает с возрастом половой активности).
Исходя из вышеперечисленного, можно выделить группы высокого риска по заболеваемости половым герпесом:
- представительницы слабого пола;
- асоциальные слои общества (проститутки, бомжи, наркоманы, алкоголики);
- гомосексуалисты;
- представители негроидной расы (темнокожие болеют половым герпесом в 45% случаев, а европейцы всего лишь в 17%).
К факторам риска заражения половым герпесом и развитием заболевания относятся все подавляющие иммунитет причины и неразборчивость в половых контактах:
- беспорядочные половые контакты;
- пренебрежение механическими средствами защиты (презервативы обеспечивают защиту лишь на 50%);
- стрессы;
- переутомление, хроническая усталость;
- недостаток витаминов;
- недостаточное и неполноценное питание;
- неблагоприятные жилищные условия;
- значительные физические нагрузки;
- переохлаждение;
- перенесенные недавно ОРВИ и высокая предрасположенность к респираторным заболеваниям;
- использование внутриматочной спирали;
- аборты;
- смена климата;
- прием лекарств, подавляющих иммунную систему (цитостатики, глюкокортикоиды);
- ВИЧ-инфекция;
- наличие онкологического заболевания;
- хронические очаги инфекции (кариес, половые инфекции, хронический тонзиллит и другие);
- чрезмерное употребление алкоголя;
- инсоляция (как прием солнечных ванн, так и посещение солярия).
Все факторы, которые подавляют иммунитет, при генитальном герпесе также являются и причинами обострения.
Профилактика
Профилактика генитального герпеса направлена на укрепление иммунитета и предотвращение инфицирования.
Основными профилактическими методами считаются:
- правильное питание;
- придерживание здорового способа жизни, отказ от вредных привычек;
- регулярные физические нагрузки;
- полноценный сон;
- избегание стрессовых ситуаций;
- быстрое лечение любых заболеваний;
- контроль половых партнеров;
- использование методов контрацепции.
При частых проявлениях герпеса рекомендуется обратиться к доктору, который назначит результативное лечение. Женщинам, планирующим беременность, следует обязательно пройти обследование, чтобы защитить свое здоровье и здоровье будущего ребенка.
Герпес в интимной зоне является очень неприятным заболеванием, приносящим дискомфорт в жизнь человека. При правильной работе иммунной системе организм способен самостоятельно побороть вирус. Однако если инфицирование все же произошло, следует при первых проявлениях обратиться к доктору для получения своевременной помощи.
Формы заболевания
Выделяют две формы полового герпеса первичный и рецидивирующий. О первичном генитальном герпесе говорят, когда клинические признаки появились впервые после заражения, что может произойти через пару недель, а в некоторых случаев и месяцев. Рецидивирующий герпес – это периодическое обострение болезни при малейшем ослаблении иммунитета. В зависимости от количества обострений рецидивов генитального герпеса на протяжении года выделяют 3 степени тяжести:
- легкая степень – число рецидивов составляет 3 и менее в год;
- среднетяжелая – обострения случаются 4 – 6 раз за год;
- тяжелая – рецидивы происходят ежемесячно.
В свою очередь, рецидивирующему половому герпесу присущи несколько форм течения:
- атипичная микросимптоматическая или субклиническая (симптомы есть, но не доставляют чрезмерного беспокойства больному: незначительный зуд, вместо везикул — трещины);
- атипичная макросимптоматическая форма (симптомы выражены, но проявляются не в полной мере: есть зуд и боли, но отсутствуют пузырьки или имеются везикулы, но дискомфорта нет);
- абортивная форма (наблюдается у больных, которым ранее проводилась противовирусная терапия и вакцинопрофилактика);
- бессимптомная форма является самой опасной, так как клинические признаки отсутствуют, и больной продолжает вести половую жизнь, распространяя инфекцию через партнеров.
Частота и глубина рецидивов.
Вы не должны чувствовать дискомфорт. Бегом к врачу!
Вирус после первичного заболевания остаётся в организме, скрываясь в нервной ткани десятилетиями в латентной форме. Рецидивы происходят в случае сильного снижения иммунитета, что может быть вызвано переохлаждением, перегревом, сильным стрессом и т.д.
То есть оно может иметь рецидивы как через несколько дней, так и через несколько лет, в зависимости от состояния организма, а может ни разу не проявляться после первичного заболевания, если состояние здоровья пациента остаётся стабильно хорошим.
Важно! Для лечения герпеса наши читатели успешно используют метод Елены Макаренко. Читать далее >>>
В случае рецидива кожные высыпания, пузырьки и язвочки можно наблюдать примерно в тех же областях, что и при первичном заражении. Причём эти проявления проходят гораздо быстрее, и в гораздо меньшей степени сопровождаются неприятными ощущениями. Кожные высыпания проходит при рецидиве, как правило, в течение недели.
Достаточно редко при рецидивах заболевания отмечается общее ухудшение состояния, повышенная температура, увеличение лимфоузлов в паховой области, головная боль. Могут быть болевые ощущения при опорожнении мочевого пузыря.
Вирус герпеса находится в латентном состоянии в организме зараженного всю жизнь, и в периоды воздействия стрессовых факторов, мигрирует из нервной ткани, вызывая повторное заболевание.
Признаки первичного генитального герпеса
Явления первичного полового герпеса возникают через 3 – 14 дней после заражения и сохраняются на протяжении 21 – 35 дней, причем клиника нарастает в течение первой недели.
- Сначала в области пораженной кожи и слизистой появляется покраснение, отечность, возникает нестерпимый зуд и жжение.
- Через некоторое время в этом месте образуются пузырьки (везикулы), заполненные мутным содержимым. Образование пузырьков сочетается с общими симптомами интоксикации: подъем температуры, боли в мышцах и животе, суставные боли, разбитость, нарушения сна и тошнота.
- Кроме того, увеличиваются паховые лимфоузлы, отекают половые губы или член, появляется болезненное мочеиспускание.
- По прошествии 5 – 7 суток везикулы вскрываются и на их месте формируются небольшие язвы, не склонные к слиянию. Язвочки покрываются корочкой, не глубоки и не кровоточат, а заживают без образования рубцов.
- Первичный эпизод заболевания характеризуется билатеральными (симметричными, с обеих сторон) высыпаниями.
- По мере стихания процесса и заживления язвочек (с них отшелушивается эпителий) дискомфорт в пораженной очаге исчезает.
В случае присоединения вторичной инфекции отделяемое язвочек становится гнойным, а сами образования очень болезненными.
Рецидивирующий генитальный герпес
Диагноз рецидивирующего генитального герпеса устанавливается в случае обнаружения клинических признаков и антител в крови к реактивированному (возврат активности) типу герпесвируса. Почти в 50% обострение болезни возникает в первые полгода от первичного эпизода. Характерно, что интенсивность и длительность симптомов рецидивирующего герпеса менее выражена в отличие от первичного проявления полового герпеса. Длится рецидив 4 – 10 дней, причем чаще обострения случаются при заражении ВПГ-2 типа.
Продромальный период, характеризующийся зудом, болью или жжением в пораженном месте, продолжается 12 – 36 часов. Возможно появление невралгических болей, иррадиирущих в поясницу и ноги. Затем появляются высыпания на покрасневшем участке кожи/слизистых, которые представлены как отдельными, так и сгруппированными везикулами. В дальнейшем пузырьки вскрываются и образуют эрозии с неровными краями. Общая симптоматика при рецидивирующем герпесе либо отсутствуют, либо представлена незначительной головной болью и слабостью. Лимфоузлы паховые увеличиваются только при массивных герпетических высыпаниях.
Рецидивирующий половой герпес может протекать и по другому сценарию, то есть в виде атипичных форм (аритмичное, монотонное или стихающее течение). При аритмичном течении рецидивы чередуются ремиссиями без четкой периодичности (от 2 недель до 6 месяцев). Причем, чем дольше длится ремиссия, тем продолжительнее и выраженнее обострения и наоборот.
Монотонное течение характеризуется частыми эпизодами заболевания и периодами ремиссий, во время которых симптомы герпеса практически не претерпевают изменений. Монотонное течение заболевания отличается упорностью и плохо поддается терапии. Наиболее благоприятным является половой герпес стихающего типа. С каждым новым обострением выраженность проявлений снижается, а продолжительность ремиссий возрастает.
Герпетические высыпания крайне болезненны, что затрудняет движения больного, посещение туалета и нарушает сон, то это не может не отразиться на психическом состоянии (больной становится раздражительным, у него появляются фобии: боязнь новых высыпаний, страх за здоровье родных, мысли о самоубийстве).
Герпетическая инфекция органов мочеполовой системы у мужчин
Н
еконтролируемый повсеместный рост заболеваемости генитальным герпесом (ГГ) ставит проблему герпесвирусной инфекции (ГИ) в один ряд с самыми актуальными социально значимыми проблемами здравоохранения. Заболеваемость ГГ в странах Западной Европы превышает 80 случаев на 100 тыс. населения. В настоящее время, по данным B. Halioua et al. (1999), в мире насчитывается 86 млн. человек, инфицированных вирусами простого герпеса 2 типа (ВПГ–II), традиционно ассоциирующегося с ГГ, хотя доказано, что ГГ может быть вызван и ВПГ 1 типа.
Проведенный нами анализ данных официальной статистики показал, что заболеваемость ГГ в России за 1993–1999 гг. выросла с 8,5 до 16,3 случаев на 100 тыс. населения, а в Москве – с 11,0 до 74,8. Основная масса пациентов в России обращается к врачам самостоятельно: 70-94% зарегистрированных больных. Удельный вес активного выявления больных ГГ врачами ЛПУ первого звена при всех видах профилактических осмотров в России составил 22,7-27,8%, в Москве — 5,4-7,2%. При этом акушеры–гинекологи выявляют 45,1–54,8%, дерматовенерологи – 39,8–43,8% от общего числа активно выявленных больных ГГ, а на долю урологов приходится не более 5–12%.
Если изучению герпеса наружных гениталий и неблагоприятному влиянию ГИ на детородную функцию женщин уделяется пристальное внимание, то сведения о ВПГ, как этиологическом факторе заболеваний органов мочеполовой системы (МПС), у мужчин весьма ограничены. Следует сказать, что оценить истинную роль ВПГ в развитии патологии органов МПС у мужчин, с учетом частого мало- или бессимптомного течения инфекции, нередко оказывается весьма затруднительной задачей.
Герпес называют «многоликим» и «коварным», имея в виду многообразие проявлений болезни и сопутствующих симптомов, обусловленных особенностями патогенеза ГИ. Основными звеньями патогенеза
герпетической инфекции являются:
1. Инфицирование сенсорных ганглиев вегетативной нервной системы и пожизненная персистенция ВПГ в них.
2. Поражение иммунокомпетентных клеток, которое приводит к вторичному иммунодефициту, создающему условия для рецидивов болезни.
3. Тропизм ВПГ к эпителиальным и нервным клеткам, обусловливающий полиморфизм клинических проявлений герпетической инфекции.
Инфицирование гениталий происходит при тесном физическом контакте с больным или вирусоносителем при генитальном, оро–генитальном, генито–ректальном и орально–анальном контактах. Лишь у 10% инфицированных развиваются клинические симптомы первичного ГГ.
Вирус начинает размножаться в месте инокуляции, где появляются типичные пузырьковые высыпания, и проникает в кровяное русло и лимфатическую систему. На ранних этапах ГИ вирусные частицы внедряются также в нервные окончания кожи или слизистой оболочки, продвигаются центростремительно по аксоплазме, достигают периферических, затем сегментарных и регионарных чувствительных ганглиев центральной нервной системы, где они пожизненно сохраняются в латентном состоянии в нервных клетках.
Инфицирование сенсорных ганглиев является одним из важных этапов в патогенезе ГИ. При герпесе гениталий – это чувствительные ганглии люмбо–сакрального отдела позвоночника, служащие резервуаром вируса для его половой передачи. Распространение ВПГ в центробежном направлении во время рецидива определяет анатомическую фиксацию очагов поражения при рецидивах.
ВПГ может поражать любые нервные образования, что клинически будет проявляться различными неврологическими симптомами в зависимости от свойств нервных образований, вовлеченных в инфекционный процесс. При поражении симпатических узлов и периферических нервов у пациентов отмечаются симптомы ганглионеврита; сочетанное поражение ганглиев и сегментарных корешков спинного мозга вызывает клинические проявления ганглиорадикулоневрита. Раздражение парасимпатических волокон вызывает у больных субъективные ощущения в виде жжения. Особенность болевого синдрома при рецидивирующем герпесе (РГ) заключается в том, что он периодически может возникать независимо от кожных проявлений, что в значительной мере затрудняет его трактовку. Неврологическая симптоматика, осложняющая течение заболевания и ухудшающая прогноз, встречается у каждого 3–го больного, страдающего рецидивирующим генитальным герпесом (РГГ).
В литературе описаны случаи острой задержки мочи, причиной которой явился сакральный миелорадикулит (синдром Элсберга), менингит и радикуломиелопатия, причиной которых явился ВПГ.
У 25% больных РГГ появляется повышенный травматизм, сухость и образование при механическом раздражении мелких болезненных кровоточащих трещинок на слизистых оболочках наружных половых органов.
Клинические проявления ГГ у мужчин
Герпес наружных гениталий
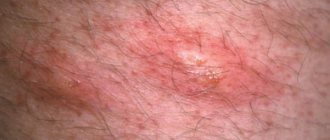
В большинстве случаев первичное инфицирование гениталий протекает бессимптомно, с формированием в дальнейшем латентного носительства ВПГ или рецидивирующей формы генитального герпеса. При клинически выраженных случаях первичный генитальный герпес обычно проявляется после 1–10 дней инкубационного периода и отличается от последующих рецидивов более тяжелым и продолжительным (до 3 нед) течением (рис. 1).
Вероятность формирования рецидивирующей формы ГГ зависит от серологического типа ВПГ: при инфицировании гениталий ВПГ 1 типа рецидив в течение года возникает у 25% лиц, имевших первичный эпизод ГГ, при ГГ, вызванном ВПГ 2 типа, рецидивы возникают у 89%.
Клинически герпес наружных половых органов может протекать в типичной, атипичной и субклинической (малосимптомной) формах.
У мужчин высыпания располагаются обычно в области наружного и внутреннего листков крайней плоти, венечной борозды, ладьевидной ямки. Реже поражается головка и тело полового члена, кожа мошонки.
Типичная форма РГГ
характеризуется классической динамикой поражений (эритема — везикулы — эрозивно–язвенные элементы — образование корок) и местными субъективными ощущениями в виде зуда, жжения, болезненности. Очаги поражения обычно носят ограниченный, реже распространенный характер и локализуются на одном и том же участке кожи или слизистой оболочки. Частые обострения РГГ нередко сопровождаются ухудшением общего состояния больных, появляются симптомы интоксикации, обусловленные вирусемией (головная боль, озноб, недомогание, субфебрильная температура), могут увеличиваться и становиться болезненными паховые лимфатические узлы.
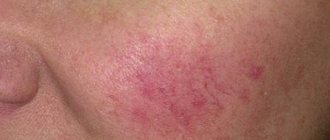
Атипичные формы РГГ
, в значительной мере осложняющие постановку диагноза, могут быть обусловлены: 1) изменением цикла развития герпетических элементов в очаге поражения; 2) необычной локализацией очага и анатомическими особенностями подлежащих тканей.
При атипичных формах РГГ преобладает одна из стадий развития воспалительного процесса в очаге (эритема, образование пузырей) либо один из компонентов воспаления (отек, геморрагия, некроз). По интенсивности клинических проявлений атипичные формы могут протекать бурно с манифестацией (буллезная, язвенно–некротическая) или субклинически (микротрещины), см. рис. 2-4.
Субклиническая форма РГГ
выявляется преимущественно при вирусологическом обследовании половых партнеров пациентов с каким–либо заболеванием, передаваемым половым путем, или при обследовании супружеских пар с нарушением фертильности.
Герпетическая инфекция органов малого таза
Особенностью ГГ является многоочаговость. В патологический процесс нередко вовлекаются нижний отдел мочеиспускательного канала, слизистая оболочка ануса и прямой кишки, что может происходить вторично, вслед за возникновением герпеса наружных гениталий, а может протекать, как изолированное поражение.
По особенностям клинических проявлений герпетические поражения органов малого таза у мужчин целесообразно разделить на:
• герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишки;
• герпес верхнего отдела полового тракта (табл. 1).
Герпес нижнего отдела урогенитального тракта, анальной области и ампулы прямой кишки
проявляется в двух клинических формах:
очаговой
, характеризующейся появлением типичных для простого герпеса слизистых оболочек везикулезно–эрозивных элементов, и
диффузной
, при которой патологический процесс протекает по типу неспецифического воспаления.
Герпес уретры
В общепринятой классификации уретритов различают вирусные уретриты, обусловленные ВПГ и вирусом папилломы человека (HPV). ВПГ чаще является причиной затянувшихся торпидно протекающих уретритов и рецидивирующих циститов, а также обострения хронических простатитов. Частота герпетических уретритов (ГУ) колеблется от 0,3 до 2,9% всех регистрируемых негонококовых уретритов (Ильин И.И., 1977; Nahmias A. et al., 1976), что позволило исследователям 70–х годов отнести ГУ к редким формам уретритов. Работы последних лет показали, что ГУ выявляется в 42,4–46,6 % случаев у мужчин, страдающих РГГ (Балуянц Э.Р., 1991; Семенова Т.Б., 2000).
Субъективно ГУ проявляется болями в виде жжения, ощущения жара, гиперестезий по ходу уретры в состоянии покоя и при мочеиспускании, резями в начале мочеиспускания. Инкубационный период в развитии ГУ остается неясным, но, вероятно, составляет несколько месяцев, реже – недель или дней. При клиническом обследовании определяется гиперемия и отечность губок уретры, периодически появляется скудное слизистое отделяемое из наружного отверстия уретры. Течение ГУ подострое или вялое с периодическими ремиссиями и рецидивами. В отделяемом уретры обычно преобладают эпителиальные клетки и слизь, периодически появляется лейкоцитоз. При смешанной инфекции отделяемое уретры становится более обильным, непрозрачным. При двухстаканной пробе моча в первой порции прозрачная, но содержит продукты воспаления в виде плавающих нитей и хлопьев.
Диагноз ГУ ставится на основании выделения ВПГ из материала, взятого из отделяемого уретры в культуре клеток или выявления антигена ВПГ методом ПЦР.
Органы МПС у мужчин находятся в тесной анатомической и физиологической взаимосвязи, что не позволяет механистически подходить к оценке результатов лабораторного исследования. Так, выявление ВПГ в моче или отделяемом уретры позволяет заподозрить возможность вовлечения в инфекционный процесс предстательной железы, даже если ВПГ в соке простаты не обнаружен, но имеются клинические данные о торпидно протекающем простатите.
При сухой уретроскопии
на слизистой оболочке уретры обычно обнаруживается мягкий инфильтрат (реже переходный) с фрагментами слизистой красного цвета, с выраженными крупными складками и исчезающими мелкими. Герпетические очаги представлены мелкими единичными или сливающимися эрозиями с полициклическими краями на фоне местного расширения сосудов (очаговая форма ГИ), либо выраженной очаговой гиперемией слизистой (диффузная форма ГИ). Чаще в процесс вовлекается передняя и средняя треть уретры. Противопоказаниями к проведению уретроскопии являются обострение уретрита и наличие герпетических высыпаний в области головки, ладьевидной ямки и внутреннем листке крайней плоти полового члена. Проведение уретроскопии рекомендовано при стихании наружных проявлений герпеса, при сохранении жалоб со стороны уретры, наличии у больного хронического рецидивирующего уретрита неясной этиологии, при предварительном исключении других урогенитальных инфекций.
Герпес мочевого пузыря
Ведущими симптомами герпетического цистита являются появление болей в конце мочеиспускания, дизурические явления; гематурия – его характерное проявление. У больных отмечается расстройство мочеиспускания: изменяются частота, характер струи, количество мочи. Герпетический цистит у мужчин, как правило, вторичен и развивается, как осложнение при обострении хронического герпетического уретрита или простатита. При цистоскопии наблюдается катаральное воспаление, единичные эрозии.
Герпес анальной области и прямой кишки
Герпетическое поражение анальной области и ампулы прямой кишки встречается как у гетеросексуальных мужчин, так и у гомосексуалистов. Анальная область может быть поражена первично или вторично (при распространении инфекции у больного с ГИ наружных гениталий). Очаг поражения обычно представляет собой рецидивирующую трещину, что нередко является поводом для диагностических ошибок. Такие больные с ошибочным диагнозом «трещина заднего прохода» попадают к хирургам.
При поражении сфинктера и слизистой оболочки ампулы прямой кишки (герпетический проктит)
больных беспокоят зуд, чувство жжения и болезненность в очаге поражения, возникают мелкие эрозии в виде поверхностных трещин с фиксированной локализацией, кровоточащие при дефекации. Появление высыпаний может сопровождаться резкими распирающими болями в области сигмы, метеоризмом и тенезмами, что является симптомами раздражения тазового нервного сплетения. При ректоскопии определяется катаральное воспаление, иногда эрозии. Поставить диагноз герпетического проктита можно только на основании результатов вирусологического обследования больного.
Герпес верхнего отдела полового тракта
проявляется симптомами неспецифического воспаления.
Типичная
клиническая картина герпетических поражений органов верхнего отдела мочеполового тракта проявляется симптомами неспецифического воспаления. Установить реальную частоту поражения внутренних половых органов у мужчин очень сложно, так как в 40–60% случаев заболевание протекает без субъективных ощущений.
При субклинической форме
герпеса внутренних гениталий жалобы у больного отсутствуют; при клиническом обследовании симптомы воспаления не выявляются. При динамическом лабораторном исследовании мазков отделяемого уретры в секрете простаты периодически выявляется повышенное количество лейкоцитов (до 30–40 и выше в поле зрения), свидетельствующее о наличии воспалительного процесса.
Бессимптомная форма
герпеса внутренних гениталий (бессимптомное вирусовыделение) характеризуется, отсутствием у больных каких–либо жалоб и объективных клинических симптомов воспаления. При лабораторном исследовании отделяемого урогенитального тракта выделяется ВПГ, в то время как в мазках признаков воспаления (лейкоцитоза) нет.
Герпес простаты
В современной этиопатогенетической классификации простатитов вирусные простатиты расцениваются как инфекционные каналикулярные осложнения вирусных уретритов. По классификации Mears (1992) эту разновидность простатитов относят к сомнительному или недоказанному типу, по Blumensaat (1961) – к специфическому, по О.Л.Тиктинскому и В.В. Михайлеченко (1999) – к инфекционному.
В развитии вирусных простатитов чаще наблюдается уретрогенный путь передачи, а нисходящий (урогенный) путь встречается редко – при проникновении вирусов из инфицированной мочи при циститах через выводные протоки предстательной железы (ПЖ).
По оценкам разных авторов, простатит вызывается или поддерживается ВПГ в 2,9 – 21,8% случаев (Weidner et al., 1981). Наиболее часто хронический простатит при герпетическом уретрите и РГГ проявляется в катаральной форме, при этом течение заболевания отличается частым и упорно–рецидивирующим характером (О.Б. Капралов,1988; Bennett et al., 1993).
В клинической практике диагноз хронического герпетического простатита ставится урологами редко. Причина, по–видимому, в том, что вирусологические методы диагностики не входят в стандарт обследования больных с хроническим простатитом. Срабатывает стереотип мышления врача, и пациентам традиционно проводится обследование на ЗППП невирусной природы. Между тем при стертых абактериальных простатитах можно предположить, что патогенным агентом является вирус.
В клиническом течении простатитов отмечаются функциональные сдвиги – репродуктивные изменения, болевой (с иррадиацией в наружные половые органы, промежность, поясницу) и дизурический синдромы. В большинстве случаев обострению хронических простатитов предшествует появление герпетических высыпаний в области гениталий. Появление везикулезно–эрозивных элементов может совпадать с появлением жалоб со стороны ПЖ. Нередко у больных РГГ простатит протекает субклинически: у этих пациентов диагноз простатита ставится на основании появления лейкоцитоза в секрете простаты и уменьшения числа лецитиновых зерен.
Необходимо помнить, что герпетический простатит может существовать, как изолированная форма ГИ. В этом случае отсутствуют симптомы РГГ и ВПГ не определяется в отделяемом уретры. Этиологический диагноз основывается на обнаружении ВПГ в секрете ПЖ, при этом патогенная флора в секрете и в третьей порции мочи отсутствует.
При ультразвуковом исследовании предстательной железы в области парауретральных зон простаты определяются гиперэхогенные фиброзные очаги размером 3–9 мм. У больных с герпетическим простатитом по сравнению с абактериальными простатитами неясной этиологии отмечается большая выраженность фиброзных отделов в области периферических зон. Наряду с этим имеет место расширение семенных пузырьков, указывающие на нарушение их дренирования в заднюю уретру, что позволяет предположить поражение простатической маточки.
Многообразие клинических проявлений простого герпеса, наличие атипичных, субклинической и бессимптомной форм болезни, вовлечение в инфекционный процесс многих систем организма нередко затрудняют диагностику этого заболевания.
Диагностика герпеса
Диагноз рецидивирующего генитального герпеса при типичных клинических проявлениях заболевания трудностей не представляет и может быть поставлен визуально при осмотре больного. Значительные сложности возникают при атипичных формах ГГ или при герпетическом поражении ОМТ. Важное значение в этих случаях имеет тщательно собранный анамнез. Предположить герпетическую природу поражения урогенитального тракта при отсутствии типичных проявлений на коже и слизистых оболочках позволяют жалобы на зуд, жжение, скудные слизистые выделения из уретры, сукровичные выделения из прямой кишки, указания на болевой синдром, рецидивирующий характер заболевания ОМТ, а также на резистентность заболевания к ранее проводимой антибиотикотерапии. Кроме того, больные часто отмечают склонность к простудным заболеваниям, боязнь сквозняков, периодически возникающую общую слабость, недомогание, субфебрильную температуру, депрессивные состояния. У больных ГГ нередко встречаются болевые ощущения, которые пациенты не всегда связывают с обострениями герпеса. Для рецидивирующего герпеса, независимо от места проявления патологического процесса, характерно волнообразное течение, когда болезненные состояния сменяются периодами благополучия, даже без специфической терапии.
Постановку диагноза ВПГ–инфекции осложняет и тот факт, что ВПГ нередко находится в ассоциации с другими микроорганизмами: хламидиями, стрепто– и стафилококками, грибковой флорой и др. Не исключена смешанная инфекция ВПГ с гонококком, бледной трепонемой, ВИЧ, что говорит о необходимости тщательного обследования пациентов.
Существующие методы лабораторной диагностики простого герпеса принципиально делятся на две группы:
1) выделение и идентификация ВПГ в культуре клеток или выявление антигена возбудителя из инфицированного материала при цитологическом, иммунофлюоресцентном исследованиях, иммуноферментном анализе (ИФА), ПЦР;
2) выявление вирус-специфических антител в сыворотке крови.
Частота выделения ВПГ из различных биологических сред варьирует. При обследовании более чем 200 больных с установленным диагнозом РГГ, страдающих хроническими заболеваниями ОМТ, ВПГ удалось выделить из отделяемого уретры в 22% случаев, сока простаты — 23%, спермы — 15%, мочи — 26%. ВПГ может выявляться не в каждом, а в 1–2 из 3–4 биологических материалов, полученных от больного. Поэтому для уменьшения вероятности ложноотрицательного диагноза необходимо исследовать максимальное число образцов от одного пациента. Отрицательный результат однократного вирусологического исследования не может исключить полностью диагноз генитального герпеса. При подозрении на ВПГ–инфекцию необходимо проводить повторное вирусологическое исследование отделяемого мочеполовой системы (1 раз в 7 дней 2–4 раза в течение месяца), а в ряде случаев — использовать несколько методов обследования.
Диагностическое значение при первичной ГИ имеет выявление IgM и/или четырехкратное увеличение титров специфических иммуноглобулинов G (IgG) в парных сыворотках крови, полученных от больного с интервалом 10–12 дней. Рецидивирующий герпес обычно протекает на фоне высоких показателей IgG, свидетельствующих о постоянной антигенной стимуляции организма больного. Появление IgM у пациента, страдающего РГГ, говорит об обострении болезни.
Лечение генитального герпеса
Общие принципы лечения простого герпеса
Современная медицина не располагает методами лечения, позволяющими элиминировать ВПГ из организма. Поэтому целью лечения является подавление репродукции ВПГ в период обострения, формирование адекватного иммунного ответа и его длительное сохранение с целью блокирования реактивации ВПГ в очагах персистенции.
В настоящее время существуют два основных направления в лечении простого герпеса:
1. Противовирусная терапия
, основное место в которой отводится препаратам ацикловира (АЦВ), которые используются для купирования рецидивов герпеса, профилактики и лечения осложнений ВПГ–инфекции.
2. Комплексный метод лечения
, целью которого является увеличение межрецидивных периодов, включает иммунотерапию (специфическую и неспецифическую) в сочетании с противовирусным лечением.
Коррекция нарушений неспецифического и специфического звеньев иммунитета – одно из основных направлений в комплексной терапии простого герпеса.
Выраженным иммуномодулирующим эффектом в лечении и профилактике осложнений простого герпеса обладают синтетические индукторы интерферона (ИФН). Среди них – отечественный препарат Полудан
.
К настоящему времени получены убедительные клинические данные о высокой эффективности Полудана для лечения различных клинических форм рецидивирующего герпеса. Полудан обладает общим иммуностимулирующим действием, что позволяет использовать его при вторичных иммунодефицитных состояниях, вызванных не только герпесвирусными инфекциями. В этих случаях полудан вводится подкожно в предплечье: 200 мкг (1 флакон) растворяют ex temporе в 1 мл дистиллированной воды, вводят ежедневно, на курс 10 инъекций.
Одним из преимуществ индуктора ИФН тилорона
(Амиксина)
является оральный способ применения, что позволяет больным самостоятельно проводить рекомендуемые врачом профилактические курсы противорецидивной терапии. Механизм действия Амиксина включает: индукцию интерферонов типов a, b, g, иммунокоррекцию и прямое противовирусное действие. Амиксин обладает мягким иммуномодулирующим эффектом, стимулирует стволовые клетки костного мозга, усиливает антителообразование, уменьшает степень иммунодепрессии.
Амиксин включают в комплексное лечение РГГ по схеме: 250 мг 1 раз в сутки – 2 дня, затем по 125 мг через день в течение 3–4 нед. По этой же схеме Амиксин можно рекомендовать больным между курсами вакцинотерапии для пролонгации достигнутого эффекта.
Противовирусная активность индуктора ИФН – Арбидола
обусловлена его иммуномодулирующими и антиоксидантными свойствами. Арбидол можно включать в комплексное лечение РГГ (по 0,2 г 2 раза в день во время еды в течение 10–14 дней) и применять между курсами вакцинотерапии для профилактики рецидивов герпеса (0,2 г 1 раз в день во время еды в течение 2–3 нед).
Для стимуляции Т– и В–звеньев клеточного иммунитета у больных рецидивирующим герпесом можно использовать Тактивин, Тималин, Тимоген, Миелопид и другие иммуномодуляторы.
Специфическая иммунотерапия состоит в применении отечественной герпетической вакцины
(поливалентной, тканевой, убитой). Лечебный эффект вакцины связан со стимуляцией специфических реакций противовирусного иммунитета, восстановлением функциональной активности иммунокомпетентных клеток и специфической десенсибилизацией организма.
Учитывая особенности патогенеза простого герпеса, наиболее целесообразным для достижения терапевтического эффекта является комбинированное использование препаратов с различным механизмом противовирусного действия, что препятствует появлению резистентных штаммов ВПГ. Применение интерферонов и их индукторов в сочетании с герпетической вакциной и иммуномодуляторами позволяет комплексно решать вопросы терапии простого герпеса.
Местное лечение ГИ органов МПС у мужчин
Достижение терапевтического эффекта при лечении герпетических поражений органов МПС у мужчин невозможно без проведения местного лечения
.
При наличии высыпаний на коже и слизистых оболочках при РГГ больным местно назначают противовирусные препараты для наружного применения: Зовиракс (крем), Ацикловир–акри (мазь), Гевизош (мазь), Виру–мерц (гель), Эпиген (аэрозоль) и т.п.
Важное значение в лечении ГГ имеет местная иммуностимулирующая терапия. С этой целью можно использовать Полудан
. Полудан при РГГ применяют в виде аппликаций на очаг поражения для чего 200 мкг препарата (1 флакон) растворяют в 4 мл воды, смачивают ватный тампон и на 5–7 мин прикладывают на очаг пораженния. Процедуру повторяют 2–3 раза в день в течение 2–4 дней.
При лечении герпетического уретрита Полудан используют в виде инстилляциий в уретру (400 мкг разводят в 10 мл воды). Процедуру повторяют 1 раз в день ежедневно в течение 5–7 дней. Можно использовать линимент циклоферона (по той же схеме).
При герпетическом проктите выраженный терапевтический эффект наблюдается при назначении больным раствора Полудана в виде микроклизм (400 мкг разводят в 10 мл воды, 10 микроклизм на курс лечения).
Наряду с лекарственным местным лечением пациентам с хроническими герпетическими заболеваниями ОМТ проводят традиционные местные манипуляции: бужирование уретры, массаж простаты с последующей тотальной инстилляцией раствора Полудана или линимента циклоферона. Для достижения более выраженного противовоспалительного, рассасывающего и анальгезирующего эффекта таким больным в курс лечения целесообразно включать низкочастотную лазеротерапию. При этом внутриполостное введение волоконного световода в уретру или в прямую кишку в область проекции ПЖ желательно комбинировать с лазерной рефлексотерапией.
Комплексное лечение мужчин, страдающих герпесом МПС, включающее общую противовирусную и иммуностимулирующую терапию в сочетании с местным лечением, приводит к регрессу клинических признаков хронического уретрита и простатита (уменьшению или разрешению болевого и дизурического синдромов), нормализации лабораторных показателей, стойкой положительной динамике течения РГГ в 85–90% случаев.
Заключение
Среди вирусных заболеваний герпетическая инфекция занимает одно из ведущих мест, что определяется повсеместным распространением ВПГ, 90%–ным инфицированием им человеческой популяции, пожизненной персистенцией вируса в организме, полиморфизмом клинических проявлений герпеса, торпидностью к существующим методам лечения.
В настоящее время болезнетворное влияние ВПГ на развитие хронических заболеваний мочеполовой сферы у женщин, течение беременности и родов, состояние здоровья плода и новорожденного не подвергается сомнению. Роль ВПГ в развитии патологических процессов в мужском организме явно недооценивается. Вместе с тем, по данным отечественных и зарубежных исследователей, у мужчин, страдающих хроническими воспалительными заболеваниями органов малого таза, удается выявить ВПГ в отделяемом мочеполовой системы в 50–60% случаев. Доказано, что ВПГ является агентом, нарушающим сперматогенез и обладающим способностью инфицировать сперматозоиды. Это имеет особое значение у мужчин репродуктивного возраста и открывает новые аспекты в трактовке и решении проблемы бесплодных браков.
Литература:
1. Баринский И.Ф., Шубладзе А.К., Каспаров А.А., Гребенюк В.Н. Герпес. Этиология, диагностика, лечение // М.– 1986.– 272 С.
2. Борисенко К.К. // Генитальный герпес. В кн. Неизвестная эпидемия: генитальный герпес. Фармаграфикс. – 1997. – с. 75–83.
3. Брагина Е.Е. // Закономерности нарушений сперматогенеза человека при некоторых генетических и инфекционных заболеваниях. – Автореф. дисс. … д.б.н. – М. – 2001. – 54 С.
4. Генитальная инфекция, вызванная вирусом простого герпеса (обзорная информация).// Ж. ЗППП. – 1994. – є 3. – с. 5–8.
5. Семенова Т.Б. Простой герпес. Клиника, диагностика, лечение, профилактика. // Автореф. дисс. … д.м.н. – 2000. – М. – 48 С.
Тилорон –
Амиксин (торговое название)
(ЛЭНС–Фарм)
Атипичная и абортивная формы
Различают следующие виды атипичной формы заболевания:
- отечная – когда имеется выраженный отек пораженной поверхности кожи/слизистых;
- геморрагическая – везикулы заполнены кровью;
- эрозивно-язвенная – очень быстро формируются язвы на месте герпетических высыпаний;
- некротическая – формирование язв и некротических участков на месте везикул;
- рупиоидная – образуются длительно существующие слоящиеся коричневые корочки, которые выступает над кожей;
- субклиническая – на пораженном участке слизистой или кожи формируются небольшие неглубокие трещинки, которые существуют недолго и сопровождаются дискомфортом (зуд, болезненность), характерных везикулезных высыпаний нет. Возможно и полное отсутствие клиники.
Симптомы атипичной формы генитального герпеса регистрируются у 60 – 65% пациентов.
Отличие абортивной формы полового герпеса от других состоит в быстром разрешении процесса (не более 1 – 3 дней), то есть течение рецидива очень короткое – абортивное. Выделяют следующие виды абортивного течения заболевания:
- эритематозная – имеется только покрасневший зудящий очаг кожи/слизистых;
- папулезная – покрасневший и зудящий участок с незначительным возвышением кожи/слизистой, но пузырьки отсутствуют;
- пруриго-невротическая – везикул нет, но имеется боль по ходу нервных окончаний.
Диагностика
Главным методом диагностики герпеса у мужчин является тщательный наружный осмотр. При появлении высыпаний ошибки при таком способе диагностики почти наверняка не будет.
Проводить осмотр с целью диагностики генитального герпеса может врач-дерматолог, андролог, венеролог или даже терапевт. При осмотре врач исследует на предмет наличия воспаления или пузырьков половой член, его головку, мошонку. В некоторых случаях специальной щёточкой производится забор слизи из мочеиспускательного канала. Сама эта процедура безболезненна, но при мочеиспускании в течение нескольких часов после неё может ощущаться резь в мочевыводящем канале.
В случаях, когда высыпания распространяются на анус, может потребоваться визуальное обследования анального отверстия и взятие пробы из прямой кишки. Иногда врач использует ректоскоп для осмотра стенок прямой кишки на предмет наличия герпетических трещин и везикул.
В идеальном случае диагностировать заболевание необходимо ещё до появления визуальных симптомов, на этапе появления зуда, тянущих болей и высокой температуры. Для этого осмотра будет недостаточно, и прибегают к более точным способам диагностирования герпеса:
- иммуноферментный анализ (ИФА), относящийся к серологическим методам и позволяющий определить наличие в организме антител к вирусу herpes simplex по титру Ig класса М и G. Однозначно о присутствии вируса в организме свидетельствует четырёхкратное повышение в парных сыворотках титра специфических IgG на протяжении 10 дней, или выявление IgM;
- Полимеразная цепная реакция (ПЦР), с помощью которой во взятых пробах слизи, крови или жидкости организма обнаруживают ДНК вируса;
- Культуральный метод, позволяющий идентифицировать вирус путём размножения его на специально подготовленной культуральной среде.
Для большинства из этих тестов необходима сдача анализа крови.
Первичные симптомы герпеса могут походить на симптомы многих других болезней, что нередко затрудняет борьбу с ним и приводит к потере драгоценного времени, за которое болезнь уже можно было бы начать лечить.
Так, нередко герпес путают с:
- простудными заболеваниями при первичном повышении температуры и ухудшении самочувствия;
- пищевыми отравлениями при расстройствах желудка;
- геморроем и трещиной прямой кишки — при поражении ануса или высыпаниях на стенках прямой кишки;
- импетиго, вызываемым бактериями и проявляющееся похожими на герпетические высыпаниями;
- аллергическими раздражениями.
Особо сложны в диагностике атипичные формы генитального герпеса, при которых наборы симптомов могут быть непредсказуемыми и способными ввести в заблуждение даже опытных медиков.
Общие проявления полового герпеса
Как у мужчин, так и у женщин заболевание может проявляться в виде:
- герпетического цистита – частые позывы помочиться, кровь в моче;
- герпетического уретрита – в начале мочеиспускания резь и сильная боль, имеется кровь в моче;
- герпеса ануса и прямой кишки – образование трещин в заднем проходе, которые рецидивируют при ослаблении иммунитета, кровянистые выделения при дефекации, боль и интенсивный зуд в районе сфинктера (раздражение геморроидальных узлов), повышенное газообразование.
Проявления полового герпеса у мужчин
Генитальный герпес у мужчин начинается остро, первичная симптоматика напоминает простудное заболевание: «разламывается» голова, ноет поясница, отмечается подъем температуры, слабость и недомогание. Через некоторое время присоединяются зуд, покалывание или жжение в паху, онемение области таза после сна или долгого сиденья.
Насторожить мужчину могут увеличенные и болезненные паховые лимфоузлы, но и данный симптом отмечается невсегда. Только обнаружив эритему и припухлость на слизистой члена, мошонке или промежности, сильный пол спешит к врачу. Буквально через несколько часов, реже дней продромального периода в районе покраснения и отечности вздуваются прозрачные пузырьки, локализующиеся на крайней плоти и головке члена, на мошонке или внутренних поверхностях бедер, покрывают лобок, а в случае анального полового акта на ягодицах и вокруг ануса. Через неделю везикулы вскрываются, превращаясь в язвочки, покрытые желтым налетом. Затем язвы «обзаводятся» корочками и отшелушиваются.
Рецидивирующий герпес у мужчин протекает с меньшей частотой, чем у слабого пола, так как организм мужчин реже претерпевает гормональные изменения (беременность, менструации). Но любое серьезное заболевание, а также стресс (мужчины тяжелее переносят психологические нагрузки в силу стереотипа «не показывать слабость») вызывает рецидив заболевания. И хотя обострения у них случаются реже, но протекают тяжелее.
К последствиям полового герпеса у представителей сильного пола относятся: герпетический простатит, уретрит и реже герпетический проктит.
Профилактика герпеса
Профилактика герпеса у мужчины помогает свести к минимуму вероятность заражения этим заболеванием. Надёжным способом избежать возникновения генитального герпеса у мужчин является воздержание от беспорядочных половых связей.
Использование контрацептивов нельзя считать профилактической панацеей, так как риск заражения даже при его использовании в случае регулярных половых связей с малознакомыми партнёрами всё же остаётся.
Причина кроется в путях проникновения вируса, которому иногда удаётся просочиться в организм и без контакта слизистых половых органов. Согласно статистике, презерватив в сочетании с Мирастимином дают лишь 90% защиты от вируса герпеса.
Также стоит помнить, что даже внешне здоровый партнёр может быть переносчиком герпетического вируса. А при наличии видимых проявлений полового герпеса, то есть высыпаний на коже половых органов, от контакта необходимо отказаться однозначно.
Хорошей мерой профилактики, в том числе рецидивов, считается укрепление иммунитета. Следует регулярно принимать комплекс витаминов, составить меню сбалансированного питания, заниматься физическими упражнениями, вести активный образ жизни в целом.
Не стоит пренебрегать посещениями кабинета уролога в профилактических целях, поскольку генитальный герпес, а также некоторые другие венерические заболевания могут протекать бессимптомно.
Не лишним будет и самостоятельный осмотр кожи половых органов на предмет появляющихся высыпаний.
Проявления полового герпеса у женщин
Симптоматика первичного эпизода генитального герпеса у женщин в целом не отличается от проявлений у мужчин. Заболевание так же, как и у сильного пола начинается с продромы (разбитость, повышение температуры, снижение аппетита и тошнота, артралгии и миалгии, боли в поясничной области и внизу живота, онемение кожи в области таза).
Период высыпаний наступает на 2 – 3 сутки после продромального и характеризуется появлением пузырьков с мутной жидкостью на вульве (клиторальная область, малые и большие половые губы, на спайках), в уретре, влагалище и на шейке матки. Возможно образование везикул в анальной области, на внутренних бедренных поверхностях и промежности. В случае поражения уретры возникают покалывание и зуд при мочеиспускании, а в тяжелых случаях герпетическая инфекция переходит на матку и придатки.
Не всегда, но отмечается и болезненные и увеличенные лимфоузлы в паху. В большинстве случаев половой герпес у представительниц прекрасного пола протекает в атипичной форме (около 65%). Кроме того, женщины в период рецидива заболевания отмечают увеличение влагалищных выделений, которые становятся особенно интенсивными к концу второй фазы менструального цикла.
Что характерно, женщины психологически гораздо тяжелее переносят рецидивы болезни, что ведет к развитию депрессии, фобиям (страх сексуальных контактов, страх общения), суицидальных мыслей, неврозов.
К осложнениям заболевания относятся:
- вульвит;
- вульводиния (зуд и жжение, мокнутие наружных половых органов есть, а лабораторные признаки воспаления отсутствуют);
- уретрит;
- аднексит и сальпингит;
- хроническое воспаление матки;
- синдром тазовых болей;
- эмоционально-психические расстройства;
- проблемы в сексуальной жизни;
- снижение работоспособности, психастения (раздражительность и обидчивость, «близкие слезы»).
Поражение половых органов
При локализации герпетических высыпаний в области наружных половых органов у мужчин они достаточно часто возникают на внутреннем листке крайней плоти, в заголовочной борозде, несколько реже на головке полового члена. Пузырьки здесь обычно существуют крайне непродолжительное время, быстро вскрываясь с образованием болезненных эрозий, которые в силу постоянной мацерации и трения длительно не заживают. Следует отметить, что регресс эрозий в этой области происходит, как правило, без образования корочек. Эрозии своими очертаниями точно повторяют очертания везикул, на местах которых они образуются. В связи с тем, что герпетические пузырьки располагаются группой, они могут образовывать более крупные пузыри с фестончатыми очертаниями. Среди некоторых особенностей течения генитального герпеса у мужчин, следует отметить два основных момента которые, прямо или косвенно, влияют на частоту и тяжесть клинических проявлений инфекции.
Первое – несерьезное отношение к заболеванию и нежелание лечиться. Очень часто мужчины не придают значения наличию у них простого герпеса, особенно если рецидивы возникают редко. Такое отношение со временем приводит к нарастанию тяжести заболевания, так как происходит постепенное угнетение иммунной системы. Более того возрастает риск развития осложнений. Нельзя забывать, что вирус простого герпеса системная инфекция и каждое ее обострение является опасным для организма в целом.
Второе – это злоупотребление алкоголем. Данная проблема является актуальной из-за снижения иммунной защиты. Алкоголь крайне негативно влияет на иммунитет и, следовательно, служит причиной более частых рецидивов заболевания. Как следствие у пациентов, злоупотребляющих алкоголем, более часто наблюдаются и осложнения простого генитального герпеса.
Половой герпес при беременности
Если у женщины до беременности имелись случаи полового герпеса, то риск передачи инфекции плоду и новорожденному минимален, но только при отсутствии рецидивов в период гестации (см. герпес при беременности). Огромную опасность половой герпес представляет в период вынашивания плода при первичном эпизоде заболевания либо реактивации вируса на первых 12 неделях и в течение месяца до предполагаемого срока родов. Обострение или первичное заражение герпетической инфекции приводит к тяжелым последствиям у беременных:
- самопроизвольное прерывание беременности;
- несостоявшийся выкидыш (замершая беременность);
- преждевременные роды;
- формирование пороков развития у плода;
- инфицирование новорожденного при прохождении через «заразные» родовые пути.
Кроме того, генитальный герпес может стать причиной привычного невынашивания в будущем, и даже бесплодия.
Лечение
Первая фаза лечения
При генитальном герпесе основным направлением лечения является противовирусная терапия. Назначение противовирусных препаратов подавляет репликацию вируса (размножение), что быстро купирует клинические проявления болезни. Противовирусные препараты применяются как системно (внутрь и парентерально), так и местно (в виде мазей, кремов и свечей). Целесообразно воздействовать не герпетическую инфекцию комлексно, одновременным назначением системных и местных препаратов.
На сегодняшний день зарекомендовали себя такие лекарственные средства, как ацикловир, панавир, фамцикловир и прочие. Этиотропная терапия (противовирусная) подразумевает 1 фазу лечения рецидивирующего герпеса. Противовирусные лекарства назначаются по схеме 2 – 5 раз в сутки и продолжительностью на 7 – 10 дней либо до полного исчезновения клинических явлений.
Одновременно с перечисленными препаратами назначается и симптоматическая терапия, направленная на стихание болей и зуда, а также успокоительные средства. Кроме того, в первую фазу лечения показан прием аскорбиновой кислоты и внутримышечно вводится специфический противогерпетический иммуноглобулин, что активирует иммунитет больного.
Вторая фаза лечения
Проводится в стадию стихания рецидива (уменьшение зуда, формирование струпов на язвах и их отшелушивание). Показано введение витаминов В1 и В6, аутогемотерапия, прием антигистаминных средств (тазепам, супрастин) и неспецифических (настойка элеутерококка, дибазол) и специфических (лавомакс) иммуномодуляторов.
Третья фаза лечения
Проводится в период ремиссию и направлена на предупреждение рецидивов заболевания: больной вакцинируется герпетической вакциной (длительность ремиссии не менее 2 месяцев), но вакцинация проводится обязательно после прохождения общеукрепляющей и противовирусной терапии.
После терапии
При проведении лечения полового герпеса, следует избегать стрессов, переохлаждений и длительного пребывания на солнце, проводить коррекцию психоэмоционального состояния, питание должно быть полноценным и богатым витаминами, при необходимости назначается постельный режим.
Профилактика обострений
И, конечно, все пациенты с рецидивирующим генитальным герпесом в стадию обострения заболевания должны исключить половые контакты, соблюдать правила личной гигиены (обмывать пораженные участки кожи теплой водой с мылом) во избежание присоединения вторичной инфекции. Также запрещается посещать бани, сауны и бассейны, и рекомендуется носить свободное нижнее белье из хлопка (препятствует трению пораженных участков, позволяет «дышать» коже и уменьшает болевые ощущения).
Автор:
Созинова Анна Владимировна врач акушер-гинеколог