Из этой статьи вы узнаете:
- что такое грибковый пеленочный дерматит;
- кандидозный пеленочный дерматит — фото;
- почему редко диагностируют кандидозный дерматит у детей;
- причины возникновения пеленочного дерматита;
- пеленочный дерматит — лечение (мази и кремы);
- особенности кандидозного пеленочного дерматита;
- грибковый пеленочный дерматит — лечение;
- профилактика пеленочного дерматита;
- играет ли роль качество подгузника
Кандидозный дерматит — это заболевание, которое поражает кожу, придатки кожи, внутренние органы. Вызываются симптомы кандидозного дерматита грибами, которые принадлежат к роду candida и являются условно-патогенными.
С проблемой кандидозного пеленочного дерматита (фото) я столкнулась, будучи врачом и опытной мамой двоих детей! Поскольку с первым ребенком никаких проблем под подгузником за полтора года не было, я искренне начала предполагать, что мамочки, у детей которых регулярно появляется сыпь под подгузником, сами в этом виноваты. Отчасти все же я оказалась права. Почему отчасти – сейчас разберемся.
Так вот у моего второго ребенка в один момент возникла потница под подгузником. Но с каждым днем количество элементов сыпи увеличивалось, они сливались и превратились в большое яркое красное пятно, горячее на ощупь, с мелким, еле заметным шелушением на границе со здоровой кожей. И тут я узнала, сколько различных кремов, мазей, присыпок есть на фармацевтическом рынке.
Я следовала всем предписанным рекомендациям:
- воздушные ванны — без подгузника ребенок находился больше, чем с ним;
- ежедневное купание в отварах трав (ромашки);
- подмывание после каждого мочеиспускания и дефекации;
- частая смена подгузников;
- использование различных мазей, кремов, даже узнала, что такое присыпка.
Эффекта не было от Бепантен крема, от Судокрема, от Драполена. После каждого купания мне казалось, что сыпь становится меньше, но, похоже, что это мне хотелось в это верить. Сыпь мигрировала.
Каждое новое средство я открывала с надеждой, что именно в этом тюбике наше исцеление. Но отчаяние мое только росло.
Все источники, учебники гласят, что пеленочный дерматит проходит самостоятельно за несколько дней. Я осознавала, что мои несколько дней уже составляют больше двух недель и все ждала, что скоро они закончатся. Все знакомые педиатры рекомендовали воздушные ванны, купание и перепробованные мази. Будучи на практике, я видела таких же бедных деток в стационаре, без подгузников, обмазанных фукорцином и без особого улучшения состояния.
И когда уже я нашла информацию о кандидозном пеленочном дерматите и дала ребенку противогрибковые препараты (флуконазол и мазь клотримазол), сыпь благополучно исчезла.
Получается, что большинство педиатров тоже не заподозривают кандидозный пеленочный дерматит? Почему?
Потому что за мои 8 лет учебы в медицинском университете об этом не упомянул ни один преподаватель. Потому что бытует мнение, то кандидоз кожи может иметь место только при иммунодефицитных состояниях (чаще всего ВИЧ) – но это не так.
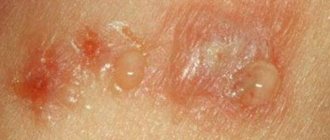
Как выглядит дерматит кожи
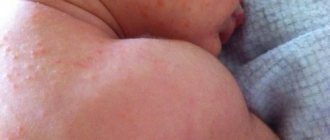
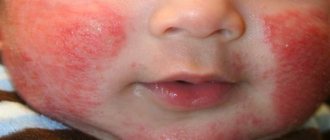
Обычно заболевание возникает в местах соприкосновения памперса или пеленки с кожей. Если сыпь заметна на щеках, ушках, то болезнь прогрессирует, и уже возникли патологии. В этом случае врач должен провести узкую диагностику.
Общие симптомы кандидозного дерматита выражены следующим образом:
- сильное воспаление кожных покровов наблюдается в области ягодиц, ануса, половых органов;
- пораженные участки кожи могут быть сухими или влажными (в тяжелых случаях);
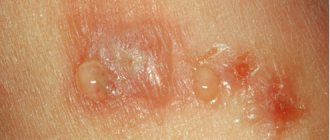
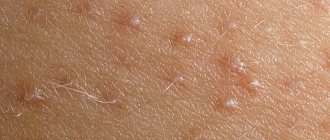
- верхний эпидермис покрыт мелкими прыщиками, иногда появляются ранки и язвочки;
- воспаленная кожа – ярко красного цвета, может шелушиться;
- во время прикосновения к пораженным участкам пациент чувствует боль, маленькие дети начинают капризничать и плакать;
- если опрелость возникла в области промежности, то ребенок плачет во время и после мочеиспускания.
Если нет никакого лечения, то на коже образуются волдыри и потертости. Может появляться и налет творожистой консистенции.
Особенности заболевания у новорожденных
Согласно статистике кандидозный пеленочный дерматит развивается у малышей во второй половине первого года жизни (6 – 8 месяцев). Но иногда им заболевают сразу после рождения. Ребенок может заразиться даже в утробе матери, если женщина больна кандидозом. Болезнь также передается через предметы обихода и домашних животных.
В медицине выделяют три степени пеленочного дерматита. На начальной стадии видны небольшие воспаления на коже, похожие на потертости. При должном и своевременном уходе они быстро исчезают.
Вторая стадия – краевой дерматит. Возникает из-за трения кожи малыша о края подгузника. На коже видна сыпь, она постоянно зудит. Малыш становится капризным и часто плачет. На третьей степени поражается перианальная область. Воспаление наблюдается в районе ануса, половых органов и .
Это вызывает дополнительный дискомфорт во время дефекации.
Симптомы патологии
Кандидозный пеленочный дерматит возникает в местах соприкосновения детской кожи со следами кала и мочи на вещах.
- Пеленочный дерматит кандидозный
Сыпь причиняет боль младенцу. Он становится нервным и тревожным, делает попытки снять подгузник самостоятельно. Его ручки все время трогают область паха.
- Сыпь наблюдается больше четырех дней.
- Первые проявления кандидозного пеленочного дерматита наблюдаются в области ношения памперса в виде покраснения, которые могут сопровождаться пузырьками и шелушением кожи. При сложном протекании заболевания возникают язвочки, наблюдается отечность и загноение пораженных участков кожи.
- Появляется на половых органах, в области попки и складок на ножках. Возникновение розовых папул маленького размера говорит о кандидозном пеленочном дерматите.
- Кандидозный пеленочный дерматит может возникнуть, когда в детский рацион вводят прикорм. Если ребенок на искусственном вскармливании — на покраснение заднего прохода оказывают влияние детские испражнения. Дети на грудном вскармливании не часто страдают от этой болезни.
- Цвет сыпи – яркого красного цвета, которая проявляется в виде боли и вызывает беспокойство малыша.
Для установления точного диагноза необходимо сдать клинические и лабораторные анализы. При покраснении складок кожи необходимо продиагностировать ребенка на наличие кандидоза дифференциального и первичного пеленочного ирритативного дерматита.
Симптомы
Кандидозный дерматит достаточно узнаваем по своим симптомам:
- Поражённые участки кожного покрова изменяют цвет – кожа приобретает оттенки розового, от светлого тона до ярко-малинового. Как правило, это происходит в районе ягодиц и на складках, например, обратной стороне локтя, колена или подмышечной области.
- Зоны поражения могут быть как иссушенными, так и влажными (в запущенных случаях).
- На поражённых участках возникают маленькие прыщики или небольшие ранки.
- Появляются интенсивные жжение и зуд, усиливающиеся при расчёсывании.
У детей сопутствующая симптоматика пелёночного дерматита зависит напрямую от стадии:
- Начальная.
На теле заметны небольшие воспаления, которые напоминают потёртости. Если своевременно обеспечить грамотный уход, от них можно быстро избавиться. - Краевой дерматит.
Образуется вследствие трения кожи ребёнка о края подгузника. Образуется зудящая сыпь, которую грудничок стремится чесать. В целом ребёнок становится капризным, плачет чаще. - Перианальный дерматит.
Переход воспалительного процесса на район ануса, половых органов, паховых складок. Во время похода в туалет дети нередко кричат и плачут.
Проявление даже одного симптома является весомым основанием посетить дерматолога. И педиатра, если симптоматика обнаружена у ребёнка.
Как лечат болезнь у детей
После того как врач установил диагноз, утвердив, что это кандидоз кожи, начинается лечение. На начальной степени заболевание легко излечивается, даже в домашних условиях. Изначально на кожные покровы наносят детские присушивающие присыпки. После чего сыпь обрабатывают раствором бриллиантовой зелени (обычной зеленки).
Врач поможет подобрать подходящую мазь, исходя из возраста ребенка и его общего состояния. Наиболее востребованными противогрибковыми препаратами являются «», «Пимафуцин», «». Зачастую используются «», «Экодакс». Некоторые лекарственные мази можно использовать уже с первых дней жизни ребенка. Пораженные места обрабатывают по два раза в день. Симптомы болезни уменьшаются на третьи сутки лечения, а окончательное выздоровление наступает на седьмой день.
Кожу малышей обрабатывают успокаивающими кремами, чтобы исключить жжение и . Во время лечения рекомендуется не пользоваться подгузниками, подмывать малыша проточной водой после каждого мочеиспускания и дефекации. Желательно чаще устраивать ребенку воздушные ванны. Область паха и ануса несколько раз в день очищать детским мылом.
Кандидозный дерматит возникает не только у грудничков, но и детей старшего возраста, подростков. В этих случаях следует устранить основную причину возникновения болезни и пройти курс лечения противогрибковыми препаратами (). Еще назначаются медикаменты антигистаминной группы, витамины и сбалансированная диета.
Народные способы
Народная медицина должна сочетаться с классической терапией. Любые рецепты можно применять после консультации с врачом, особенно если речь идет о грудных детях.
- Антисептическим и противовоспалительным действием обладает ванна с добавлением аптечной ромашки. Купите в аптеке траву, она продается в пакетиках или в виде рассыпной сухой смеси. Заварите два пакетика в литре кипятка и настаивайте шестьдесят минут. Отвар следует добавить в ванну и искупаться в нем. Такое средство снимает раздражение и успокаивает кожные покровы.
- Хорошие результаты показывает ванна с овсом. Возьмите один стакан измельченного овса, залейте его литром кипятка. Варите на медленном огне в течение пятнадцати минут. Процедите средство и добавьте в ванну. Помогает при сильном зуде.
В качестве успокаивающих трав можно использовать высушенную , череду, мяту
Но предварительно обратите внимание, чтобы у ребенка или взрослого человека не было аллергии. Такое обстоятельство может только усугубить состояние больного
Лечение кандидозного дерматита народными средствами
Народные средства можно использовать только в качестве дополнения к основному рецепту. Перед использованием любого рецепта надо проконсультироваться с врачом, особенно в том случае, когда ребенку не больше года и к нему нужен особенный подход.
Выбирают средства антисептические, снимающие воспаления.
К таким относится аптечная ромашка. Ее добавляют в ванну. Ромашка продается в высушенном виде в любой аптеке. В кипятке надо настаивать ромашку в течение часа. Затем вылить в обычную ванну и помыть в ней ребенка или помыться самому взрослому. Ромашка снимает воспаление, покраснение.
Хорошо работает в снятии симптомов обычный овес. Надо его тщательно измельчить и залить литром кипятка. Данную смесь следует варить около пятнадцати минут на медленном огне, затем, как и ромашку, добавить в ванну. Овес отлично снимает зуд и жжение.
Кроме овса и ромашки широко используются высушенные травы: календула, череда, мята. Перед использованием любой травы надо узнать, есть ли у пациента аллергическая реакция на нее. Если она имеется, то лечиться растением строго запрещено, это может только ухудшить ситуацию.
Симптоматика и лечение кандидозного пеленочного дерматита
При плохом уходе на нежной коже новорожденного возникают различные виды дерматита из-за воздействия внешних факторов. Если вовремя не устранить раздражение, то на поврежденном участке размножаются патогенные микроорганизмы. Чаще всего это грибы рода Candida. В результате развивается заболевание — кандидозный пеленочный дерматит.
Описание
Грибковая разновидность дерматита встречается у 60% детей первого года жизни. Высыпаниями имеют вид красных пятен, граница которых четко выражена из-за отслаивающегося эпителия. При отсутствии лечения они склонны к распространению. Если гигиенические процедуры проводятся редко, то заметен белый творожистый налет на пораженных участках.
Заболевание чаще всего возникает из-за контакта с мокрыми пеленками или подгузниками, сопровождается зудом и жжением.
В легкой стадии лечится быстро, но в тяжелых случаях трудно поддается терапии из-за вовлечения большой площади кожного покрова. Осложнения носят серьезный характер и могут сильно навредить ребенку.
Виды
Грибковый пеленочный дерматит различают по месту локализации на следующие виды:
- краевой — появляется в местах соприкосновения краев подгузника с кожей;
- перианальный — элементы сыпи располагаются вокруг анального отверстия;
- интертриго — поражаются преимущественно глубокие складки паховой области.
Медикаменты
Лекарственная терапия заключается в использовании средств наружного применения из разных фармацевтических групп. К ним относятся:
- Противогрибковые — оказывают отрицательное влияние на возбудителей, относящихся к роду грибов. Используют Пимафуцин, Кетоконазол, Миконазол.
- Противоаллергические — при аллергической реакции на материалы подгузника или компоненты ухаживающих средств, которая спровоцировала начало дерматита (Фенистил, Элидел).
- Препараты, направленные на улучшение регенерации тканей. Обычно назначают Бепантен, Пантенол, Драполен.
- Дезинфицирующие растворы: бриллиантовый зеленый, перманганат калия (марганцовка).
- Мази, содержащие антибиотики. Применяют при наличии бактериальной инфекции (Банеоцин).
Назначение гормональных противовоспалительных препаратов для лечения кандидозного дерматита у ребенка не эффективно. В ряде случаев отмечено ухудшение состояния при их использовании.
Народные средства
Применяют травы в виде настоев и отваров, добавляемых в воду при купании. Рекомендуется протирать промежность ватным тампоном, смоченным в настое.
К использованию рекомендованы растения, обладающие лечебным действием (снимающие раздражения и подсушивающие кожу):
- череда;
- ромашка;
- чистотел;
- календула.
Для приготовления настоя 1 часть измельченного сырья заливают 10 частями кипящей воды. Настаивают в закрытой емкости 10—20 минут. После чего добавляют 1 стакан готового и отфильтрованного раствора в воду для купания ребенка. Можно использовать как один вид растения, так и все, взятые в равном количестве.
Профилактика
Пеленочный дерматит, осложненный кандидозом, легко предупредить, если соблюдать ряд несложных рекомендаций:
- проводить водные процедуры не реже 3—4 раз в неделю;
- ежедневно практиковать воздушные ванны продолжительностью до трех часов;
- смена подгузника после опорожнения кишечника и каждые 3—4 часа;
- использование памперса правильного размера в зависимости от веса;
- при обнаружении аллергической реакции на крем или средства личной гигиены, прекратить его использование;
- отказаться от применения средств с сильной отдушкой.
Правильный уход за грудным ребенком предотвратит появление серьезных проблем с нежной кожей. Нельзя пренебрегать правилами профилактики и отказываться лечить заболевание на первых стадиях.
Как диагностируется
Чтобы точно определиться с диагнозом, врач использует различные исследовательские методы:
- сбор анамнеза;
- лабораторные анализы крови и мочи (общие, биохимические);
- визуальный осмотр;
- прямой микробный микроскопический анализ пораженной ткани;
- лабораторный посев на наличие грибов Кандида;
- физикальное обследование;
- специфические бактериальные посевы;
- лабораторное изучение кожной пробы.
При выборе терапевтических методов врач учитывает различные обстоятельства
Особое внимание уделяется возрасту пациента, стадии заболевания, его локализации, специфике и сопутствующим симптомам. Общие методы борьбы с патологией включают:
- купирование размножения грибковой инфекции;
- устранение провоцирующего или сопутствующего заболевания;
- употребление витаминно-минеральных комплексов;
- укрепление местного и общего иммунитета;
- соблюдение специфической строгой диеты.
Кандидозный пеленочный дерматит возникает у малышей первого года жизни. При данном заболевании периодически образуются участки воспаления на коже при воздействии раздражающих внешних факторов: механических (пеленка), физических (температура и влажность), микробных. Пеленочный дерматит может развиться у ребенка при высокой влажности, температуре под пеленками,недостаточном поступлении воздуха, наличии каких-либо химических раздражителей и микробов. Провоцирующим фактором может быть и трение о кожу пеленки или подгузника. С возрастом кожа малыша начинает приобретать защитные свойства, и к 7-12 месяцам заболевание начинает постепенно проходить.
Кандидозный пеленочный дерматит
. как правило, начинается с появления ярко-красной сыпи и болезненности в паховых складках, затем в месте заражения и на более обширных участках кожи, включая поверхность живота, спины, конечностей образуются гнойнички.
На первом этапе заболевания кожу в местах поражения смазывают 1-2% раствором бриллиантового зеленого и наносят подсушивающие присыпки. Надо знать, что если не начать лечить ребенка в течение первых трех суток с начала заболевания или если традиционное лечение не дает положительных результатов, ребенок заразится или заражен бактерией Candidaalbicans.
Необходимо знать, что лечение строго индивидуально и назначать его должен только врач дерматолог. Самолечением заниматься не следует.
В основе лечения кандидозного пеленочного дерматита лежит использование наружных противогрибковых препаратов – мазей и кремов. К ним относятся противогрибковые средства, аллиламины, азолы и другие. Широко используются такие противогрибковые препараты как пимафуцин и нистатин. Эти средства можно использовать для лечения младенцев, но они не всегда эффективны, потому что уничтожают только грибы рода Candida. Мазевые антибиотики применяются несколько раз в день в течение 1-2 недель. Положительный результат они начинают давать уже на 2-5 день использования. Из азолов наиболее часто применяютотносятся травоген, низорал, амиклон, антифунгол, клотримазол, микозолон, ифенек, экодакс. Эти препараты дают хороший эффект против дерматофитов, дрожжеподобных и плесневых грибов, некоторых грамположительных (стафилококков, стрептококков) и грамотрицательных бактерий.Наносить азолы на кожу рекомендуется дважды в день. Их действие становится заметно уже через два-три дня, окончательно кожа очищается через неделю
Важно помнить, что у всех этих препаратов есть побочное действие в форме аллергических проявлений
Вместе с наружными противогрибковыми средствами применяют и лекарства внутрь, такие как флюконазол, кетоканазол.
Следует помнить, что болезнь легче предупредить, чем лечить. Поэтому при уходе за малышом нужно знать, что зона подгузника и пеленки является наиболее раздражаемой зоной, за которой тяжело ухаживать.
Большая часть проблем возникает из-за неправильного использования одноразовых подгузников, поэтому для профилактики кандидозного пеленочного дерматита кожи следует придерживаться основных правил.
Кандидозный дерматит – заболевание кожного покрова, вызываемое патогенным грибом рода Candida. Зачастую, болезнь встречается у малышей в области ношения пелёнок, в результате чего у заболевания есть второе название – пелёночный дерматит. Однако заболевание может быть обнаружено и у взрослого человека.
Предрасполагающие факторы
В норме кожа является неодолимым препятствием для любых микроорганизмов, в том числе и для всех видов грибов. Этому способствуют многие факторы: отсутствие сухости и чрезмерной влажности, целостность эпидермиса, нормальная кислотность на его поверхности, функциональная полноценность работы иммунной системы. Нарушение любого из этих условий может привести к снижению барьерной функции дермы, активации условно-патогенной флоры, проникновению и размножению грибов.
Существует достаточно много предрасполагающих факторов, повышающих вероятность развития грибкового дерматита. К ним относят:
- Повторно возникающие и плохо заживающие микроповреждения эпидермиса. Этому способствуют профессиональные вредности (механические травмы, воздействие контрастных температур, контакт с раздражающими веществами), чрезмерная сухость кожи на руках вследствие нерационального ухода, частого мытья и использования дезинфицирующих местных средств. У некоторых пациентов нарушения целостности эпидермиса обусловлены дерматитом другой этиологии (атопическим, аллергическим, контактным, себорейным).
- Повышенная влажность кожи. Такое состояние возможно при избыточной потливости (гипергидрозе) вследствие избыточного веса, эндокринных и неврологических нарушений, индивидуальных особенностей пациента. Кроме того, высокой влажности способствуют длительное ношение индивидуальных средств защиты кожи с низкой проницаемостью для воздуха, продолжительное пребывание в резиновой обуви, недостаточно тщательное осушение кожи до одевания после посещения бассейна, сауны, бани.
- Воздействие химических факторов. Например, грибковый дерматит у детей грудного возраста часто развивается при продолжительном контакте кожи младенца в перианальной области с испачканным мочой и калом пеленками. Доказано, что именно мацерация эпидермиса под действием продуктов распада мочевины и остатков пищеварительных ферментов способствует грибковому поражению промежности.
- Эндокринные заболевания. Наиболее значимой патологией является сахарный диабет, который сопровождается изменением кислотности кожи и усиленным размножением микроорганизмов.
- Снижение реактивности иммунной системы. Иммунодефицит может быть вызван ВИЧ, перенесенной тяжелой инфекцией, применением цитостатиков, проведенной лучевой терапией, некоторыми заболеваниями крови, патологией костного мозга. Возможны и функциональные расстройства на фоне стресса, невротических и аффективных нарушений, патологии пищеварительной системы.
- Нерациональная антибиотикотерапия, нарушающая баланс естественной микрофлоры и негативно влияющая на работу иммунной системы.
- Продолжительное применение глюкокортикостероидных препаратов топического и системного действия, что приводит к дисгормональным нарушениям и снижению активности местных защитных механизмов. Поэтому кандидозный дерматит у взрослых нередко возникает на фоне стероидной терапии системных заболеваний соединительной ткани и рассеянного склероза.
При наличии хотя бы одного из этих факторов грибки получают возможность преодолеть естественный кожный барьер и могут начать активно размножаться.
Причины дерматита
Кандидозный дерматит у детей появляется из-за недостаточно окрепшей микрофлоры, в результате чего наблюдается стремительный рост грибков.
В большинстве случае заболевание отмечается в жаркое время года, так как высокая температура воздуха способствует размножению грибка.
У младенцев болезни развивается из-за трения подгузников или пеленок о нежную кожу. Нередко болезнь начинается на фоне повышенной влажности воздуха.
Дерматит и молочница
Распространенное заболевание кожи, которое возникает у людей любого возраста и пола — кандидозный дерматит. Безобидная, на первый взгляд, аллергическая сыпь приносит немало болезненных ощущений и приводит к серьезным последствиям. Тем не менее, своевременное и качественное лечение поможет полностью избавиться от этой неприятной болезни и вернуть коже здоровье и красоту.
Кандидозный дерматит. Что это?
Это дерматологическое заболевание вызывают грибки рода Кандида, которые попадают в мелкие трещины или раны на коже, вызывая инфекционное воспаление. Чаще всего, кандидозный дерматит встречается у маленьких детей и реже — у взрослых. К развитию болезни более склонны пожилые люди, что связано со снижением защитных сил организма и функций регенерации кожи.
Дрожжевые грибы Кандида относятся к условно патогенным бактериям. В норме они могут находиться на слизистых или поверхности кожи в небольшом количестве, являясь частью здоровой микрофлоры человека. Заболевание развивается только в тех случаях, когда паразиты начинают активно размножаться.
Причины развития
Ослабленный организм с пониженным иммунитетом более восприимчив к появлению кандидозного дерматита. Заболевание чаще возникает в случаях, если на кожных покровах присутствует большое количество микротравм и трещин, в которые попадает инфекция. Также причинами развития дерматита является слишком чувствительная и нежная кожа, склонная к аллергии и раздражению, недостаточная личная гигиена, авитаминоз, прием антибиотиков. Высокий риск развития кандидозного дерматита наблюдается при молочнице и у людей с избыточным весом, кожа которых чаще подвержена опрелостям и трению.
Проявление
Внешние признаки заболевания во многом напоминают пеленочный дерматит у детей. Вначале появляется зуд, а через некоторое время — мелкая красная сыпь. Воспаление носит локальный характер, но со временем может распространиться по телу. Помимо постоянного зуда, дерматит вызывает жжение, болезненность и общий дискомфорт. Возможно появление отечности. При несвоевременном лечении на месте сыпи появляются гнойники, а заболевание распространяется по телу, поражая все большие участки тела.
Лечение кандидозного дерматита
Схему лечения назначает дерматолог, исходя из результатов обследования, локализации дерматита, общего состояния и возраста больного. Полиеновые антибиотики («Пимафуцин», «Микогептин», «Флуконазол», «Леворин») эффективно борются с болезнетворными грибками и некоторыми видами бактерий. Внешние проявления и неприятные симптомы помогут устранить лечебные мази класса азолов («Миконазол», «Бифоназол»). Курс лечения обычно длится две недели, а заметные улучшения наблюдаются уже в первые несколько дней.
Поскольку заболевание носит инфекционный характер, терапия должна быть комплексной и включать антибактериальные препараты, витамины и лекарства местного действия.
Немаловажную роль в процессе лечения имеет специальная диета, исключающая потребление продуктов-аллергенов. К примеру, цитрусовых, шоколада, острых и маринованных продуктов. Рекомендуется как можно меньше контактировать с пораженными участками, избегать трения одеждой и появления опрелостей. Эффективным дополнением к лекарственной терапии может стать и народная медицина. С проявлениями кандидозного дерматита хорошо справляются ванночки из травяных отваров (ромашка, чистотел), компрессы из слабого раствора марганцовки.
Причины возникновения
В норме грибки рода Candida в незначительном количестве присутствуют в микрофлоре кожи.
Но при благоприятных условиях они проникают в эпидермис и вызывают развитие симптомов пеленочного дерматита.
Причинами, способствующими возникновению болезни, становятся:
- контакт кожи с влажной тканью (памперсы, пеленки);
- длительный курс лечения антибиотиками;
- раздражающее воздействие испражнений при редкой смене подгузников:
- искусственное вскармливание;
- несоблюдение гигиены;
- высокая температура тела и окружающей среды (летом отмечается больше случаев дерматита);
- повышенное потоотделение;
- одежда не по погоде (слишком теплые вещи вызывают опрелости).
Так как данный вид дерматита встречается в основном у детей младшего возраста, педиатры называют главной причиной его развития плохой уход за малышом.
Кандидозный пеленочный дерматит у ребенка
Так устроена детская нежная кожа, что практически любой раздражитель оставляет на ней неприятные последствия. Кандидозный дерматит относится к классу пеленочных. Образуется в результате воздействия патогенной микрофлоры грибка на пораженную кожу.
Чаще всего кандидозный дерматит у грудничка появляется по следующим причинам:
- постоянное трение кожи о влажную пеленку/подгузник;
- повышенная влажная среда;
- контакт с химическими веществами, вызывающими воспаление кожи;
- повышенная температура окружающей среды;
- испарение мочи/кала.
Симптомы детского кандидозного дерматита
Как правило, дерматит грибковой этиологии развивается на 6-8 месяце жизни младенца. Но нередки случаи, когда заболевание появляется с первых дней жизни. По этой причине малыш становится беспокойным, плачет, нервничает, поскольку воспаленная область болит и чешется.
Основная зона поражения – область паха, поскольку именно это место ограничено в доступе воздуха. Высыпания имеют ярко-красный цвет. Если вовремя не приступить к лечению, на раздраженном месте образуются гнойные пузырьки, интенсивная отечность тканей.
Специалисты выделяют несколько стадий развития кандидозного дерматита у детей:
- Начальная стадия – характеризуется незначительными потертостями на коже, которые при правильном и своевременном лечении легко устраняются.
- Краевой дерматит – сыпь образуется в результате постоянного натирания кожи о подгузник/пеленку.
- Перианальный дерматит – характеризуется высыпаниями в зоне ануса. Чаще всего возникает на фоне искусственного кормления.
У детей более старшего возраста кандидозный дерматит характеризуется появлением покрасневших воспаленных очагов. В отличие от здоровой кожи, пораженные очаги имеют отслаивающийся слой эпидермиса. К пораженной дерматитом коже может присоединиться вторичная инфекция, при которой на коже появляются гнойнички.
Лечение и профилактика у детей
При каждой смене подгузника кожа ребенка должна находится в чистом и сухом виде.
Если дерматит грибкового происхождения имеет совсем небольшое раздражение и сыпь, то его можно вылечить в домашних условиях, естественно, после консультации врача. Первоначально на кожу наносят различные подсушивающие присыпки, а пораженные места обрабатывают 1-2% раствором бриллиантового зеленого.
При посещении врача будет установлен точный диагноз и подобрана противогрибковая мазь. На сегодняшний день фарминдустрия предлагает огромный выбор средств противогрибкового действия. Чаще всего назначают:
- Пимафуцин;
- Амиклон;
- Травоген;
- Нистатин;
- Экодакс и др.
Нистатин, Пимафуцин можно использовать с первых дней жизни младенца. Представленные средства необходимо наносить на пораженную область 2 раза в день. Уже на 3 день лечения заметен положительный результат. Окончательное очищение кожи происходит на 7 день лечения.
Поскольку кандидозный (пеленочный) дерматит вызывает существенный дискомфорт малышу в виде жжения, зуда и раздражения, помимо противогрибковых средств уместно обрабатывать кожу успокаивающими кремами, созданными специально для детей.
Важным моментом в лечении является возможность ограничить ребенка от постоянного ношения подгузников и натирания пеленок. Чаще устраивайте малышу воздушные ванны, особенно в период выздоровления. Промывайте паховую зону несколько раз в день детским мылом, а затем оставляйте ребенка просто на пеленке.
Грамотный уход за кожей малыша и правильно подобранное лечение без труда избавят от кандидозного дерматита. Чтобы такая неприятная пакость не вернулась снова, рекомендуется принимать определенные меры профилактики:
- мыть кожу малыша при каждой смене подгузника/пеленки;
- при мытье использовать детское мыло 1 раз в сутки;
- при помощи мыла следует удалять остатки кала во избежание негативного влияния на детскую кожу;
- использовать полотенца из мягких натуральных тканей;
- после мытья оставлять пораженные места открытыми на некоторое время;
- ребенка следует одевать по погоде;
- надевать подгузник следует только на сухую чистую кожу.
Почему возникает пеленочный дерматит?
Пеленочный дерматит возникает на уже спровоцированной, раздраженной коже под подгузником.
А воспаление, то бишь пеленочный дерматит, возникает на фоне:
- потницы – перегрели ребенка;
- воздействия мочи и каловых масс — которые именно при смешивании образуют агрессивные, раздражающие вещества. По отдельности моча и фекалии не настолько раздражающе действуют на кожу;
- трение подгузника о кожу;
- присоединение возбудителей инфекции – либо бактерий, либо грибков.
Профилактика кандидозного дерматита
Маленькие дети гораздо тяжелее переносят кандидозный дерматит. Взрослые могут самостоятельно позаботиться о том, что их беспокоит, но вот за ребенком нужен большой уход. Чтобы ребенок не заболел кандидозным дерматитом, надо соблюдать меры профилактики:
- Минимум шесть раз в день менять подгузник. Перед сменой надо хорошо протереть кожу ребенка, чтобы на ней не было ничего лишнего. Из подгузников надо выбирать те, которые не вызывают аллергию. Ребенка надо чаще подмывать.
- Ребенок не должен постоянно быть в подгузнике. Если погода теплая, или жарко дома, не надо надевать много одежды на ребенка. Можно одеть его в легкий костюм, если на улице немного прохладно, укутать ребенка в плед. При возможности не надевайте подгузник.
- Пеленки не должны быть мокрыми. Они должно быть полностью высушенными.
- Надо лучше следить за ребенком, имеются ли в памперсе испражнения.
- При купании у грудных детей кандидозный дерматит лечится марганцовкой, для чего в ванну добавляют около стакана средства. После принятия ванны ребенка надо сполоснуть чистой теплой водой.
- Пораженные места у ребенка должны быть сухими и чистыми. Если оставлять ребенка на пару часов в день без подгузника, это станет отличной мерой профилактики.
- При появлении покраснений на коже ребенка попробуйте сменить фирму памперсов – возможно, дело в этом.
Мерой профилактики для взрослого является тщательное соблюдение личной гигиены. Помимо этого, нельзя долго принимать антибиотики. Их должен назначать и определять схему лечения только лечащий врач. Если лечить болезнь самостоятельно, можно только навредить организму, поэтому при появлении симптомов кандидозного дерматита надо обращаться к врачу.
Профилактика
Профилактика грибкового дерматита заключается в проведении следующих мероприятий:
- соблюдение личной гигиены,
- отказ от самостоятельного лечения системными препаратами, особенно глюкокортикостероидами и антибиотиками,
- правильное питание,
- повышение защитных функций организма,
- избегание стрессовых ситуаций.
Организм ребёнка не вырабатывает иммунитета к кожным заболеваниям, поэтому необходимо тоже придерживаться некоторых профилактических мер:
- содержать в чистоте кожу ребёнка,
- для подмывания применять только детское мыло,
- после купания не тереть нежную кожу малыша, а только аккуратно промокнуть полотенцем,
- проводить регулярно воздушные ванны.
Ещё одной важной мерой профилактики микоза является соблюдение гигиены в саунах, бассейнах, спортзалах и душевых. В местах общественного пользования не ходить босиком, не пользоваться чужими предметами личного пользования и не садиться на некрытые скамейки.
Борьба с грибковым дерматитом – это длинный и трудный путь. Только строгое соблюдение назначений врача и серьёзное отношение к лечению поможет навсегда забыть об этой болезни.
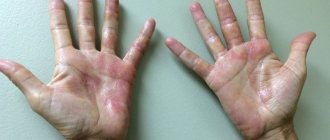
Кандидозный дерматит у взрослых
Не только малышей может подстерегать данная патология. Как правило, этому заболеванию подвержены лежачие люди. Поскольку у пожилых людей снижена защитная функция, а также функция регенерации, любое повреждение кожи имеет риск заразиться грибковой инфекцией.
Заболевание характеризуется локальными воспалениями на кожном покрове. Воспаленная область имеет четко очерченные границы с отслаивающимся слоем эпидермиса. Очаг поражения представляет собой ярко-красную сыпь. При отсутствии адекватного лечения на месте сыпи появляются гнойники, распространяющиеся по коже живота, спины и т.д.
Лечение кандидозного дерматита у взрослых
Медикаментозная терапия подбирается индивидуально в зависимости от характера опрелостей, формы и распространения сыпи. Также учитывается возраст больного. Комплексная общепринятая терапия заключается в следующем:
- прием гипосенсибилизирующих препаратов;
- витаминотерапия;
- строгая диета;
- противогрибковые средства наружного применения.
Для лечения дерматита грибковой этиологии пациенту показан прием антибиотиков, таких как Нистатин, Леворин и др. Помимо этого назначаются лекарственные средства класса азолов в таблетках, мазях, жидкостях (Кетоконазол, Итраконазол и др.). Кремообразные противогрибковые средства наносятся на пораженную область 2-3 раза в сутки. Рекомендуемый курс лечения составляет 2 недели.
Через неделю использования противогрибкового кожа практически очищается от дерматита
Следует принять во внимание, что препараты данной группы могут вызвать аллергическую реакцию
В дополнении к медикаментозному лечению можно использовать домашние отвары, ванны, приготовленные из натуральных компонентов.
- Лечебная ванна на основе овса – для его приготовления необходимо взять стакан мелкоизмельченного овса, залить 1 л воды, поставить на огонь и кипятить в течение 15 минут. Полученный отвар процедить и добавить в ванну. Такая процедура прекрасно справляется с зудом.
- Ванна на основе отвара ромашки аптечной – необходимо купить в аптеке ромашку аптечную в фильтр-пакетиках, взять 2 пакетика, залить литром кипятка и настаивать в течение часа. Затем полученный отвар добавить в ванну. Отвар ромашки обладает антисептическим и успокаивающим действием.
kozhica.ru Причины появления кандидозного пеленочного дерматита
Кандидозный пеленочный дерматит распространен у детей в возрасте от рождения до года, а иногда и у детей старшего возраста. Что же это за заболевание? Дерматит проявляется высыпанием на коже младенца. Причины могут быть разного характера.
- Кандидозный пеленочный дерматит провоцирует нарушение соблюдения правил гигиены.
- Аллергия на стиральный порошок или мыло, следы которых остаются на ткани пеленок и одежды.
- Реакция на другие химические вещества.
- Высыпания на коже при использовании средств гигиены: кремов, присыпок.
- Не пропускающие воздух памперсы низкого качества, вызывающие повышенную влажность.
- Кандидозный пеленочный дерматит могут иметь малыши на искусственном вскармливании.
- Дети после лечения антибиотиками.
- Повышенная температура и влажность воздуха. Кандидозный пеленочный дерматит появляется чаще летом.
- Трение о ткань.
- Контакт с микробами.
В возрасте от полугода до 12 месяцев вероятность заболеть пеленочным дерматитом довольно высокая. Это связано с тем, что разнообразие питания влияет на образование и формирование микрофлоры детского кишечника. Кандидозный пеленочный дерматит может периодически повторяться. Данное заболевание может спровоцировать дерматит себорейный, атопический или кандидозный второй степени.
Симптомы заболевания
Кандидозный дерматит встречается у грудничков, детей и взрослых. Наиболее часто диагностируется кандидозный пеленочный дерматит у грудничков, лечение которого назначается врачом.
Болезнь отличается следующими симптомами:
- образование сыпи в складках кожи на конечностях;
- плаксивость и капризность малыша;
- дискомфорт во время мочеиспускания, проявляющийся плачем;
- образование волдырей с белым налетом на коже ребенка.
Заболевание часто сопровождает детей в возрасте от 6 месяцев. Поражение кожи различают по стадиям. Легкая стадия болезни характеризуется образованием розоватых полос в местах естественных складок кожи ребенка. Как правило, видимые проявления болезни быстро проходят при правильной обработке.
Следующая стадия болезни характеризуется образованием натертостей в складках, где подгузник прилегает к коже. При этом малыш ощущает сильный дискомфорт и зуд, что выливается в постоянный плач.
Затем дерматит поражает зону вокруг ануса, дискомфорт возрастает. Ребенка мучает сильная боль при мочеиспускании и дефекации.
Болезнь у взрослых людей часто появляется в подмышечных впадинах, на локтевом сгибе или между пальцами рук и ног.
Пораженная область выглядит красной и отекшей, возможно образование светлого плотного налета, который легко счистить. Пораженный эпидермис зудит и причиняет боль. Со временем пораженная область приобретает более четкие границы, которые отделяются чешуйками от здоровой кожи.
Лечение
К каждому пациенту специалист назначает лечение в индивидуальном порядке, учитывая особенности и возраст больного. К тому же многое зависит и от степени тяжести кандидозного дерматита. Для одних пациентов будет достаточно использования мази, для некоторых может потребоваться целый комплекс терапевтических мероприятий:
- применение медикаментозных препаратов;
- употребление витаминов;
- использование медикаментов наружного применения;
- строгая диета.
Медикаментозное лечение кандидозного дерматита у взрослых
Лекарственная терапия заключается, прежде всего, в использовании средств наружного применения из различных фармацевтических групп:
- Противогрибковые.
Действие средств направлено на непосредственное уничтожение патогенных грибов, вызвавших заболевание. Могут быть назначены Миконазол, Кетоконазол или Пимафуцин. - Антигистаминные.
Препараты назначаются в случаях, когда заболевание вызвано аллергической реакцией, например, на определённые химические составы. Чаще всего прописывают Элидел и Фенистил. - Регенерирующие.
Средства, целью которых является улучшение регенеративных свойств кожного покрова, – Бепантен, Пантенол, Драполен. - Дезинфицирующие средства
– Перманганат калия, Бриллиантовый зелёный и др. - Антибиотики.
Назначаются при наличии бактериальной инфекции. Например, Банеоцин, Пимафуцин или Нистатин.
Медикаментозное лечение кандидозного дерматита у детей
Если заболевание не прогрессирует и на данный момент находится на начальной стадии, то его можно вылечить и в домашних условиях. При мокнущей форме кандидозного дерматита наносятся подсушивающие присыпки, а поражённые участки обрабатывают 1-2-процентным раствором Бриллиантового зелёного.
Более тяжёлая степень заболевания у ребёнка потребует применения противогрибковых мазей:
- Амиклон;
- Нистатин;
- Пимафуцин;
- Травоген;
- Экодакс и др.
Поскольку пелёночный дерматит доставляет много дискомфорта малышу в виде раздражения, зуда и жжения, обрабатывать кожу необходимо не только противогрибковыми средствами, но и успокаивающими кремами, разработанными специально для детей, например, Судокрем, Умка и др.
Более подробно о пеленочном дерматите, причинах возникновения и способах борьбы с ним в этом видео рассказывает известный доктор Комаровский:
Народные средства
Специфической терапии в нетрадиционной медицине для пелёночного дерматита не существует. Однако существует несколько проверенных народных средств, помогающих в борьбе с заболеванием:
- Воздушные ванны.
При смене подгузника не стоит сразу заменять его на новый. Лучше позволить ребёнку полежать без одежды, давая тем самым коже малыша свободно дышать. Перед сном надевайте на ребёнка чистый подгузник. - Чистотел, ромашка и череда.
Травы способны подсушить кожу в случае мокнущей формы заболевания и снять раздражение. Стаканом кипятка необходимо залить 2 столовых ложки смеси из перечисленных растений в равной пропорции. Настою дать постоять полчаса и процедить, после чего вылить в ванну. Принимать такую ванну можно как самостоятельно, так и купать в ней малыша. - Кора дуба.
Две столовые ложки компонента необходимо залить стаканом кипятка, настоять. Полученный отвар можно использовать как добавку в воду при купании или непосредственно протирать им поражённый участок кожи, используя ватный диск. - Календула.
Отвар из календулы изготавливается традиционным способом: две столовые ложки сухого растения необходимо залить 200-300 мл кипятка. Полученный настой по аналогии с настоем из коры дуба можно использовать как самостоятельно, так и добавлять в ванну. - Овёс.
Это народное средство прекрасно снимает зуд. Для приготовления отвара используется готовая аптечная сухая смесь, которую по обыкновению необходимо залить водой и дать настояться. Смоченным в отваре ватным диском необходимо регулярно обрабатывать поражённые участки кожи. - Корень сельдерея и картофель.
Ингредиенты строго в сыром виде необходимо измельчить блендером. Полученная кашица наносится на кожу как компресс. Время процедуры составляет до десяти минут, после чего следует промыть кожу любым из перечисленных отваров.
Поделитесь статьей в соц. сетях: