5039
0
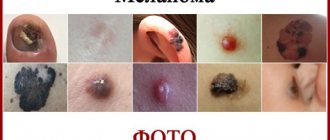
Меланома кожи – серьезное раковое заболевание, проявляющееся в виде злокачественных новообразований. Она развивается благодаря пигментным клеткам-меланоцитам, начинающим ускоренно и хаотично делиться. Основным местом локализации опухоли выступают кожные покровы, гораздо реже образования появляются на слизистых оболочках и ногтях. При лечении меланомы используется ряд современных медицинских процедур и методик, они позволяют ликвидировать очаги поражения, увеличить шансы на наступление ремиссии и прогнозы жизни. Но каков прогноз выживаемости при диагностировании данной болезни и кто входит в группу риска? Ответы на эти вопросы ниже.
Типы меланомы
Существует три типа меланомы:
— Поверхностно-распространенным типом болезни считается тот, при котором образуется на коже пигментное пятно довольно малого размера, всего около 5 мм. Его цвет темно-коричневый или черный. Это пятно на ощупь заметить невозможно, поскольку нет возвышения над кожным покровом.
— К узловатому типу можно отнести болезнь, когда у образования форма напоминает узел, полип или грибок. У него сине-красный, иногда черный, цвет.
— Злокачественным лентиго считается тогда, когда у заболевания длительный период развития. Происходит трансформация, при этом образуется пигмент, у которого неправильная форма, имеющая фестончатые очертания.
Итак, если у человека имеется родимое пятно, нарост или простая родинка, очертания, цвет которых начали меняться, необходимо незамедлительно обращаться к врачу. Важно понимать, что чем быстрее будет обнаружена болезнь, чем более ранняя стадия будет у нее, тем лучше будут при диагнозе «меланома кожи» прогнозы жизни и проще лечение.
Рассмотрим каждую стадию заболевания в отдельности.
Что такое меланома и ее особенности
Меланома кожи – это патология, представляющая специфические новообразования, формирующиеся из клеток дермы, которые вырабатывают меланин. Прогноз зависит от стадии. В большинстве случаев неблагоприятный, вследствие быстрого прогрессирования заболевания – распространения метастаз.
Этиология возникновения обусловлена преобразованием генома клеток, вследствие чего они приобретают патологические свойства. Негативное влияние выявляется из-за систематического воздействия ультрафиолетовых лучей на кожный покров (посещение солярия).
В качестве провоцирующего фактора отмечают генетическую предрасположенность. При его наличии чаще развивается меланома глаза в независимости от возраста человека.
Распространенная локализация – кожный покров. Реже поражает:
- слизистую оболочку глаз;
- ротовую полость;
- анальное отверстие;
- наружные половые органы у женщин.
Меланома – опухоль, являющаяся разновидностью злокачественного рака. Занимает 6-е место среди наиболее опасных заболеваний у мужчин, 2-е место – у женщин (на первом рак шейки матки).
Патология способна развиваться самостоятельно. В большинстве клинических картин выглядит как родимые пятна, не вызывающие беспокойства долгое время. Ранняя диагностика способствует благоприятному прогнозу.
В течение одного года пускает метастазы в лимфоузлы, затем в костную ткань, печень, легкие и головной мозг. Это снижает общий процент выживаемости до 10%.
Как происходит лечение?
Точно так же, как и при первой стадии, осуществляют иссечение кожи, но при этом захват здорового участка больше. Проводят биопсию. Кроме того, показана лекарственная терапия «Интерфероном».
В некоторых случаях меланому на второй стадии удаляют при помощи радиоволн. Это позволяет избежать осложнений после хирургического вмешательства. Ткань в этом случае разрезается бесконтактно высокочастотной волной, это провоцирует испарение нужного участка кожи.
Клетки, которые таким образом испарились, образуют пар с очень низкой температурой, что позволяет провести коагуляцию рядом расположенных сосудов. Этим методом пользуются и на третьей, и четвертой стадиях. Так лечится на второй стадии меланома кожи.
Как выглядит рецидив меланомы?
Рецидивное новообразование отличается от первичной меланомы не столько внешним видом, сколько общим объемом поражения. Нередко вторичные образования очень похожи на ранее удаленное материнское, только их много больше, они могут быть крупнее или мельче.
В отечественной онкологии различают четыре вида рецидивов меланомы по классификации Вагнера:
- местные — опухоль располагается точно в зоне первичной операции;
- транзитные метастазы или сателлиты — рядом с рубцом, но не ближе 2 сантиметров, могут локализоваться не только в коже, но и в подкожно в клетчатке;
- регионарные метастазы — поражение злокачественным процессом лимфатических узлов вблизи зоны операции;
- отдалённые метастазы — вторичные меланомные опухоли в других органах и тканях.
У пациента могут быть рецидивы любого вида и в любом наборе, и все сразу, что неудивительно для столь агрессивной опухоли.
Третья стадия
Границы меланомы на третьей стадии нарушаются, она захватывает рядом расположенные ткани. Лимфатические узлы, которые находятся вблизи опухоли, страдают. Это можно обнаружить при биопсии.
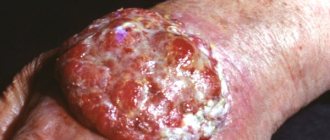
Очень опасна меланома кожи. Прогнозы жизни (4 стадия; фото см. ниже) будут рассмотрены позднее.
При каких симптомах необходимо незамедлительно обратиться в клинику:
— кровотечение из родинки или участка с пигментацией;
— родинка начинает асимметрично расти;
— кожный покров темнеет без загара;
— диаметр родинки или родимого пятна вырос до 6 мм;
— у родинки неровные края.
Лечением в случае третьей стадии будет хирургическое удаление опухоли с поверхности кожи, а также придется удалить лимфатические узлы, которые расположены рядом с новообразованием.
При этом проводится медикаментозное лечение с применением «Интерферона», «Альтевира», «Ипилимумаба».
Когда операция уже проведена, лечение не прекращается. Врач некоторое время должен держать пациента под наблюдением. При этом у больного берут необходимые анализы. Этим отличается терапия третьей стадии при диагнозе «меланома кожи». Прогнозы жизни (фото представлено ниже) уже не такие оптимистичные, как при двух других. 50 % всего живут 5 лет после операции, 18 % — 10 лет.
Прогноз выздоровления при диагнозе
Прогноз жизни при меланоме зависит от стадии и тяжести течения, места локализация патологического новообразования.
Результаты терапии пациентов оцениваются в соответствии с пятилетней выживаемостью, подразделяемой на степени онкологического процесса:
- Нулевая. Пациент живет долго, выживаемость 99,9%.
- Первая. Отмечается хороший эффект противоракового лечения у 85-95% больных. При условии, что очаг поражения до 2 мм без изъязвлений.
- При второй 5-летняя выживаемость до 79%. Болезнь протекает наряду с мутацией опухоли до 4 мм, наблюдаются язвенные поражения.
- На третьей стадии только 24-70% больных живут в течение 5 лет.
- Терминальная либо заключительная стадия характеризуется минимальным процентом выживаемости пациентов. Выжить возможно только в 7-10% случаев.
Меланома – онкологическое заболевание злокачественной природы. Упущенное время адекватного лечения может стоить жизни.
При раннем обращении в медицинское учреждение, проведении диагностических мероприятий, удается остановить малигнизацию – снизить риск пагубных последствий, соответственно, возрастают шансы на благоприятный прогноз.
Четвертая стадия
Это самая опасная стадия заболевания. Происходит быстрое распространение раковых клеток на соседние участки организма. Метастазы обнаруживаются во внутренних органах.
Признаки могут различаться, поскольку они находятся в прямой зависимости от того, какой орган повреждается:
— возникновение постоянного кашля;
— под кожей прощупываются уплотнения;
— болит голова с различной интенсивностью;
— у человека теряется вес;
— возникновение судорог.
Как поддается лечению меланома на четвертой стадии? К сожалению, прогноз жизни является неблагоприятным. Возможность выздороветь зависит от процесса метастазирования. Болезнь такой стадии лечат хирургически, иммунной терапией, лучевой терапией и химиотерапией.
Виритотерапия – это новый способ вылечить меланому. Это препарат Rigvir, в составе которого — большое количество онколических и онкотропных вирусов.
При попадании внутрь организма они начинают борьбу со злокачественными опухолевыми клетками. Кроме того, иммунная система стимулируется, организм таким образом защищается от разрушения при такой болезни, как меланома кожи.
Признаки и опасности
На начальном этапе заболевания отсутствуют различия между беспигментным невусом (родинкой) и злокачественными новообразованиями. Меланомы проявляют симптомы в родинках и на здоровой коже.
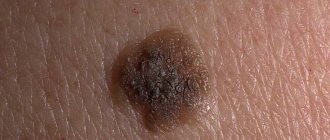
Патология имеет ряд характерной симптоматики, в соответствии с которой врач ставит точный диагноз. Основной признак – изменение формы, размера и цвета имеющейся родинки.
Невусы с волосами никогда не приобретают злокачественный характер.
Клинические проявления на начальной фазе развития:
- Ассиметричность новообразования.
- Неоднородность цвета (пятно темнеет или светлеет).
- Увеличение диаметра свыше 5 мм.
- Отсутствие четких границ края.
- Увеличение высоты – плоская родина начинает возвышаться.
- Патологическое выделение из нароста.
- Жжение, зуд, кровоточивость родинок.
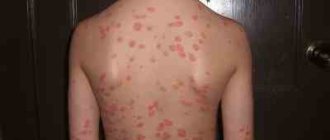
Меланома 3 стадии характеризуется появлением пигментации вокруг наростов, нарушением целостности опухоли, постоянной кровоточивостью и зудом. Это можно увидеть на фото пациентов в интернете.
Отсутствие своевременного лечения приводит к нарушению функционирования внутренних органов и систем. Развивается болевой синдром различной локализации. Метастазы поражают печень, головной мозг и костную структуру человека.
Из-за быстрого прогрессирования заболевания и возрастания количества раковых клеток возникает интоксикация организма. В сочетании с нарушением работы внутренних органов это ведет к летальному исходу.
Советуем почитать
- Можно ли вылечить меланому: методы, статистика
- Меланоз (меланопатия): причины симптомы лечение
- Прогнозы при меланоме кожи первой стадии: какая продолжительность жизни
Развитие осложнений после меланомы
Специалист должен объяснить, как именно проводить реабилитацию после хирургического удаления опухоли. За раневой поверхностью необходимо тщательно ухаживать.
Если пациент заметил следующие симптомы, то необходимо незамедлительно показаться лечащему врачу и пройти заново обследование:
— знобит и лихорадит;
— появилась отечность возле разреза, из него выступает кровь и другого рода выделения, имеется краснота;
— это место удаления опухоли болит так, что не помогают лекарства от боли;
— возникло новое образование на старом месте.
Группы рецидива
В 1985 году отечественный онколог Анисимов предложил для удобства описания клинической картины подразделять рецидивные опухоли на шесть групп:
- Первая — круглые и немногочисленные образования, часто вне рубца и преимущественно подкожно — в жировой клетчатке, нередко подпадают под критерии «транзитного» метастаза по Вагнеру.
- Вторая — множественная неправильной формы кожная и подкожная инфильтрация, сопровождающая сосуды и нервы, предполагается, что внешнюю картину рецидива формируют опухолевые клетки, прижившиеся в мелких сосудиках.
- Третья — непосредственно связанные с зоной операции узелки, разросшиеся из оставшихся в коже злокачественных клеток.
- Четвёртая — полициклические множественные образования.
- Пятая — множество выбухающих узелков, нередко на ножке, как грибы сморчки.
- Шестая — комбинация всех пяти вариантов.
Классификация в клинической практике используется редко, потому что оценка результатов лечения базируется исключительно на размерах узлов, а не на внешнем виде.
Отзывы
При заболевании меланома кожи прогнозы жизни (отзывы это подтверждают) полностью зависят от степени его развития и своевременности лечения.
Пациенты говорят, что вылечить меланому народными методами не удастся. Это только может помочь убрать симптоматику, но никак не избавит от опухоли. Болезнь будет прогрессировать, переходить в самые тяжелые поздние стадии. Не стоит упускать драгоценное время и рисковать собственной жизнью.
Нами рассмотрена меланома кожи, прогнозы жизни в России также описаны.
Кто входит в группу риска возникновения меланомы
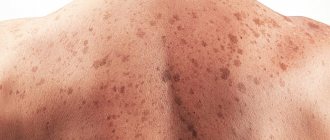
Вырастают меланомы кожи из обыкновенныхневкусов, которые есть на теле любого человека. Они представляют собой небольшие образования доброкачественного характера. Хотя сами по себе невкусы абсолютно безопасны, существует ряд факторов, которые могут спровоцировать развитие раковых процессов в них, вызвать перерождение.
В группу риска развития заболевания входят следующие категории людей:
- люди с бледной или светлой кожей, блондинистыми или рыжими волосами, глазами голубых, серых и зеленых оттенков;
- люди, на теле которых насчитывается свыше пятидесяти родинок;
- люди, имеющие генетическую предрасположенность, плохую наследственность;
- люди, имеющие слабую иммунную систему.
Также болезнь может развиваться у тех, кто находится под постоянным воздействием солнечного или ультрафиолетового излучения без защиты. Чрезмерные увлечения соляриями или неконтролируемые процессы принятия солнечных ванн – один из главных факторов возникновения патологии.
Алгоритм раннего выявления меланомы кожи в районной поликлинике
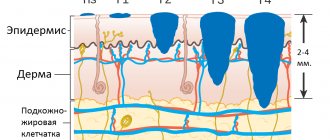
Меланома кожи — опухоль, источником которой являются меланоциты — клетки нейроэктодермального происхождения. Меланоциты располагаются в базальном слое эпидермиса в соотношении с кератиноцитами 1:10 и синтезируют пигмент меланин, который по клеточным отросткам передается кератиноцитам для защиты кожи от ультрафиолетового излучения.
Опухоль в большинстве случаев поражает кожу, но может возникать и на слизистых оболочках, покрытых многослойным плоским эпителием, в сетчатке и радужной оболочке глаза, в мягких мозговых оболочках. Меланому кожи диагностируют визуально, так как опухоль продолжает синтезировать пигмент меланин и в большинстве случаев имеет окраску.
Несмотря на визуально выявляемую локализацию и бросающуюся в глаза темную окраску меланомы, в России от нее умирает каждый третий заболевший. Так, в 2020 г. заболеваемость меланомой в стране составила 7,7 на 100 тысяч населения, смертность — 2,5, в Москве в том же году — 9,0 и 3,6 соответственно [1]. В США, Австралии, Новой Зеландии смертность составляет 13–20% [2]. Такое положение связано с тем, что в Российской Федерации отмечается недостаточная выявляемость меланомы на ранней стадии по сравнению с зарубежными странами.
Так, в США в 2007 г. было зарегистрировано 59 940 случаев инвазивной меланомы кожи и дополнительно — 48 290 случаев меланомы in situ [2]. В России в 2020 г. взято на учет 11 057 больных меланомой, 1-я стадия обнаруживалась в 34,6% случаях. Сколько было выявлено случаев меланомы in situ — неизвестно, потому что cтадия меланомы 0 (TisN0M0) в России пока еще не подлежит учету.
Существуют три основные формы меланомы кожи: лентиго, поверхностно-распространяющаяся и узловая. Некоторые авторы выделяют четвертую — акролентигинозную форму, которая часто возникает у представителей негроидной расы.
Первые две формы, составляющие 80% всех меланом, а также акролентигинозная проходят две фазы развития — фазу горизонтального и вертикального роста.
В фазе горизонтального роста меланома распространяется в пределах эпидермиса и еще не способна давать лимфогенные и гематогенные метастазы, так как кровеносные и лимфатические сосуды располагаются в дерме. Пятилетняя выживаемость в этой фазе составляет 95–98% [2].
В фазе вертикального роста, когда опухоль возвышается над поверхностью и прорастает в дерму, выживаемость снижается до 30–50%, так как больные погибают от гематогенных метастазов во внутренние органы. Основным фактором прогноза меланомы является толщина опухоли по Бреслоу, которая измеряется в миллиметрах при гистологическом исследовании.
«Тонкие» меланомы (толщина опухоли по Бреслоу 1 мм и менее) имеют благоприятный прогноз — 95% пятилетней выживаемости. При толщине опухоли 2–4 мм прогноз резко ухудшается, пятилетняя выживаемость составляет 63–79%, а при толщине опухоли 4 мм и более — 45% [2].
Меланома может возникнуть не только на неизмененной коже, но и на фоне предсуществующих образований: меланоза Дюбрея или диспластического невуса. По данным литературы из диспластического невуса происходит 36% спорадических и 70% семейных меланом.
Диспластический невус (невус Кларка, атипичный невус, лентигинозная меланоцитарная дисплазия) впервые описан W. H. Clark и соавт. в 1978 г. у двух больных с наследственными невусами и меланомой [3]. Авторы выявили пигментные невусы, характеризовавшиеся пролиферативной активностью эпидермальных меланоцитов с нарастанием их атипии. Сочетание множественных наследственных диспластических невусов и меланомы у родственников получило название «В-К-моль-синдром», ассоциированный с риском развития меланомы 90%.
D. E. Elder и соавт. в 1980 г. описали множественные спорадические (ненаследственные) невусы и установили, что во всех случаях диспластических невусов наиболее часто встречается лентигинозная меланоцитарная дисплазия (ЛМД), напоминающая те изменения меланоцитов, которые происходят в lentigo simplex [4].
Профессор МНИОИ им. П. А. Герцена З. В. Гольберт в 1982 г. описала три степени развития ЛМД, показав, что 3-я степень ЛМД приближается к картине меланомы in situ [5]. В настоящее время зарубежные авторы выделяют слабую, умеренную и выраженную клеточную атипию: mild, moderate, severe [6]. ЛМД может встречаться изолированно (лентигинозный диспластический невус) или сочетаться с невоидными структурами в дерме (смешанный диспластический невус [3, 5, 7].
Причиной возникновения диспластических невусов, которые встречаются у 5–10% белого населения, служит мутация в генетическом аппарате, а также воздействие внешних факторов — солнечного излучения или ультрафиолетового облучения в солярии.
Диспластические невусы отличаются от обычных пограничных невусов наличием пролиферирующих меланоцитов в эпидермисе, а также характером развития. Обычный пограничный невус появляется только в детстве и в дальнейшем переходит в смешанный, а затем во внутридермальный невус, который со временем теряет пигмент и фиброзируется [7].
Диспластические невусы, появляясь в подростковом, зрелом и пожилом возрасте, до глубокой старости, никогда не переходят в папилломатозные внутридермальные невусы, т. е. в них длительно сохраняется пролиферативная активность меланоцитов, которая не исключает возможной трансформации в меланому. Тот факт, что меланома крайне редко возникает у детей, по-видимому, связан с высоким противоопухолевым иммунитетом в детстве. При его снижении в зрелом и пожилом возрасте частота развития меланомы возрастает.
Клинически диспластические невусы очень похожи на обычные и представляют собой пигментные пятна или слегка возвышающиеся образования. В отличие от обычных невусов они чаще бывают неправильной формы, могут иметь вид «яичницы-глазуньи» с возвышающейся центральной частью и плоским периферическим ободком [7–9].
Различают невусы малые (до 0,3 см в диаметре), средние (до 0,7 см) и крупные (более 0,7 см) [7]. Окраска невусов может быть неоднородной, цвет — от розового и рыжеватого до темно-коричневого и черного, края бывают ровными или волнистыми. Диспластические невусы бывают наследственными и спорадическими.
Наследственные невусы, описанные Кларком в 1978 г., появляются в детском и подростковом возрасте, они бывают крупными, множественными, различных оттенков (от розового и рыжеватого до коричневого и черного), сочетаются с папилломатозными невусами, располагаются в большинстве случаев на туловище [3, 7].
Спорадические диспластические невусы коричневого цвета могут быть множественными или единичными, появляются в подростковом и зрелом возрасте до глубокой старости, имеют небольшие размеры (0,1–0,5 см), располагаются чаще на открытых участках тела (наружная поверхность верхних конечностей, верхняя половина туловища) [8–12]. Появлению спорадических диспластических невусов способствует частое пребывание на солнце или в солярии.
Гистологически различают лентигинозные диспластические и смешанные невусы. В первом случае пролиферирующие меланоциты располагаются в эпидермисе на границе с дермой, во втором — невусные клетки обнаруживаются также и в дерме. Клинически эти образования не отличаются: и те и другие представляют собой пигментные пятна или слегка возвышающиеся образования. Патоморфолог Л. В. Червонная полагает, что смешанный диспластический так же, как и обычный пограничный невус, формируется путем «откапливания» пролиферирующих меланоцитов в дерму, которое указывает на выраженный противоопухолевый иммунитет [7].
Диспластические невусы являются доброкачественными образованиями. В большинстве случаев они длительно существуют без всяких изменений или регрессируют. При удалении таких невусов гистологически определяется дисплазия 1–2 степени (слабая дисплазия). Все диспластические невусы удалять не следует. Необходимо стремиться к удалению диспластических невусов с дисплазией 2–3 степени (тяжелая дисплазия), о которой могут свидетельствовать признаки ABCDE: А (asymmetry) — неправильная форма, В (border) — неровные, волнистые края, С (color) — неравномерная окраска, D (diameter) — более 0,4 см, Е (evolving) — изменение невуса на протяжении последних 10 лет [10–13]. Основной из перечисленных пяти признаков — Е, подразумевающий изменения недавно появившегося или длительно существующего диспластического невуса. Невусы с дисплазией 2–3 степени c 2020 г. называют прогрессирующими [11].
Материалы и методы исследования
В хирургическом отделении ЗАО «ЦП Литфонда» с 2009 г. производится эксцизионная биопсия прогрессирующих диспластических невусов с признаками ABCDE [10–13]. Гистологическое исследование производится в ОАО «Медицина», все препараты меланом отправляются на консультацию в МНИОИ им. П. А. Герцена его сотруднику Э. А. Ягубовой.
Необходимо учитывать, что клинические признаки ABCDE имеет не только прогрессирующий диспластический невус, но и ранняя меланома, однако в отличие от нее диспластический невус имеет гладкую поверхность и не возвышается над уровнем кожи. При возвышении пигментного образования и наличии признаков ABCDE мы направляли пациента с подозрением на меланому в онкологическое учреждение.
Дерматоскопия применяется нами как вспомогательный метод, чтобы исключить немеланоцитарные образования кожи — кератомы, гемангиомы. Необходимо отметить, что при наличии средних и крупных диспластических невусов (0,4 см в диаметре и более) прогрессирующий диспластический невус обнаруживается при осмотре невооруженным глазом и применения дерматоскопии не требуется. Ее роль возрастает при малых невусах — 0,3 см и менее. Окончательный диагноз в любом случае устанавливается только после гистологического исследования.
Иссечение прогрессирующих диспластических невусов проводили под местной анестезией, удаляя лоскут с подкожной клетчаткой до фасции или до мышечного слоя, с отступом от видимых границ 0,5 см, поскольку такой отступ считается достаточным для меланомы in situ. При выраженных признаках ABCDE, которые могли свидетельствовать о «тонкой» меланоме, отступали от границ на 1 см, что позволяло избежать повторной операции при обнаружении «тонкой» инвазивной меланомы.
Результаты и их обсуждение
Всего за 10 лет (2009–2019 гг.) в хирургическом отделении ЗАО «ЦП Литфонда» с клиническим диагнозом «прогрессирующий диспластический невус» были иссечены 174 образования. Женщин было 146, мужчин — 28, возраст больных составлял от 22 до 77 лет. Локализация пигментных образований была различной: голова, шея, туловище, верхние и нижние конечности. Размеры образований составляли от 0,25 до 1,8 см в диаметре.
При гистологическом исследовании в 16 случаях (9,2%) выявлена ранняя меланома, в 133 случаях (76,4%) — диспластический невус. В 27 случаях (15,5%) обнаружилась лентигинозная меланоцитарная дисплазия 3-й степени, то есть был подтвержден диагноз «прогрессирующий диспластический невус». В 59 случаях выявлена ЛМД 2-й степени, в 34 — 1-й степени, в остальных — степень не установлена.
Из 133 диспластических невусов смешанный диспластический невус констатировали в 77 случаях (57,9%), лентигинозный — в 56 (42,1%). Меланома in situ выявлена в 6 случаях (37,5%), инвазивная — в 10. Развитие меланомы на фоне диспластического невуса также отмечено в 6 из 16 случаев (37,5%), de novо — в 10 случаях (62,5%).
Толщина меланомы по Бреслоу составила 1 мм в 2 случаях, в остальных — 0,75 мм, уровень инвазии по Кларку — 2–3 с отсутствием изъязвления, то есть во всех случаях по классификации ВОЗ установлена меланома 1А стадии, T1aN0M0 (2). Пятилетняя выживаемость на этой стадии составляет 95%. Наш опыт показывает, что отличить прогрессирующий диспластический невус от меланомы in situ клинически не представляется возможным ввиду схожести симптоматики, цифровых дерматоскопических критериев также не разработано. Диагноз «меланома» in situ в настоящее время устанавливается только при гистологическом исследовании удаленного образования.
За рубежом в целях ранней диагностики меланомы широко применяется биопсия диспластических невусов, которую в большинстве случаев проводят врачи общей практики и дерматологи, реже — хирурги и онкологи [9].
Большое количество биопсий привело к высокой выявляемости ранней меланомы кожи в США и Австралии. В США в 2007 г. было зарегистрировано 48 290 меланом in situ. Это значит, что биопсий было выполнено в 10 раз больше (!) [2]. При выполнении биопсии невуса в этих странах рекомендуют захват здоровых тканей шириной 0,2 см. При обнаружении меланомы производится реоперация [9]. Некоторые авторы рекомендуют проводить реоперацию еще и при выявлении умеренной и выраженной клеточной атипии (moderate-severe), если имеется положительный край резекции, поскольку нередко бывает трудно гистологически провести границу между ЛМД 3-й степени и меланомой in situ [14].
В Российской Федерации выполняется крайне мало биопсий диспластических невусов по сравнению с зарубежными странами, чем и объясняется низкая выявляемость ранних меланом. Чтобы увеличить число биопсий диспластических невусов, необходимо привлечь к этой проблеме всю армию врачей, а также и средний медперсонал первичного звена, то есть районных поликлиник. Терапевты и дерматологи должны выявлять диспластические невусы, а хирурги — выполнять биопсию. Следует также обязать патоморфологов подавать сведения в районный онкологический диспансер при выявлении меланомы in situ для учета 0-й стадии меланомы — TisN0M0. Именно по количеству меланом in situ можно судить о том, как в данном государстве организована работа по раннему выявлению меланомы кожи.
На основании нашего опыта нам представляется, что алгоритм раннего выявления меланомы в районной поликлинике должен выглядеть следующим образом.
- Все врачи поликлинического звена, а также средний медперсонал при осмотре кожи пациента должны обращать внимание на необычные «родинки», имеющие признаки AВCDE, а также появившиеся «новые» родинки. Особо нужно обращать внимание на заднюю поверхность туловища, верхних и нижних конечностей, то есть на те области, которые малодоступны для самонаблюдения. Следует снабдить врачей и средний медперсонал поликлиник наглядными памятками с изображением прогрессирующих диспластических невусов и ранней меланомы.
- При выявлении прогрессирующего диспластического невуса пациент должен быть направлен к хирургу поликлиники для выполнения эксцизионной биопсии.
- Эксцизионная биопсия должна производиться хирургом поликлиники под местной анестезией, необходимо иссекать лоскут кожи с подкожной клетчаткой до фасции с отступом от видимых границ 0,5 см при нерезко выраженных признаках ABCDE, при резко выраженных — 1,0 см. Эксцизионную биопсию пигментного образования не следует производить, если оно возвышается более чем на 0,1 см, в этих случаях больного необходимо направить к онкологу с подозрением на меланому.
- Гистологическое исследование удаленных диспластических невусов должен проводить патоморфолог, имеющий опыт исследования меланоцитарных образований, так как отличить меланому in situ от прогрессирующего диспластического невуса (лентигинозной меланоцитарной дисплазии 1–3 степени) трудно.
- В случае выявления при гистологическом исследовании инвазивной меланомы пациент должен быть направлен к онкологу по месту жительства для взятия на учет и регулярного осмотра.
В Российской Федерации имеется хорошо развитая сеть поликлиник с хирургическими кабинетами, поэтому препятствий для эксцизионной биопсии прогрессирующих диспластических невусов не должно возникнуть. Эта операция должна стать рутинной в практике амбулаторного хирурга. Наш десятилетний опыт иссечения диспластических невусов в хирургическом отделении «ЦП Литфонда», а также зарубежный опыт показывает: чем больше производится биопсий диспластических невусов, тем больше выявляется ранних меланом, что в конечном итоге приводит к снижению смертности от этого онкологического заболевания.
Приводим выписки из историй болезни
Клинический случай № 1
Больная Л., 39 лет, обратилась к онкологу 13.10.14 г. по поводу «родинки» поясничной области слева, которая появилась около года назад. При осмотре: в поясничной области слева имеется невус 1,0 × 0,5 см, темно-коричневого цвета, неправильной формы, с волнистыми краями (рис. 1). Диагноз «прогрессирующий диспластический невус». Невус иссечен 13.10.14 г. под местной анестезией, отступя от видимых границ 1,0 см. Гистологическое исследование — смешанный пигментный невус с ЛМД 2–3 степени.
Клинический случай № 2
Больная В., 59 лет, обратилась к онкологу по поводу образований кожи поясничной области 16.10.15 г. При осмотре — в поясничной области слева имеется диспластический невус темно-коричневого цвета в центре и более светлый по периферии размером 1,4 × 0,4 см (рис. 2). Рекомендовано иссечение невуса с гистологическим исследованием. От операции пациентка отказалась, повторно пришла через год, так как травмировала родинку ногтем. При осмотре существенной динамики невуса не отмечено, имелись кровянистые корочки на поверхности. Диагноз — травмированный пигментный невус. 21.09.16 г. произведено иссечение невуса под местной анестезией. Гистологическое исследование — лентиго-меланома, 2-й уровень инвазии по Кларку, толщина по Бреслоу — менее 0,75 мм.
Клинический случай № 3
Больная Ж., 29 лет, обратилась к онкологу 28.10.16 г. по поводу «родинки» на правой голени, которая появилась год назад. Из анамнеза: у бабушки меланома кожи. При осмотре: в нижней трети правой голени на наружной поверхности имеется невус 0,4 × 0,4 см, неправильной формы, неоднородной окраски: темно-коричневого цвета в центре, светло-коричневого по периферии (рис. 3). Диагноз «прогрессирующий диспластический невус». Образование иссечено 10.11.16 г. под местной анестезией, отступя от видимых границ на 1 см. Гистологическое исследование: смешанный диспластический невус с лентигинозной меланоцитарной дисплазией 3-й степени.
Клинический случай № 4
Больной З., 57 лет, направлен дерматологом по поводу «родинки» на бедре. При осмотре 27.04.18 г.: на туловище и конечностях — множественные веснушки и пятна типа меланоза Дюбрея. В средней трети задней поверхности левого бедра имеется пигментное пятно 0,6 × 0,6 см, неправильной формы, с неровными краями, неоднородной окраски (рис. 4). Со слов пациента, «родинка» на бедре существует не более 5 лет. Диагноз — прогрессирующий диспластический невус. 23.10.18 г. произведено иссечение образования под местной анестезией, отступя от видимых границ 1 см. Гистологическое исследование — эпителиоклеточная неизъязвленная меланома, in situ, частично лентиго-, частично — поверхностно распространяющаяся, с инфильтрацией опухолевыми клетками всей толщи плоскоэпителиального покрова. Субэпителиально — выраженная лимфоидно-плазмоклеточная инфильтрация.
Клинический случай № 5
Больная К., 52 лет, обратилась к дерматологу 20.05.19 г. по поводу «родинки» на левом предплечье, появившейся в апреле 2020 г., была направлена к онкологу. К онкологу обратилась через месяц, 09.07.19 г. При осмотре — в средней трети левого предплечья на тыльной поверхности имеется слегка возвышающееся образование 0,4 см в диаметре, округлой формы, светло-коричневого цвета, с темным участком в центре (рис. 5). Подмышечные лимфоузлы не увеличены. Диагноз «прогрессирующий диспластический невус». Образование иссечено 16.07.19 г. под местной анестезией, отступя от видимых границ 1 см. Гистологическое исследование — поверхностно распространяющаяся меланома, толщина по Бреслоу — 1 мм, 3-й уровень инвазии по Кларку, со слабо выраженной лимфоидной инфильтрацией, без признаков сосудистой и периневральной инвазии.
Выражаем благодарность патоморфологу МНИОИ им. П. А. Герцена, к.м.н. Эмме Александровне Ягубовой, официальному консультанту патоморфологического отделения ОАО «Медицина», за проведенные консультации препаратов диспластических невусов и меланом кожи.
Литература
- Каприн А. Д., Старинский В. В., Петрова Г. В. Злокачественные новообразования в России в 2020 году (заболеваемость и смертность). М., 2020.
- Усатине Р. П. Меланома. Атлас-справочник практикующего врача / Пер. с англ. 2012. С. 324–333.
- Clark W. H., Reimer R. R., Greene M., Ainsworth A. M., Mastrangelo M. J. Origin of Familial Malignant Melanomas from Heritable Melanocytic Lesions. The B-K-mole Syndrom // Archives of Dermatology. 1978. Vol. 114, № 5, 732–739.
- Elder D. E., Leonardi J., Goldman J., Goldman S. C., Greene M. H., Clark W. H. Displastic Nevus Syndrome. A Pfenotypic Assotiation of Sporadic Cutaneous Melanoma // Cancer. 1980, № 8.
- Гольберт З. В., Червонная Л. В., Клепиков В. А., Романова О. А. Лентигинозная меланоцитарная дисплазия как предшественник развития злокачественной меланомы // Архив патологии. 1982; 12: 36–41.
- Hale C. S. Dysplastic nevus. 1 September 2014, revised 24 May 2019. Copyright 2003–2019. Pathology Outlines.com, inc.
- Червонная Л. В. Пигментные опухоли кожи. М.: ИГ ГЕОТАР-Медиа, 2016. С. 71–86.
- Романова О. А. Ранняя диагностика и профилактика меланомы кожи. Руководство-атлас. М.: МИА, 2012. С. 22–25.
- Смит М. А. Диспластический невус. Дерматология. Атлас-справочник практикующего врача / Пер. с англ. 2012. С. 288–291.
- Романова О. А., Артемьева Н. Г. Хирургическая профилактика меланомы кожи // Онкохирургия. 2013; 3: 12–18.
- Романова О. А., Артемьева Н. Г., Ягубова Э. А., Рудакова И. М., Марычева В. Н., Вещевайлов Э. А. Тактика ведения пациента с диспластическим невусом // Клиническая дерматология и венерология. 2015; 2: 92–97.
- Романова О. А., Артемьева Н. Г., Ягубова Э. А., Рудакова И. М., Марычева В. Н., Вещевайлов Э. А. Принципы эксцизионной биопсии диспластического невуса в амбулаторных условиях // Онкология. 2016; 1: 36–41.
- Романова О. А., Артемьева Н. Г., Солохина М. Г. Признаки ABCDЕ в диагностике диспластичекого невуса с признаками прогрессирования и начальной меланомы // Лечащий Врач. 2016; 9: 92–95.
- Reddy K. K., Farber M. J., Bhavan J., Geronemus R. G., Rogers G. S. Atypical (dysplastic) nevi outcomes of surgical excision and association with melanoma // JAMA Dermatol. 2013, Aug; 149 (8): 928–34. DOI: 10.1001/jamadermatol.2013.4440.
О. А. Романова*, 1, кандидат медицинских наук Н. Г. Артемьева*, кандидат медицинских наук В. Н. Марычева** Л. Р. Курашвили**, кандидат медицинских наук
* ЗАО «ЦП Литфонда», Москва ** ОАО «Медицина», Москва
1 Контактная информация
DOI: 10.26295/OS.2020.19.87.004
Алгоритм раннего выявления меланомы кожи в районной поликлинике/ О. А. Романова, Н. Г. Артемьева, В. Н. Марычева, Л. Р. Курашвили Для цитирования: Лечащий врач № 5/2020; Номера страниц в выпуске: 22-26 Теги: кожа, злокачественные опухоли, метастазы, диагностика
Прогноз выживаемости
На прогноз выживаемости оказывают влияние некоторые причины. Женщины переносят болезнь лучше мужчин, так как у них чаще всего меланомы возникают на конечностях, а это более позитивный признак. Хуже всего, если болезнь поразила шею, затылок или верхнюю часть спины. Играет роль и толщина, изменение контуров и пигментация опухоли. Если меланома разрастается вертикально, то это тоже более неблагоприятный признак, чем горизонтальное направление.
Меланома поражает людей независимо от возраста: от детей до стариков. Поэтому необходимо не допускать развитие злокачественного процесса до последней стадии, ее лучше ликвидировать в самом начале, когда еще нет метастазов.
Классификация по критерию М (наличие отдаленных метастазов)
Как мы уже говорили, отдаленными являются все метастазы, выходящие за пределы зоны регионарных лимфатических узлов, либо поражающие внутренние органы. Здесь выделяют следующие варианты:
- М0 — отдаленные метастазы отсутствуют.
- М1 — отдаленные метастазы есть. При этом данная стадия делится на следующие подстадии: М1а — имеется метастатическое поражение кожи, подкожной клетчатки и лимфатических узлов (не регионарных) при нормальном уровне лактатдегидрогеназы (ЛДГ).
- М1b — метастазами меланомы поражены легкие, уровень ЛДГ в норме.
- М1с — имеются метастазы в другие внутренние органы, либо метастазы в кожу, подкожную клетчатку или лимфоузлы с повышенным уровнем ЛДГ.
Клинические проявления
Очень важно правильно диагностировать это опасное заболевание. Так, например, ее можно спутать с себорейным дерматитом, вульгарными бородавками и базальноклеточным раком. Клинические признаки меланомы 3-й стадии:
- постоянные сильные головные боли, не поддающиеся действию обезболивающих средств;
- меланоз — избыточное количество пигмента, меланина, в организме;
- уплотнение новообразования с появлением трещин;
- возникновение болевых ощущений при прикосновении к родинке;
- стремительная потеря веса без видимых причин;
- увеличение лимфоузлов, расположенных близко к очагу заболевания.
Классификация меланомы по критерию Т
рТх — данных для гистологической оценки толщины меланомы недостаточно. Такие ситуации возникают при спонтанном регрессе меланомы, или при повреждении опухоли во время ее хирургического иссечения.
рТ0 — первичной опухоли нет.
РТis — меланома in situ, что соответствует 1 уровню инвазии по Кларку, когда злокачественые меланомные клетки располагаются только в эпидермальном слое. Клинически диагноз может звучать как меланоцитарная дисплазия.
рТ1 — меланома с первой стадией инвазии по Бреслоу, т.е. менее 1 мм. Эта стадия делится на 2 подстадии:
- рТ1а — опухоль затрагивает сосочковый слой дермы (в том числе на всю его толщину), но на ее поверхности нет изъязвлений.
- РТ1b — опухоль распространяется за пределы сосочкового слоя, и распространяется на сетчатый слой дермы или подкожную клетчатку, либо опухоль не выходит за пределы сосочкового слоя, но на ее поверхности есть изъязвления.
рТ2 — меланома со степенью инвазии по Бреслоу в пределах 1-2 мм. Делится на 2 стадии:
- рТ2а — на поверхности меланомы нет изъязвлений.
- РТ2b — на поверхности меланомы есть изъязвления.
рТ3 — меланома со степенью инвазии по Бреслоу в пределах 2-4 мм. Делится на 2 стадии:
- рТ3а — на поверхности меланомы нет изъязвлений.
- РТ3b — на поверхности меланомы есть изъязвления.
рТ4 — меланома со степенью инвазии по Бреслоу более 4 мм. Делится на 2 подстадии:
- рТ4а — на поверхности меланомы нет изъязвлений.
- РТ4b — на поверхности меланомы есть изъязвления.
Диагностика и лечение рецидивов
Меланома третьей стадии характеризуется непредсказуемостью и высокой агрессивностью. Поэтому даже после полного удаления злокачественных образований необходимо постоянное регулярное обследование пациента. В первые два года рекомендуется плановое наблюдение не реже раз в три месяца. В последующие три года — не реже раза в полгода и далее ежегодно. К сожалению, невозможно гарантировать полное излечение от болезни и отсутствие рецидивов в будущем, так как спровоцировать возвращение болезни может даже одна раковая клетка, оставшаяся в лимфоканале или сосуде. При этом невозможно спрогнозировать сложность повторного случая, который может быть такого же объема, что и первичная меланома, или больше.
Хирургический метод лечения
Меланома относится к очень агрессивным онкологическим заболеваниям, характеризующимся стремительным ростом и распространением в организме. Поэтому при обнаружении у пациента требуется незамедлительно начать лечение. На третьем этапе процесс включает в себя обязательное хирургическое вмешательство, включающее в себя удаление очага заболевания и пораженных тканей, а также иссечение близлежащих здоровых тканей. Чем толще меланома, тем больший объем здоровой кожи необходимо захватить при удалении. В некоторых случаях возникает необходимость трансплантации кожи на пораженные участки.