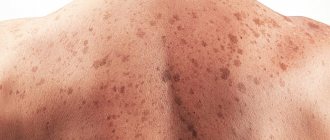
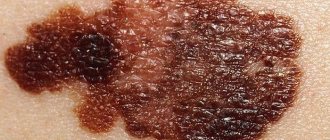
Меланомой кожи называют редкая опухоль, которая в 5% случаев является злокачественной опухолью. Использование классификацию степени меланомы по Кларку, позволяет провести первичную оценку и определить развитие опухоли. Такая классификация определяет глубину прорастания в кожу и глубинные ткани. После проведения гистологии тканей, согласно классификации Кларка, назначают лучевое лечение или химиотерапию. Меланома кожи является злокачественной опухолью, составляющей около 1,4% всех опухолей у женщин и 0,8% — у мужчин.
Методика определения меланомы по Кларку позволяет исследовать степень опасности новообразований кожи.
Классификация степени тяжести
Существует несколько возможных видов классификации степени тяжести меланомы, которые активно используются медиками. Среди них можно выделить:
- Микростадии по Кларксу.
- Стадии по Бреслоу.
- Систему классификации по системе TNM.
- Стадии по системам TNM и AJCC.
При определении степени тяжести опухолевого образования говорят о стадировании меланомы. Диагностика осуществляется специалистом дерматологом-онкологом на основании проведенных исследований:
- Медицинского осмотра.
- Применения дерматоскопа.
- Гистологического исследования.
- Биохимических анализов крови.
- Прочих диагностических методов, в частности, УЗИ, КТ и МРТ-диагностики, а также рентгенографии.
Благодаря правильному выявлению степени тяжести недуга врачи могут подобрать действительно эффективные методы терапии для избавления от меланомы в каждом конкретном случае.
По Кларку
Метод классификации степени тяжести опухоли по Кларку используется медиками уже более 50 лет и учитывает степень прорастания опухоли в кожные структуры. При этом выделяется 5 уровней меланомы:
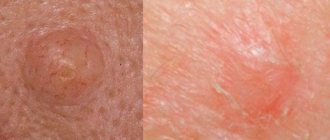
- 1 уровень. В такой ситуации все клеточки раковой опухоли остаются в рамках эпидермального слоя и не затрагивают базальную мембрану. Так проявляет себя меланома in situ (преинвазивный рак либо рак 0 стадии).
- 2 уровень. Слой базальной мембраны, отграничивающий эпидермис от дермы, страдает от агрессии опухолевых клеток, начинающих внедрятся в верхние, сосочковые слои дермы.
- 3 уровень. При этом сосочковый слой заполняют атипичные меланоциты, но они пока что не опускаются в область сетчатого слоя.
- 4 уровень. Меланома прорывается в сетчатый слой.
- 5 уровень. При таком развитии опухоли ее клетки уже можно обнаружить в области подкожной жировой клетчатки.
На сегодняшний день диагностика по уровням Кларка может использоваться лишь в тех ситуациях, когда медикам по каким-то причинам не удается выяснить интенсивность деления опухолевых клеток.
Минусы
Диагностика по Кларксу не учитывает несколько очень важных критериев, позволяющих сделать выводы об особенностях ракового образования, в частности:
- Его толщину (определение толщины опухоли находится в основе классификации данного рака по Бреслоу).
- Наличие микроскопических изъязвлений. Это позволяет судить об интактности (неповрежденности) эпидермиса, покрывающего значительную часть опухолевого образования.
- Скорость митоза — деления патогенных раковых клеточек.
По Бреслоу
Современный подход к диагностике и коррекции меланомы в обязательном порядке учитывает толщину опухоли. Ведь чем более тонкой является меланома, тем реально больше у пациента шансов на выздоровление. Поэтому толщину Бреслоу рассматривают, как довольно-таки важный фактор, позволяющий прогнозировать прогрессирование болезни. В зависимости от толщины, опухоли имеют следующие уровни сложности:
- Толщина дермального компонента — не более 0,75 мм.
- Толщина от 0,75 до 1,5 мм.
- Толщина от 1,51 до 3 мм.
- Толщина от 3,1 до 4 мм.
- Толщина более 4,1 мм.
Стоит отметить, что присутствие микроскопических изъязвлений увеличивает серьезность раковых опухолей. Наличие такого симптома способно переместить образование на куда более позднюю стадию даже при довольно-таки небольшом размере.
Классификация TNM
Система TNM считается на сегодняшний день основной методикой классификации рака, которая понятна специалистам всех стран мира. Она позволяет точно и с высокой подробностью описать морфологические изменения опухолевого образования, принимая в учет стадию опухолевого роста. TNM включает в себя характеристику:
- «T» — tumor – непосредственно опухоли (в частности, ее толщины, имеющихся изъязвлений).
- «N» — nodus – узлов (степень поражения близрасположенных лимфоузлов).
- «M» — metastasis — метастазов (отдаленных).
Стадию по TNM удается определить лишь после полного удаления опухоли и проведения комплексной диагностики.
Критерии для оценки
Для выявления точной стадии и особенности опухолей по системе TNM используют следующие критерии для категории Т:
Для категории N:
Для категории M:
В листке с окончательным диагнозом при использовании классификации TNM указывается сразу три критерия, что позволяет врачам в точности определить стратегию дальнейшей терапии.
TNM и AJCC
Данный метод классификации меланомы дает возможность определить точную стадию болезни в зависимости от критериев TNM:
Уточненная классификация позволяет сделать постановку диагноза максимально точной и информативной. Именно ее учитывают при выборе протокола лечения болезни, которого придерживаются в различных странах, и эффективность которого подтверждается уже в течение многих лет.
Особенности течения по Кларку
Прогноз на 1 и 2 стадии может идти по Кларку:
- На первом этапе инвазии новообразование располагается в пределах дермы.
- На втором уровне по Кларку идет распространение новообразования в сосочковый слой кожи.
- На третьем уровне новообразование доходит до границы между сетчатым и сосочковым слоями кожи.
- На четвертом этапе по Кларку идет прорастание в сетчатый слой кожи.
- На пятом опухоль распространяется в клетчатку под кожей.
На самом последнем этапе заболевания опухоль проникает под кожу
Лечение
Терапия меланомы может осуществляться лишь в специализированных онкологических клиниках. Ранние стадии недуга неплохо поддаются лечению, так как при их развитии поражается лишь кожа, а сама опухоль не достает глубоких слоев, а также не поражает лимфатических узлов и прочих органов. Схема терапии подбирается по стандартному протоколу, в зависимости от особенностей выявленной опухоли.
Начальная или 0
Пока опухолевые клетки еще находятся в пределах эпидермиса, лечить меланому проще всего — ее нужно просто удалить путем широкого иссечения, захватывая окружающую здоровую кожу. Удаление проводится при помощи скальпеля, так как при раке такой метод считается особенно эффективным. Весь удаленный материал исследуют, и при необходимости лечение дополняют. В частности, при обнаружении в вырезанном фрагменте раковых клеток по краям, может потребоваться проведение лучевой терапии либо повторной резекции очага. Местно часто выписывают нанесение крема с имиквимодом, который является иммуномодулятором и модификатором иммунного ответа.
1 стадии
При первой стадии меланомы требуется более широкое иссечение очага вместе с захватом довольно большого количества здоровых кожных покровов (до двух сантиметров от края опухолевого образования).
Если есть необходимость, врач может настоять на выполнении биопсии близрасположенного лимфоузла (если есть подозрение, что он может быть вовлечен в опухолевый процесс), а при обнаружении в нем раковых клеток требуется удаление всех близрасположенных лимфатических узлов. Дополнительно осуществляется терапия с иммуномодуляторами.
2 стадии
При второй стадии меланомы прогноз для пациента пока еще остается довольно благоприятным, так как опухоль еще не поражает лимфатические узлы, соответственно, лечение при этом также подразумевает широкое иссечение. Врачи удаляют опухоль и здоровую кожу около нее, а также в обязательном порядке исследуют «сторожевой» лимфоузел для обнаружения раковых клеток. При необходимости осуществляется удаление всех близрасположенных лимфоузлов. Пациентам со 2 стадией меланомы показано дополнительное лечение, направленное на профилактику рецидива недуга.
3 стадии
Когда опухоль достигает лимфатических узлов, терапия должна быть более расширенной:
- Проводится обязательное иссечение самой меланомы вместе с частью здоровой кожи.
- Удаляются лимфатические узлы.
- Может потребоваться интерферон-терапия для профилактики рецидива.
- Может потребоваться выполнение лучевой терапии на участках вырезанных лимфоузлов.
Кроме того, лечение может включать использование специальных вакцин, проведение химиотерапии и таргетной терапии. Также иногда выполняется биохимиотерапия, которая сочетает в себе химиотерапевтическое и иммунотерапевтическое воздествие.
Иногда пациенты принимают решение об участии в клинических испытаниях различных новейших разработок мировых медиков. Такой отход от стандартного протокола не является гарантией успеха, но иногда позволяет достичь положительных результатов.
4 стадии
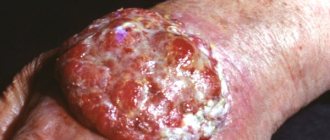
Это наиболее сложная в лечении стадия меланомы, которая требует иссечения:
- Опухолей на коже.
- Пораженных лимфатических узлов.
- Метастазов во внутренних органах (по возможности).
Успех хирургического лечения определяется количеством пораженных участков, их местоположением, а также наличествующими симптомами. При выявлении метастаз, которые невозможно иссечь, выполняется:
- Лучевая терапия.
- Таргетная терапия.
- Химиотерапия.
- Иммунотерапия.
К сожалению, на сегодняшний день меланома на 4 стадии считается практически неизлечимой. Однако направленное лечение позволяет продлить жизнь пациентов и сделать ее максимально комфортной.
Стадии
На третьем этапе меланомы специалисты выделяют три фазы развития заболевания — A, B и C. Итак, используя данную информацию, можно выделить следующие этапы развития меланомы 3-й степени:
- 3А
(категории T1a – T4a, N1a или N2a, M0). Ближайшие лимфатические узлы уже поражены, но еще не увеличены, отдаленных метастазов не наблюдается, толщина опухоли точно неизвестна. - 3B
(категории T1a – T4a, N1b или N2b, M0). Пораженные лимфатические узлы уже увеличены в размерах. Однако отдаленных метастазов не наблюдается, толщина опухоли также не выявлена. - 3B
(категории T1a – T4a, N1c, M0). Толщина меланомы не выявлена. Но она уже успела распространиться на ближайшие участки кожи и в лимфатические каналы, однако сами лимфоузлы не являются носителями метастазов. Дальнего распространения опухоли не наблюдается. - 3C
(любые категории T, N3, M0). Толщина меланомы может быть как выявлена, так и нет. Она уже распространилась на несколько ближайших лимфоканалов и скученных лимфоузлов. Однако отдаленных распространений опухоли не наблюдается.
Прогноз продолжительности жизни
Врачи, когда говорят о прогнозе для жизни при меланоме, подчеркивают, что успешное выздоровление напрямую зависит от ранней диагностики и своевременно начатой терапии. К счастью, рак кожи куда легче поддается выявлению, нежели прочие виды онкологических заболеваний. Кроме того, с каждым годом совершенствуются хирургические методики лечения и препараты для противоопухолевой терапии. Однако стоит учитывать, что меланома проявляет способность к очень быстрому росту, поэтому при появлении любых подозрительных изменений на коже нельзя затягивать с обращением к врачу.
Несколько слов о прогнозе
Возможно, вас расстроит, приведённая выше информация о выживаемости. Тем не менее, при рассмотрении этого вопроса следует иметь в виду, что за статистикой скрываются цифры, а не конкретный пациент. Это усредненный показатель, поэтому с помощью его трудно прогнозировать, как вы отреагируете на лечение. Помимо этого, наука не стоит на месте, непрерывного совершенствуются подходы к лечению. Эффективность многих из них на данный момент проверяется в клинических исследованиях. Статистика всегда отстает от реального положения вещей на несколько лет, и ее показатели не отражают сегодняшних результатов эффективности лечения.
Сколько живут?
Срок жизни при меланоме зависит от стадии болезни. Для оценки прогноза выживаемости берут периоды в 5 и 10 лет:
Если внимательно рассмотреть таблицу, становится понятно, что прогнозы для пациентов с меланомой третьей стадии иногда лучше, чем для больных с опухолью второй стадии. Также можно сделать выводы, что даже 4 стадия не является 100% приговором, и с таким диагнозом есть шансы жить еще более 10 лет, особенно если метастазы распространяются по коже и лимфатической системе, но не затрагивают прочие органы.
Что влияет на выживаемость?
Прогноз для пациентов с меланомой зависит в первую очередь от стадии меланомы, но кроме того на него влияет:
- Локализация опухоли. Отмечено, что продолжительность жизни выше у тех пациентов, у которых меланома образуется на предплечьях либо голенях, и меньше у тех, у кого ее находят на волосистой части головы, кистях, стопах и слизистых.
- Пол пациента. Статистически, у женщин прогноз лучше, чем у представителей сильного пола. Возможно, это объясняется большим вниманием девушек к собственному здоровью.
- Возраст. Для пожилых прогноз в целом не слишком благоприятен, что во многом объясняется общей «изношенностью» организма.
- Цвет кожи. Меланома редко диагностируется у людей с черной окраской кожи, но при развитии у них такого недуга прогноз является очень неблагоприятным.
- Работа иммунитета. Если защитные силы организма ослаблены, прогнозы на выздоровление ухудшаются.
Даже если прогноз при меланоме не слишком благоприятен, ни в коем случае нельзя отказываться от проведения лечения. Развитие рака и реакция болезни на терапию является сугубо индивидуальной, и иногда достичь успеха и выздоровления удается даже при последних стадиях недуга.
Виды меланомы.
Согласно Австралийской классификации меланом, эти опухолевые заболевания кожных покровов принято делить на четыре основных вида: • поверхностно распространяющаяся; • узловая, или нодулярная; • лентиго-меланома; • акрально-лентигинозная;
По информации ВОЗ, на эти четыре типа приходится около 85% всех заболеваний этой патологией. Рассмотрим подробнее каждый их них.
Поверхностно распространяющаяся меланома
Этот тип меланом наиболее распространен и, согласно данным разных авторов, составляет от 65 до 80 процентов всех случаев первичной меланомы. Более всего ему подвержены люди обоих полов европеоидной расы в возрасте от 30 до 50 лет. Появление данной патологии связывают в первую очередь с длительным воздействием прямого солнечного излучения. У сильного пола это нарушение чаще встречается на голове, шее и торсе, а у женщин поражает кожные покровы нижних конечностей.
В развитии данного вида меланомы выделяют две фазы:
- Стадия радиального роста. На этой фазе меланома выглядит как коричневое пятно на коже с розоватыми или темными вкраплениями. Пятно может выступать над поверхностью кожи, имеет четкие края неправильной формы, окруженные зоной покраснения. С течением времени это пятно растет в стороны и, уплотняясь, становится темной, блестящей бляшкой.
- Стадия вертикального роста. На этом этапе в плоской опухоли формируется узел, который может изъязвляться и кровоточить. Кроме того, злокачественные клетки начинают проникать в более глубокие кожные слои и могут приводить к появлению метастазов в соседних органах и тканях.
Далее про поверхностно-распространяющуюся меланому
Узловая, или нодулярная меланома
Этот вид меланомы более характерен для людей мужского пола в возрасте около 50 лет. Встречаться она может на любых участках тела и составляет около 15% от всех случаев первичных меланом. Зачастую ее развитие начинается на базе невуса, или родинки. Такая родинка внезапно меняет свою окраску в сторону потемнения, увеличивается в размерах как вверх, так и в стороны.
Узловая меланома практически не имеет стадии радиального роста – при ней сразу начинается формирование опухолевого узла округлой формы с четкими краями. Ввиду этого данный тип заболевания характеризуется быстрым развитием с интенсивным образованием метастазов и плохим прогнозом.
Все про узловую (нодулярную) меланому
Лентиго-меланома
Данный тип заболевания составляет около 10% от всех случаев меланом кожного покрова. Наиболее характерно появление лентиго-меланомы у людей, которые длительно работают под открытым небом и находятся под постоянным воздействием прямых солнечных лучей. Чаще всего эта патология развивается на коже головы, на шее и в области кистей – то есть на тех участках тела, которые не прикрыты одеждой. Кроме того, она может появляться на нижних конечностях или на поверхности спины. Женщины вдвое чаще болеют лентиго-меланомой, чем мужчины. Кроме того, эта форма злокачественной опухоли встречается преимущественно в пожилом возрасте.
- Стадия радиального роста лентого-меланомы довольно длительная и иногда составляет до 20 лет. В этой фазе она выглядит, как коричневое пятно, имеющее неправильные очертания, напоминающие географическую карту, и четкий край. На поверхности пятна встречаются вкрапления черного цвета, а размер его может составлять 3-20 см.
- Стадия вертикального роста также продолжается несколько лет. В ее ходе пятно увеличивается и приподнимается над поверхностью кожи. Кроме того, меняется и рельеф новообразования – на нем образуется узел, который иногда вызывает ощущение зуда. Зачастую такой узел теряет окрашенность, может кровоточить, на нем периодически образуются корочки.
Лентиго-меланома довольно редко формирует метастазы по сравнению с другими типами кожных опухолей. Этим обусловлено ее преимущественно благоприятное течение и прогноз.
Подробнее про лентиго-меланому
Акрально-лентигинозная меланома
Это самый редко встречающийся вид меланом – он составляет менее 10% от всех случаев заболевания. Акрально-лентигинозная меланома чаще всего развивается на толстых кожных покровах в области кистей или стоп, а также в ногтевых ложах пальцев. Никаких закономерностей по частоте встречаемости этой формы у разных рас, полов или возрастов выявлено не было.
Клинические проявления этого типа меланомы очень похожи на поверхностную форму. Отличия будут только при развитии меланомы на ногтевом ложе. Сначала опухоль выглядит, как коричневая линия на пластинке ногтя. Изменения, определяемые на ощупь, появляются только в фазе вертикального роста. Новообразование увеличивается в размерах и поднимает ногтевую пластинку, что сопровождается болевыми ощущениями, расщеплением и дистрофическими явлениями в ногте. Эта форма меланомы имеет быстрое течение и высокий риск образования метастазов, а, следовательно, неблагоприятный прогноз.
Подробно про акрально-лентигинозную меланому
VII
Последние дни
Абсолютно неблагоприятные прогнозы врачей заставляют пациентов с раком кожи на последних стадиях задумываться о своем не слишком радужном будущем. Но опытные мировые медики уверяют, что такие мысли только ухудшают состояние и приближают летальный исход. При прогрессирующем раке больным необходима паллиативная помощь, которая включает в себя три основных подхода:
- Купирование болезненных ощущений и симптоматическое лечение.
- Психологическую поддержку.
- Социальную поддержку.
На сегодняшний день паллиативная медицина в нашей стране пока только находится на ранних стадиях развития. Тем не менее получить необходимую поддержку и помощь можно даже в не слишком крупных городах. Ежегодно открывается довольно-таки много платных хосписов и отделений паллиативного ухода, которые становятся отличной альтернативой государственным клиникам.
Жизнь после удаления
Даже после благополучного удаления меланомы, заболевание может рецидивировать. Также у пациента могут появиться новые опухоли. Поэтому для сохранения здоровья в дальнейшем, нужно обязательно проконсультироваться с медиками и разработать индивидуальный план наблюдения:
- Примерный график выполнения обследований и различных тестов.
- Возможное расписание дополнительных исследований, в которых может возникнуть необходимость.
- Перечень нормальных побочных эффектов проведенной терапии. Такой список даст возможность понимать, какие реакции являются ненормальными и требуют немедленного обращения к медикам.
- Перечень характеристик здоровья, требующих особенно пристального контроля.
Кроме того, врач должен в обязательном порядке информировать пациента о рекомендуемой диете, режиме физической активности и наличествующих ограничениях. При возникновении любых вопросов необходимо искать ответы у медиков.
Контроль за состоянием после операции
Уже после благополучной выписки из больницы, пациенту с прооперированной меланомой нужно будет регулярно проверяться у врача и контролировать свое состояние самостоятельно. Послеоперационное наблюдение должно включать в себя:
- Систематический осмотр кожи и лимфатических узлов.
- Выполнение контрольных инструментальных исследований, к примеру, рентгенографии, ПЭТ, компьютерной томографии и пр. Такие клинические наблюдения обычно не показаны больным с 1 стадией заболевания.
- Проведение местного облучения области опухолевого дефекта, а также применение специальных иммунных лекарств. Такая терапия помогает предупредить рецидив болезни, но осуществляется далеко не во всех случаях.
Регулярность проведения контрольных осмотров напрямую зависит от стадии выявленного опухолевого процесса:
- Если опухоль находилась на ранней стадии, посещать врача нужно раз в полгода-год на протяжении нескольких лет. Отсутствие тревожной симптоматики позволяет со временем продлить промежутки между визитами в клинику. Наличие значительного количества родинок требует более частых наблюдений.
- Если проводилось удаление более толстых либо распространенных опухолей, нужно обязательно наблюдаться у врача с интервалом в 3—6 мес. в течение нескольких лет.
Те пациенты, кто выжил после обнаружения меланомы на 3 и 4 стадии развития, должны обязательно посещать врача в соответствии с индивидуально установленным графиком. Специалист при этом может корректировать назначенное лечение и отмечать динамику процесса.
ДИАГНОСТИКА МЕЛАНОМЫ
Диагностику меланомы можно разделить на «ДО» и «ПОСЛЕ»
1. ДО, или по другому это называется «профилактика меланомы«. Тут все просто. Любой человек должен проходить регулярные осмотры кожных покровов. Особенно, если у него имеется большое количество родинок. Особенно, если он любит посещать жаркие страны и загорать там до посинения. Особенно, если у него есть большие родинки.
Осмотр должен проводить врач. Далеко не всегда в определении меланомы работает принцип АБСД, которые показывают по телеку. Вы не сможете самостоятельно отличить нормальную родинку от меланомы.
Осмотр должен проводиться не по принципу «покажите и я посмотрю», а по принципу «раздевайтесь и ложитесь». Осмотр проводится начиная с головы и заканчивая пятками. Если дерматолог не собирается этого делать, то смените врача.
Осмотр проводится при помощи дерматоскопа! Это обязательное условие.
Перед посещением дерматолога, самостоятельно, при помощи зеркала, осмотрите свои «интимные зоны», или попросите супруга (супругу). Обнаруженные в этих местах родинки нужно обязательно врачу показать!
Если вы думаете, что человека имеющего профессию ВРАЧ (а тем более дерматолог, хирург, онколог) смущает то, что находится у вас по трусами, то вы глубоко заблуждаетесь. Если же сам эскулап имеет с этим делом проблемы, то просто смените его — такие специалисты идут лесом.
Дело в том, что диагнозы «меланома полового члена«, или «меланома половой губы» еще никто не отменял. Вот пример обнаруженного и удаленного диспластического невуса находящегося между ягодиц пациента: Лечение меланомы в Израиле. Отзыв и все это можно назвать смешным и глупым, но только до того момента, пока вы не услышите один из вышеуказанных диагнозов.
И еще, хочу отметить, что место вашего загара ВООБЩЕ никак не соотносится с местом возможного появления меланомы.
Ну и конечно же, самым продвинутым методом контроля является составление карты родинок и ежегодное ее обновление. Вот приблизительно так:
Диагностика рака кожи в клинике Меланома Юнит в Израиле
Подробнее можно почитать тут: Цифровая дерматоскопия в Израиле
2. После.
Итак, вам удалили меланому.
Первое , что вы должны увидеть — это результат гистологического исследования, который должен содержать следующие параметры:
Толщину опухоли по Бреслоу (ВАЖНО! При тонких меланомах ОЧЕНЬ важна точность до сотых долей миллиметра) Уровень инвазии по Кларку (При толщине опухоли около 1 мм этот параметр теряет свое значение и заменяется митотическим индексом) Наличие/отсутствие изъязвления — наличие ухудшает прогноз Митотический индекс — наличие ухудшает прогноз
Пример: Меланома, толщина по Бреслоу менее 1 мм — это очень приблизительный результат, который свидетельствует о низком качестве лаборатории и не менее низкой квалификации онколога, которого такой результат устраивает.
Так же хочу отметить, что ошибки в гистологических исследованиях явление распространенное и регулярное, по этому, гистологию нужно пересматривать и последней инстанцией (по моему опыту) являются патоморфологи Израиля.
Если патоморфолог не может точно определить, меланома это, или нет, то применяется еще один анализ под названием иммуногистохимия. Тут нужно отметить, что онкомаркер S100 применяется именно для покраски «материала», но никак не для диагностики меланомы по крови.
Далее:
а) Если толщина опухоли оказалась < 0.5 мм и митотический индекс равен 0 — радуйтесь, вам НИЧЕГО не нужно делать. Да, можно ходить на профилактические осмотры к врачу раз в три-шесть месяцев, но вы должны понимать, что вам реально свезло.
б) А вот все, что толще и агрессивнее (имеет митотический индекс >0), требует более пристального внимания.
Нужно понимать, что под «диагностикой меланомы» подразумевается поиск наличия/отсутствия метастазов, ибо саму бяку вам уже удалили и больше она нас особо не интересует, а так же выявление новых новообразований на коже (но тут все просто — смотрим пункт 1)
Для диагностики меланомы используются:
УЗИ — самый распространенный и простой/доступный/дешевый метод. Тут важен толковый УЗИст, ибо основная масса «специалистов» вряд ли сможет найти «что-то» размером менее 4-5 мм, а у профессионала есть шанс опустить планку миллиметров до 3х.
Обыкновенный рентген легких (или флюорография, постоянно путаю)
Компьютерная томография (КТ) — это уже серьезнее. Только делать ее нужно на все туловище, а не на «отдельный участок». Может проводиться в контрастным веществом и без (лучше С).
Магнитно-резонансная томография (МРТ) — применяется только для исследования головного мозга. Делается так же с контрастом , или без.
Ну и самым продвинутым методом выявления метастазов является позитронно-эмиссионная томография совмещенная с компьютерной томографией (ПЭТ КТ). Пример вот: ПЭТ КТ в клинике Ассута
Тому, у кого будут обнаружены увеличенный и подозрительные лимфоузлы, может потребоваться «тонкоигольная биопсия под контролем УЗИ».
Биопсия сторожевых лимфоузлов — самая главная процедура, которая позволяет определить наличие микро метастазов в сторожевых лимфоузлах, и помогает остановить распространение меланомы на самом начальном этапе (см соответствующий раздел выше)
Пример: фото одной клетки меланомы, которая была обнаружена в лимфоузле по время проведения биопсии сторожевых л/у
Выбор методов диагностики (разовой и регулярной) делает врач, которому вы доверяете.
XI
Можно ли загорать?
Удивительно, но вопрос о возможности загара очень сильно волнует пациентов, переживших удаление меланомы. На самом деле, воздействие ультрафиолетовых лучей при подобном диагнозе в анамнезе становится одним из факторов риска и может привести к рецидиву болезни и появлению новых опухолей. Поэтому врачи все-таки рекомендуют отказаться от солнечных ванн либо посещения солярия.
Профилактика
Для того чтобы не допустить формирования злокачественного процесса на коже, необходимо придерживаться определенных правил:
- Не посещать солярий.
- Ограничивать пребывание на солнце. Во время приема солнечных ванн, прикрывать потенциально опасные родинки.
- Пользоваться солнцезащитным кремом для кожи с фильтром не менее 15.
- Периодически проводить осмотр всего тела на предмет подозрительных образований.
- Пограничные и диспластические невусы лучше удалять.
- При каких-либо подозрениях, обращаться к врачу.
Прогноз рецидива
О рецидиве говорят в том случае, если опухоль снова возникает после успешного удаления. При этом новое образование может появиться в том же месте, где материнская меланома или около нее, а также в отдаленных участках организма (чаще встречается местный рецидив). Рецидив может случиться даже спустя 10 лет после благополучного выздоровления, и риск его развития увеличивается при:
- Значительной толщине опухоли.
- Наличии изъязвлений в первичной опухоли.
- Образовании спутниковых метастазов, окружавших первичную опухоль.
- Высокой скорости деления опухолевых клеток.
Вероятность возникновения рецидива можно снизить при ограничении влияния ультрафиолета, регулярном наблюдении у врача и здоровом образе жизни. В частности, важную роль играет умеренная физическая активность, здоровое и полноценное питание, нормализация массы тела и отказ от вредных привычек.