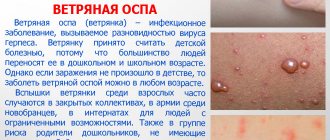
Достичь солидного возраста и не переболеть ветрянкой – не повод радоваться. Ветрянка у взрослых проходит значительно тяжелее, а перспектив подхватить вирус – намного больше. С возрастом симптомы ветрянки у взрослых могут скрываться дольше, что делает заболевание намного опасней. Тем более, многие взрослые часто не придают особого значения на первые появившиеся симптомы, и лечение ветрянки начинается с опозданием.
Источники заражения ветрянкой
Ветрянку вызывает вирус герпеса, который может сохраняться в организме на протяжении длительного времени. Заражение происходит при контакте с больным человеком. Источником инфицирования является носитель вируса за 2-3 дня до появления сыпи и на протяжении нескольких дней после исчезновения корочек.
Бытовой путь передачи болезни исключен, так как возбудитель погибает под воздействием ультрафиолета и высоких температур. Если человек переболел ветрянкой, повторное развитие патологии маловероятно.
Внимание! При состоянии иммунодефицита возможно повторное развитие ветрянки у взрослых.
У ребенка заболевание характеризуется легким течением. Корочки не оставляют следов, а излечение происходит за короткие сроки. У взрослых болезнь вызывает многочисленные осложнения. Из-за этого раньше родители старались осознанно заразить детей вирусом. Однако недавно была выявлена связь между возбудителем ветрянки и опоясывающего герпеса. После этого люди стали избегать заражения всеми способами.
Инкубационный период и длительность лечения
Заразиться можно от больного человека после развития у него всех признаков. Источником инфицирования становится не только пациент с ветрянкой, но и с опоясывающим лишаем. Инкубационный период составляет от 1,5 до 3 недель, после чего появляются характерные симптомы ветрянки. Возбудитель распространяется по организму, внедряется в кровеносную и лимфатическую системы.
При легкой форме все негативные проявления исчезают через 2-3 дня. Когда наблюдается средняя тяжесть ветрянки, высыпания сохраняются на протяжении 4-5 дней. Тяжелая разновидность отличается высыпаниями в течение 9 дней. О наступающем выздоровлении сообщает засыхание папул, которые превращаются в корочки и отваливаются.
Статья по теме:
Как начинается ветрянка у детей – симптомы и лечение
Причины появления
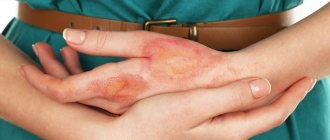
рубцы после ветряной оспы
При типичном течении ветряной оспы на месте образованных пузырьков формируются светлые корочки, которые постепенно отпадают. Под ними остается неизменная кожа, без каких либо рубцовых изменений.
Ветрянка сопровождается сильным зудом, так как в кожном покрове активно размножаются вирусные частицы возбудителя. Для устранения зуда и профилактики расчесов используют антигистаминные препараты (Супрастин, Кларитин), однако, не все больные их используют.
При расчесывании пузырьков возможно присоединение бактериальных микроорганизмов к воспалительному очагу.
В этом случае в коже развивается гнойное воспаление, приводящее к существенному поражению эпидермиса и нижележащих отделов кожного покрова.
Гнойное расплавление приводит к образованию дефектов в виде ямочек, которые или сохраняются в виде рубцов после ветрянки всю жизнь пациента, или проходят в течение нескольких лет.
Для того, что бы избавиться от подобных шрамов необходимо своевременно начать их лечение. На начальных этапах формирования рубцов, эффективно применение лекарственных препаратов, влияющих на восстановление кожи.
Если кожные дефекты выражены сильно, то доктора назначают хирургические вмешательства, направленные на иссечении и пластику кожи.
Важно отметить, что любые терапевтические методы подбираются только лечащим врачом.
Медикаменты имеют ряд показаний и противопоказаний, которые должны обязательно учитываться при назначении лечения, так как в противном случае возможно прогрессирование рубцовых изменений или развитие побочных эффектов от самих препаратов.
Симптомы ветрянки у взрослых
После попадания вируса в организм никаких изменений не происходит.
Только через некоторое время инфицированные сталкиваются со следующими признаками болезни:
- Слабость.
- Дискомфорт в суставах и мышцах.
- Головные боли.
- Тошнота.
- Проблемы с ориентировкой в пространстве.
- Судорожные сокращения в мышцах.
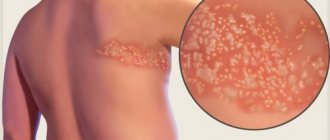
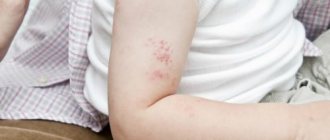
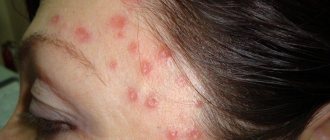
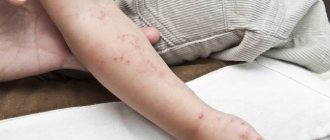
Перед появлением высыпаний состояние пациентов ухудшается, повышается температура тела, после чего больной представляет опасность для окружающих. Сыпь – это красные пятна с небольшими пузырьками, которые постепенно вскрываются. У взрослого человека такие папулы украшают все тело, поражая слизистые оболочки рта и носа, половые органы, туловище и конечности.
Может присоединиться гнойная инфекция, от чего помогает только антибиотик. Если не лечиться, ветрянка может привести к абсцессу, некрозу тканей и нарушениям в функционировании внутренних органов.
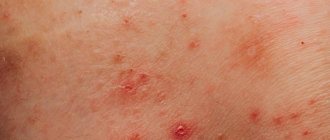
Характер сыпи при ветрянке
У взрослых данный вирус вызывает массивные, часто сопровождающиеся дополнительными неприятными симптомами высыпание по всему телу. Поначалу сыпь имеет вид небольших розоватых пятнышек, размером около 2 мм. Через несколько часов после появления они переходят в стадию папул, далее на них появляются корочки, которые со временем отпадают.
Высыпания могут развиться и на слизистых оболочках, они имеют форму небольших язв и проходят совместно с основными признаками оспы.
Виды течения ветряной оспы — фото
Чтобы подобрать качественное лечение ветрянки, следует учитывать не только результаты обследования, но и вид патологии.
Течение у ветрянки может быть:
- Типичным. Легкая форма патологии с небольшим повышением температуры. Признаки интоксикации отсутствуют, а новые высыпания появляются на протяжении нескольких дней.
- Средним. Признаки интоксикации, папулы появляются 5-6 дней, а температуры доходит до 40 градусов.
- Тяжелым. Сильная интоксикация организма с длительным повышением температуры. Сыпь плотно покрывает все тело и поражает внутренние органы. Страдают мозговые оболочки и периферическая нервная система.
- Гангренозным. Сопровождается инфицированием ран. Требует обработки кожи антисептическими средствами.
- Геморрагическим. Характеризуется кровотечениями из ран, что вызывает угрозу для жизни.
- Генерализованным. Ветрянка поражает внутренние органы и нарушает их функционирование. Формируется на фоне химиотерапии или приема определенных медикаментов.
Специалист определяет разновидность болезни, после чего составляет схему воздействия. В некоторых случаях взрослому пациенту с ветрянкой придется находиться в условиях стационара, чтобы избежать негативных последствий для здоровья.
Статья по теме:
Ветрянка у детей: чем лечить кроме зеленки?
Лечение
Лечат ветрянку в домашних условиях под наблюдением терапевта. Он подбирает наружные препараты и лекарства для внутреннего приема, что позволяет выздороветь за короткие сроки.
Терапия строится на трех принципах:
- Постельный режим.
- Грамотная обработка кожных покровов.
- Щадящая диета с преобладанием молочной и растительной пищи.
Если заболел ветрянкой взрослый человек, может потребоваться госпитализация. Решение о ней принимает лечащий врач при наличии поражений внутренних органов. Сколько будет длиться лечение, зависит от тяжести признаков болезни и общего состояния больного.
Медикаментозные способы воздействия
Чтобы вылечиться без последствий, необходимо четко следовать рекомендациям специалиста. Нельзя расчесывать папулы и злоупотреблять водными процедурами. Также рекомендовано исключить самостоятельный прием медикаментов.
Лекарство взрослым подбирает лечащий врач, но чаще всего используются:
- Противовирусные препараты для исключения осложнений и уменьшения количества высыпаний – Валтрекс, Фамвир, Ацикловир.
- Антигистаминные средства для снятия зуда – Диазолин, Супрастин, Фенистил.
- Антисептики.
- Фурацилин, марганцовка и борная кислота — при сильных поражениях ротовой полости и половых органов.
- Жаропонижающие таблетки необходимы при сильном повышении температуры. Рекомендуется принимать ибупрофен или парацетамол, а аспирин исключается.
- Антибиотики при ветрянке — при присоединении гнойной инфекции.
- Обезболивающие препараты при сильном болевом синдроме.
Внимание! Ацикловир для профилактики лучше принимать после визита к больному ребенку или взрослому на протяжении нескольких дней.
Человек вылечится скорее при своевременном обращении за медицинской помощью. Попытки самостоятельно избавиться от сыпи и других проявлений ветрянки заканчиваются огромным количеством осложнений.
Народные средства
Для облегчения внешних проявлений ветряной оспы у взрослых активно применяются народные средства.
Относительной безопасностью характеризуются следующие методы:
- Нанесение содового раствора. На 1 стакан берется 1 ч.л. соды, после чего составом обрабатывают сыпь.
- Ванны с ромашкой, календулой или чистотелом. Снимают местное воспаление и уменьшают зуд.
- Напиток из калины, малины, клюквы и листьев брусники помогает бороться с интоксикацией и головной болью.
- Сок сельдерея. Убирает признаки отравления организма и улучшает общее самочувствие.
Можно ли использовать то иное народное средство, когда лечим ветрянку у взрослых, определяет терапевт.
Статья по теме:
Ветрянка: сколько дней длится карантин?
Видео:
Атипичное течение заболевания
Сколько болеют атипичной ветрянкой? В этом случае излечение может занять до двух месяцев, болезнь способна проявлять симптомы опоясывающего лишая. Атипичная ветряная оспа вызывает структурные изменения не только на кожных покровах, но на внутренних органах. Заболевание проявляется не только повышением температуры и образованием пузырьков на коже, но также:
- болью в пояснице и животе;
- рвотой, тошнотой, отсутствием аппетита;
- поражениями нервной системы;
- снижением давления;
- аритмией, снижением частоты пульса;
- нарушением работы почек.
В этом случае поражение внутренних органов возникает не столько из-за интоксикации, сколько из-за размножения вируса в клетках внутренних органов. Атипичная ветряная оспа может привести к смертельному исходу. Это болезнь чаще всего поражает людей с хроническими заболеваниями, снижающими иммунный ответ: гепатит, ВИЧ и другие.
Лечением атипичной ветряной оспы обязан заниматься врач, требует постоянный мониторинг состояния внутренних систем.
Возможные осложнения
Если больной будет не достаточно внимания уделять лечению, он будет долго сражаться с осложнениями ветрянки.
Осложнения могут быть следующими:
- Герпетические высыпания в сегментах дыхательной системы с дыхательной недостаточностью. Герпеттический стоматит — одно из явных осложнений ветрянки
- Герпетический стоматит.
- Патологии печени и почек – гепатит и нефрит.
- Поражение ЦНС – энцефалиты, мозговые кисты и парезы.
- Сердечно-сосудистые патологии – миокардит и тромбофлебит.
- Воспаления половых органов – вагиниты у женщин и баланиты у мужчин.
Чтобы предотвратить развитие тяжелых нарушений, требуется соблюдать профилактические меры.
Профилактика ветрянки у взрослых и вакцинация
Избежать ветрянки помогает только ограничение контактов с носителями вируса. Укрепление иммунитета и здоровый образ жизни – лучшая профилактика для ветрянки и других патологий.
Также снижает вероятность заражения:
- Раннее выявление больных.
- Изоляция их от здоровых.
- Введение иммуноглобулина малышам и беременным.
При частом контакте с зараженными и работе в медицинских учреждениях рекомендуется вакцинация. Она обеспечивает выработку стойкого иммунитета против ветрянки. Данная мера эффективна даже в первые дни после контакта с возбудителем, а при позднем обращении человек лечится обычным способом.
Ветряная оспа у взрослых чревата большим количеством осложнений, поэтому желательно избегать контакта с инфицированными людьми. Также рекомендуется пройти вакцинацию, которая защитит от опасной болезни на долгие годы.
Меры профилактики
Людей, в детстве не болевших ветрянкой, интересует вопрос, а можно ли избежать инфекции? В настоящее время существует несколько способов профилактики.
Экстренная вакцинация
В России применяются два типа основных вакцин: Варилрикс и Окавакс. Экстренная вакцинация от ветрянки проводится не позднее 96 часов (лучше до 72 часов или 3 суток от контакта с больным).
Вакцинация взрослого. Прививки Окавакс и Варилрикс вводится подкожно в плечо.
Введение иммуноглобулина внутримышечно
Иммунизация проводится в случае противопоказаний к вакцинированию. Повышает сопротивляемость организма. Показана людям с ослабленным иммунитетом, которые ранее не болели ветряной оспой и находились в контакте с больным. В зону риска попадают: лица с тяжелыми хроническими заболеваниями, беременные женщины, люди получающие лучевую терапию. Вводят Иммуноглобулин в течение 96 часов после контакта (желательно – до 72 часов).