Особенности заболевания
Несмотря на симптомы, характерные для аллергических кожных проявлений, это заболевание не является ни разновидностью аллергии, не аутоиммунной реакцией.
Конечно, при развитии атопического марша или каскадных форм аллергии у аллергиков низкие температуры могут усугубить воспалительный процесс. Но тогда они не являются первопричиной, главным пусковым фактором.
Таким образом, можно выделить три особенности патологии:
- холод, оказывается единственным условием развития такого дерматита;
- подразумевается климатическое воздействие холодом, т.е. системное – проживание в северных регионах с континентальным климатом, где зимы длинные, низкотемпературные и сухие;
- входит в состояние стойкой ремиссии при переезде в регионы с более тёплым влажным климатом.
Локальное воздействие холодом на кожу может спровоцировать раздражение, но оно быстро пройдёт, если не будет основного внешнего фактора (суровой сухой зимы).
Причины
Экзема коварна своим полиэтиологическим происхождением, то есть у этого заболевания нет единой причины развития — возникновению патологического процесса способствуют сразу несколько факторов.
В перечень основных из них входят следующие аспекты:
- Генетическая предрасположенность. На самом деле этот аспект является единой совокупностью множества критериев, передающихся ребенку от его родителей, включая склонность к аллергии.
- Эндокринные заболевания. Гормональные проблемы в организме нередко становятся причинами реактивности иммунной системы в отношении различных внешних и внутренних факторов.
- Расстройства иммунного типа, возникшие на фоне серьезного стресса, слабости защитной системы, хронически текущих инфекционно-воспалительных заболеваний, антибиотикотерапии.
- Особенности возраста. Считается, что основная активная деятельность ждет человека в промежутке между 20 и 50 годами. Именно на этом этапе он интенсивнее контактирует с факторами окружающей среды, в том числе не самыми безобидными. Чаще всего это касается женщин, так как именно они больше контактируют с моющими, стиральными и косметическими средствами.
- Хронические патологии, провоцирующие нарушения функциональной активности жизненно важных систем: такие болезни, как гепатит, ВИЧ, сахарный диабет и многое другое.
Перечисленные выше состояния неизбежно приводят к сбоям в иммунной системе. Словно чувствуя обман, она снижает титр Т-лимфоцитов. В результате иммунитет начинает воспринимать кожные покровы как инородный предмет, провоцируя в них патологические процессы.
Оказавшись под ударом, эпидермис разрастается, происходит выход кровяной фракции во внешнюю среду с последующим ороговением кожи, то есть возникает механизм развития экземы.
Что приводит к зуду?
кожный зуд — часто влияние стресса на организм
Виновниками этого неприятного симптома являются биогенный амин гистамин и нейромедиатор серотонин.
В очаг экземы активно стремятся лейкоциты различных видов. Они запускают воспаление: осуществляют фагоцитоз, выделяют протеолитические ферменты, цитокины, простагландины.
Такой подвид лейкоцитов, как базофилы (тучные клетки), содержит гранулы с гистамином. Освобождаться он может прямо и опосредованно. В воспалённом очаге базофилы начинают дегранулировать, гистамин связывается со своими рецепторами в клетках кожи, что приводит к ощущению зуда. Это опосредованный выброс.
Ферменты протеазы и факторы системы комплемента избирательно связываются с рецепторами базофилов и прямым образом приводят к выбросу этого биогенного амина.
Больной начинает чесать кожу, это приводит к раздражению нервных окончаний. Раздражение расчёсами ведёт к ещё большей дегрануляции тучных клеток и большему выбросу гистамина.
Неадекватная реакция на воспаление со стороны вегетативной нервной системы приводит к выбросу нервными окончаниями серотонина, усугубляющего процесс.
Гистамин в очаге воспаления нужен для того, чтобы расширять кровеносные сосуды, и вызывать ещё больший приток лейкоцитов для нормального завершения воспаления и заживления. В здоровом человеческом организме воспаление подавляется глюкокортикоидами – гормонами надпочечников. Но у человека с предрасположенностью к кожным заболеваниям нейрогуморальная регуляция воспаления нарушена. Собственных гормонов не хватает для того, чтобы подавить этот процесс.
Исходя из основных блоков патогенеза зуда складываются и основные направления борьбы с ним.
Для того, чтобы снять зуд при экземе, необходимо:
- Купировать выброс гистамина.
- Подавить воспаление.
Наиболее сильно чешется кожа при обострении заболевания, но при стихании процесса, в том месте, где локализовались очаги, зуд продолжается.
Аллергия на холод
В осенне-зимнее время проблема аллергии на холод особенно актуальна. Вместе с тем она может возникнуть даже летом. Также её могут спровоцировать употребление холодной пищи и напитков, купание в прохладной воде и т. д. Развивается в результате неадекватной реакции иммунной системы на низкие температуры, которые воздействуют на организм.
Аллергическая реакция на холод бывает следующих видов:
- Идиопатической. Это патологическое состояние возникает самостоятельно. Причины возникновения не установлены. Встречается в большинстве случаев.
Приобретённой. Предположительно связана с лимфопролиферативными заболеваниями, патологиями печени. Может появиться после применения некоторых лекарств (например, Гризеофульвина, противозачаточных средств и др.). Основная категория пациентов — это женщины старше 27 лет. Семейной. Наблюдается крайне редко. Обычно ближайшие родственники также страдают. Начинает проявляться с первого года жизни ребёнка.
Сыпь на руках
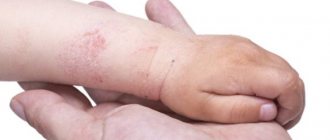
Холодовой дерматит на руках характеризуется воспалительными изменениями на коже вследствие воздействия низких температур. На верхних конечностях появляются сухие шелушащиеся пятна тёмно-красного или бордового оттенка. Размер их может варьировать от двух до пяти сантиметров. Высыпания на коже сопровождаются весьма интенсивным ощущением зуда и жжения.
Через некоторое время в области сыпи на руках возникают небольшие трещинки, покрывающиеся коркой. Чаще всего поражаются кисти рук, особенно если пациент в холодное время года ходит без перчаток. В некоторых случаях при холодовом дерматите отмечается распространение высыпаний на другие части тела (лицо, шею, ноги и т. д.). Параллельно с кожной сыпью может наблюдаться чиханье, насморк и слезотечение, которые при комнатной температуре достаточно быстро проходят.
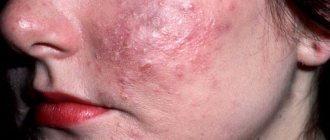
Экзема на лице
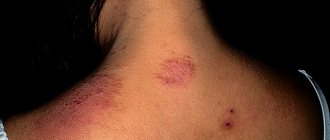
Довольно-таки часто аллергия на холод проявляется экземой на лице. Кожные покровы выглядят отёчными, покрасневшими. На ней возникают мелкие пузырьки, содержащие мутноватую жидкость. После их вскрытия формируется эрозивная поверхность. Затем поражённая область покрывается корочками. На месте высыпаний могут оставаться пигментированные пятна.
Патологический процесс на лице сопровождается выраженным зудом. Аллергическое поражение, как правило, носит симметричный характер. Кроме того, кожа становится сухой, местами шелушится. Нередко наблюдается переход в хроническую форму.
Крапивница
В большинстве случаев холодовая крапивница является идиопатической. Тем не менее у некоторых пациентов это аллергическое состояние носит семейный характер. Клиническая картина заболевания:
- Из-за холодной воды или ледяного воздуха у пациента в течение нескольких минут наблюдается появление жжения, зуда, эритемы, волдырей и/или отёка кожных покровов.
- Преимущественно эти проявления обнаруживаются на лице и руках.
- Максимальные клинические проявления отмечаются в процессе отогревания и обычно проходят в течение часа.
- У некоторых пациентов обнаруживаются постоянные уртикарные высыпания (пузыри), которые возникают практически сразу после переохлаждения и сохраняются на протяжении нескольких дней и дольше.
- Помимо высыпаний, холодовая крапивница может сопровождаться тошнотой, рвотой, одышкой, головокружением, учащённым сердцебиением, падением кровяного давления и др.
Выраженность клинических симптомов определяет тяжесть течения патологического состояния. Если отмечается локальная форма, волдыри и/или ангионевротический отёк выявляются на ограниченной поверхности кожи. Для холодовой эритемы характерна выраженная болезненность и покраснения участка кожного покрова. При этом типичные волдыри и ощущение зуда отсутствуют.
Семейная холодовая крапивница зачастую диагностируется в раннем детском возрасте. У маленьких детей аллергическая реакция на холод проявляется подъёмом температуры, крапивницей и болями в суставах. Клинические симптомы, как правило, возникают в течение часа-двух после действия холодового фактора на детский организм, достигают максимальных проявлений через 6—7 часов и проходят спустя сутки. Также могут присутствовать конъюнктивит, повышенная потливость, усталость, головные боли, жажда и тошнота. Иногда приступ провоцируется обычным проветриванием помещения. В основном обострения заболевания фиксируются в осенне-зимний период года.
Народные средства
При легкой форме болезни или для повышения эффективности консервативного лечения используют средства народной медицины. Они смягчают кожу, снижают интенсивность симптомов экземы.
Ниже приведены рецепты наиболее действенных народных средств.
- Ванна с содой и солью: в 1 л теплой воды всыпьте 1–2 ст. л. морской соли, 1 ст. л. соды, влейте 50 мл растительного масла. Делайте ванночку в течение 10–15 минут. Проводите процедуру ежедневно.
- Примочки с растительным жиром. Можно использовать любое масло – облепиховое, подсолнечное, оливковое.
- Ромашковое масло: 50 г сухих цветов залейте 500 мл теплого оливкового или подсолнечного масла. Настаивайте в темном теплом месте 7–14 дней. Процедите и используйте в виде примочек.
- Компресс из отвара ромашки, шалфея и календулы. Для приготовления смешайте по 1 ст. л. сушеных растений и залейте 200 мл кипятка. Средство нужно настоять 15 минут и остудить, затем можно использовать.
- Примочки с соком моркови, картофеля или капусты. Натрите любой из этих овощей на терке, отделите жидкость от твердой массы. Смочите соком ватный диск и приложите к больной коже на 15 минут.
- Примочки с каланхоэ: свежий сок листьев наносят на марлю и прикладывают к пораженной области. Результат отмечается через несколько процедур.
Прибегать к народным средствам рекомендуется, когда пройдена стадия обострения. Такие методы применяются также для профилактики.
Симптомы экземы
Острая экзема проявляется по-разному, в зависимости от ее вида. Но есть и общие признаки:
- эритема — красная кожа, зона которой соответствует очагу поражения;
- папулы — красно-розовые узлы, которые возвышаются над покраснением;
- везикулы — пузырьки, заполняющиеся жидкостью серозного характера;
- пустулы — пузыри с гнойным содержимым;
- эрозии — возникающие на месте вскрывшихся пустул и везикул углубления;
- корочки на месте эрозированных поверхностей;
- выпадение волос на участках эритемы;
- отшелушивание корок, появления на их месте патологической кожи в виде чешек и сухих пластин, построенных из ороговевшего эпителиального слоя.
Рассмотрим подробнее симптомы экземы, в зависимости от ее вида.
Идиопатическая
Отличительным признаком данной формы болезни является симметричная экзема не лице, шее и руках. То есть патологический процесс локализуется на неприкрытых участках кожи.
Начальная стадия экземы характеризуется мелкими пузырьками, которые с течением времени сливаются друг с другом, лопаются и формируют точечные эрозии. Позже возможно образование лихенификаций (уплотнений, сухости) на месте очага поражения.
Атопическая
При экземе этого вида процесс начинается с гиперемии и отека кожи, далее появляются пузырьки. После их вскрытия развивается мокнущая экзема. Кожные покровы вокруг очага шелушатся, возникают корочки и чешуйки. Если болезнь приобретает хроническое течение, пациенты жалуются, что экзема чешется.
Профессиональная
Процесс начинается с участков кожи, на которые действовал раздражитель, постепенно распространяясь на остальную кожу. Симптомы похожи на идиопатическую экзему.
Микробная
Признаки при экземе данной формы развиваются вследствие избыточного размножения микроорганизмов вокруг ран, ожогов и язв. Ранняя стадия характеризуется односторонним отслаиванием чешуек. Возможно скопление серозной жидкости, формирование корочек. Зуд выражен слабо.
Дисгидротическая
Патология располагается на ладонной и подошвенной поверхностях. Характерны сильный зуд, жжение, слабое покраснение кожи и плотные пузыри в ее толще. В случае инфицирования грибками или бактериями увеличиваются местные лимфоузлы.
Нуммулярная
Данная разновидность экземы названа так из-за схожести с монетой: очаг четко ограничен, имеет форму круга. В области эритемы формируются везикулы, папулы, чешуйки и другие элементы болезни. Локализация может быть разной. Но чаще для нуммулярной формы характерна экзема на спине, груди, животе.
Интертригинозная
При экземе интертгригинозной очаги формируются в области естественных складок: подмышечных, паховых, под молочными железами. Внешний вид специфический: сильная гиперемия и трещины в области экземы.
Себорейная
Формируется в области участков с сальными железами: на голове, лице, подмышками, в паху. Бляшки мелкие или крупные, с желтым оттенком.
Пруригинозная
Типичная локализация — на руках и ногах, с внутренней стороны. Папулы и везикулы мелкие. Высыпания зудят, но не вскрываются даже при расчесывании. Не образуется лихенификация.
Роговая
Более характерна для женского пола в климактерический период. На коже ладоней и стоп образуется гиперкератоз, трещины и зуд. Везикул и мокнутия не бывает.
Варикозная
Развивается при варикозной болезни, язвах и склерозах вследствие нее. Процесс возникает на нижней части голени и протекает как микробная форма болезни.
Экзема сосков и околососкового кружка
Причины такой разновидности болезни — травмирование соска при кормлении грудью или при чесотке. При экземе сосков возникает гиперемия, трещины, мокнутие, корки и чешуйки.
Детская
Болезнь развивается в возрасте 3-6 мес. Проявляется как истинная, себорейная или микробная форма. Очаги на коже вначале возникают симметрично, визуализируется гиперемия, мокнутие, корочки, чешуйки. Заболевание распространяется со лба и щек на голову, плечи, конечности. Позже формируется экзема на спине.
Правильное питание
Отдельного внимания заслуживает режим питания при экземе, так как давно подтверждена тесная взаимосвязь работы пищеварительной системы и состояния кожи. В первую очередь следует исключить из рациона продукты, являющиеся сильными аллергенами, такие как:
- Цитрусовые.
- Молочные продукты.
- Жирное мясо.
- Шоколад и кондитерские изделия.
- Экзотические фрукты.
- Рыба.
- Орехи.
Предпочтение следует отдавать растительной пище, кашам, овощным супам, свежим фруктам. Можно употреблять диетическое мясо: курицу или крольчатину.
Так как экзему могут спровоцировать аллергические реакции, следует скорректировать свой рацион таким образом, чтобы ограничить употребление этих продуктов
Также стоит отказаться от копченостей, жирной пищи, фаст-фуда, жареного, алкоголя и газированных напитков. Такой режим питания не только позволит очистить организм, но и наладить работу всех внутренних систем, что благотворно влияет на состояние кожи.
Симптомы
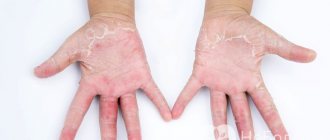
Сухая экзема поражает верхние и глубокие слои эпидермиса. Обычно она локализуется на руках: в области ладоней, кистей, между пальцами, реже затрагивает стопы и другие участки тела. Болезнь захватывает одну или одновременно две и больше конечностей. Пораженная зона постепенно расширяется.
Начальные признаки имеют слабо выраженный характер. Отмечается сухость кожи, которую почти невозможно устранить увлажняющими кремами. Поверхность шелушится, становится менее эластичной. Со временем появляется ощущение жжения, беспокоит сильный зуд. Образуются трещины различных размеров и глубины. Такие повреждения обычно появляются на пальцах рук. Микротрещины очень медленно заживают, могут расширяться, воспаляться.
Возникает покраснение. Пораженная область покрывается корочкой, появляется характерный рисунок на коже. По мере прогрессирования симптомы экземы усиливаются. Отмечается болезненность. Масштаб поражения растет. Появляются многочисленные розовые или красноватые папулы, которые постепенно сливаются, образуя специфические бляшки. После растрескивания на их месте возникают эрозии, которые долгое время не заживают. Возможна интоксикация организма, сопровождающаяся головными болями, повышенной температурой.
Чтобы избежать осложнений, важно тотчас же начать специальное лечение. Если терапия будет оказана несвоевременно, сухая экзема может перейти в мокрую
Данная форма болезни увеличивает риск грибковых и бактериальных инфекций с последующим заражением.
Заболевание может перерасти в хроническую форму, которая характеризуется частыми рецидивами. Летом симптомы болезни немного стихают и не требуют специального лечения.
Особенности экземы у детей
Детская экзема (атопический дерматит) – заболевание аллергического характера. Зачастую дети, страдающие от экземы, имеют наследственную предрасположенность. Если у вас или ваших родственников есть бронхиальная астма, аллергический ринит и др., то скорее всего у вашего ребенка шансы проявления экземы очень велики. В основном диагностируется в первые полгода жизни. Первыми симптомами детской экземы являются красноватые пятна на щеках, со временем они увеличиваются и переходят на все лицо, шею, сгибы конечностей. Сильный зуд беспокоит ребенка, расчесывание пятен приводит к тому, что они становятся мокнущими, и возрастает риск занесения инфекции.
Типы экземы
Экзему вполне можно назвать «многоликим» заболеванием, так как она может иметь разную природу возникновения. Кроме того, симптомы этой болезни так же могут варьироваться, хотя и не сильно. Всё зависит в первую очередь от того, что стало основной причиной развития болезни.
Различают такие типы экземы:
- Идиопатическая экзема. Второе её название — истинная экзема. Она может поразить любые участки тела и отличается симметричностью возникновения везикул;
- Атопическая экзема возникает в большинстве случаев по причине наследственной предрасположенности. Так же как и себорейная является весьма распространённой;
- Профессиональная экзема. Впервые появляется на тех участках кожи, которые подвергаются воздействию аллергенов. В дальнейшем она может распространиться по всему телу;
- Микробная экзема. Её возникновение обусловлено наличие чрезмерного количества микробов в местах повреждения кожного покрова человека. Этот тип экземы отличается от других тем, что такой симптом как зуд практически отсутствует;
- Дисгидротическая экзема поражает ладони и ступни человека. Имеет очень яркую симптоматику;
- Нуммулярная экзема. Такой тип экземы может развиться в любой части тела. Очаги имеют чётко ограниченную округлую форму;
- Интертригинозная экзема. Причина её возникновения такая же как и у микробной экземы, однако, имеются некоторые отличия. Возникает она в кожных складках, при этом совсем не обязательно наличие нарушения целостности кожного покрова в месте возникновения очага. Интертригинозная экзема сопровождается болевыми ощущениями и наличием трещин;
- Себорейная экзема. Один из наиболее распространённых типов экземы. Очаги располагаются в частях тела с максимальным количеством волос и на лице;
- Пруригинозная экзема. Особенность этого типа экземы — в её месторасположении. Располагаются очаги данного типа заболевания исключительно с внутренней стороны ног и рук;
- Роговая экзема. Возникает в результате серьёзных гормональных изменений в организме. Именно по-этому роговая экзема наиболее часто поражает женщин во время климакса;
- Варикозная экзема. Возникает как следствие трофических язв возникших в результате варикозного расширения вен;
- Микотическая экзема. Пусковым механизмом для начала такого типа экземы являются всевозможные грибковые инфекции. Поражает такая экзема кисти рук и стопы ног;
- Экзема сосков. Возникает в результате регулярного травмирования сосков, а именно, во время кормления или при возникновении чесотки;
- Детская экзема. Первые проявления детской экземы начинаются у детей примерно с 3-х месячного возраста. Основные причины её возникновения — врождённая аллергическая предрасположенность на фоне возрастных изменений флоры кишечника.
Внутреннее лечение экземы и зуда
Местное лечение играет огромную роль при терапии экземы. Лечение зуда, в большинстве случаев, не приносит долговременных ощутимых результатов при использовании только наружных медикаментов. Устранить симптом можно, если применять в комплексе пероральные антигистаминные средства. Действие таких препаратов направлено, в первую очередь, на десенсибилизацию кожных покровов. Самыми распространенными и наиболее часто назначаемыми пациентам с экземой являются такие лекарства:
- Супрастин;
- Диазолин;
- Фенистил;
- Зодак.
Так как причиной возникновения или обострения экземы мог послужить стресс, врачи-дерматологи нередко назначают пациентам антидепрессанты и седативные лекарства. Больным рекомендуют также включать в схему терапии витаминосодержащие препараты. В любом случае, назначить медикаментозное лечение экземы и зуда должен только квалифицированный специалист. Применять какие-либо средства без врачебных рекомендаций нежелательно. Самолечение способно усилить проявления кожной болезни и усугубить ситуацию.
Симптоматика
ПþÃÂòûõýøà÷ðñþûõòðýøàÿþÃÂþöø ýð þñÃÂÃÂýÃÂàðûûõÃÂóøÃÂ, þôýðúþ øüõÃÂàÃÂÃÂô þÃÂþñõýýþÃÂÃÂõù. Ã¥ðÃÂðúÃÂõÃÂýÃÂõ ÿÃÂø÷ýðúø ÃÂþûþôþòþù úÃÂðÿøòýøÃÂÃÂ:
- ÃÂÃÂõú óþÃÂûð ø óÃÂñ ÿþÃÂûõ ÃÂÿþÃÂÃÂõñûõýøàÃÂþûþôýþù ÿøÃÂø.
- ãÃÂøûõýøõ ÃÂøüÿÃÂþüþò ÿþÃÂûõ ÃÂþóÃÂõòðýøàúþöýÃÂàÿþúÃÂþòþò.
- ÃÂÃÂõú úøÃÂÃÂõù ÃÂÃÂú ÿþÃÂûõ úþýÃÂðúÃÂð àÃÂþûþôýþù ÿþòõÃÂÃÂýþÃÂÃÂÃÂÃÂ.
- ÃÂþ÷ýøúýþòõýøõ ýð ÃÂÿøÃÂõûøø, ÿþôòõÃÂóÃÂõüÃÂàòþ÷ôõùÃÂÃÂòøàÃÂþûþôð, ÷ÃÂôÃÂÃÂøàòþûôÃÂÃÂõù úÃÂðÃÂýþóþ ÃÂòõÃÂð.
- ÃÂÃÂø ýðöðÃÂøø ýð òÃÂÃÂÃÂÿðýøàþýø ñûõôýõÃÂÃÂ.
- áÃÂÿàøÃÂÃÂõ÷ðõàÃÂÿÃÂÃÂÃÂàýõÃÂúþûÃÂúþ ÃÂðÃÂþò, ýõ þÃÂÃÂðòûÃÂàÿþÃÂûõ ÃÂõñàÃÂûõôð.
- ÃÂþûôÃÂÃÂø þñÃÂð÷ÃÂÃÂÃÂÃÂàÿþòÃÂõüõÃÂÃÂýþ: ýð óþûþòõ, ÿþôþÃÂòðàýþó, ûðôþýÃÂÃÂ. ÃÂðøñþûÃÂÃÂõõ øàÃÂøÃÂûþ úþýÃÂõýÃÂÃÂøÃÂÃÂõÃÂÃÂàò þñûðÃÂÃÂø ÃÂõø ø ûøÃÂð.
- ÃÂýðÃÂøûðúÃÂøÃÂõÃÂúðàÃÂõðúÃÂøÃÂ, ÿÃÂþÃÂòûÃÂÃÂÃÂðÃÂÃÂàò òøôõ þÃÂõúð úþýõÃÂýþÃÂÃÂõù ø ÃÂÃÂûþòøÃÂð, þñüþÃÂþúð, ÃÂðÃÂøúðÃÂôøø, ÃÂþúð.
- ÃÂÃÂõú ÃÂòøýúõ â ÃÂðÃÂÃÂþ òÃÂÃÂÃÂõÃÂðÃÂÃÂðÃÂÃÂàÃÂõðúÃÂøàþÃÂóðýø÷üð ÿÃÂø ÃÂþûþôþòþù úÃÂðÿøòýøÃÂõ. ÃÂûàýõóþ ÃÂðÃÂðúÃÂõÃÂýþ ÃÂðÃÂÿÃÂþÃÂÃÂÃÂðýõýøõ þÃÂõúð ýð ÃÂûø÷øÃÂÃÂÃÂõ þñþûþÃÂúø ø úþöýÃÂõ ÿþúÃÂþòÃÂ. ÃÂÃÂø ÃÂÃÂõúõ ÃÂòøýúõ ÿþÃÂðöðõÃÂÃÂàÿøÃÂõòðÃÂøÃÂõûÃÂýðàÃÂøÃÂÃÂõüð, þñþûþÃÂúø üþ÷óð, üþÃÂõÿþûþòðàø ôÃÂÃÂðÃÂõûÃÂýðàÃÂøÃÂÃÂõüÃÂ.
àÃÂÃÂôõ ÃÂûÃÂÃÂðõò ýõþñÃÂþôøüð ýõ÷ðüõôûøÃÂõûÃÂýðàÿþüþÃÂÃÂ. ÃÂÃÂðÃÂð ýÃÂöýþ òÃÂ÷ÃÂòðÃÂàÿÃÂø:
- þÃÂõúõ ÃÂõø;
- ÃÂòõûøÃÂõýøø ÃÂ÷ÃÂúð;
- ÿþÃÂòûõýøø ÷ðÃÂÃÂÃÂôýõýøù àôÃÂÃÂðýøõü;
- óþûþòþúÃÂÃÂöõýøø.
ÃÂÃÂø÷ýðúø ÷ðñþûõòðýøàÿÃÂþÃÂòûÃÂÃÂÃÂÃÂàÃÂÿÃÂÃÂÃÂàýõúþÃÂþÃÂþõ òÃÂõüàÿþÃÂûõ òþ÷ôõùÃÂÃÂòøàýð úþöýÃÂõ ÿþúÃÂþòàÃÂþûþôýþù òþôàøûø òþ÷ôÃÂÃÂð. àñþûÃÂÃÂøýÃÂÃÂòõ ÃÂûÃÂÃÂðõò ðûûõÃÂóøàòþ÷ýøúðõàÿÃÂø ÃÂõüÿõÃÂðÃÂÃÂÃÂõ ýøöõ 3 óÃÂðôÃÂÃÂþò.
áøüÿÃÂþüàøýþóôð ÿþÃÂòûÃÂÃÂÃÂÃÂàø ò ñþûõõ ÃÂõÿûÃÂàÿþóþôÃÂ, õÃÂûø ýð ÃÂûøÃÂõ õÃÂÃÂàòõÃÂõàøûø òûðöýþÃÂÃÂàòþ÷ôÃÂÃÂð ÃÂûøÃÂúþü òÃÂÃÂþúðÃÂ. ÃÂÃÂø ýðÃÂûõôÃÂÃÂòõýýþù ÃÂþÃÂüõ ÿðÃÂþûþóøø ÿÃÂþÃÂòûõýøàúÃÂðÿøòýøÃÂàòÃÂÃÂÃÂõÃÂðÃÂÃÂÃÂàôðöõ ÿÃÂø ÿþòÃÂÃÂõýýÃÂàóÃÂðôÃÂÃÂðàÃÂõÿûð.
ÃÂðøñþûõõ þÃÂÃÂÃÂÃÂõ ÃÂõðúÃÂøø ýðñûÃÂôðÃÂÃÂÃÂàÿÃÂø ÿþóÃÂÃÂöõýøø ò ÃÂþûþôýÃÂàòþôÃÂ. àÿÃÂøüõÃÂÃÂ, ÿÃÂø ýÃÂÃÂÃÂýøø ò ÿÃÂþÃÂÃÂñÃÂ.
Холодовый дерматит: лечение
Холодовый дерматит известен еще как морозная экзема, аллергия на холод и морозный дерматит. Это малоприятное и опасное заболевание. Болезнь похожа на другие виды дерматита и проявляется в виде дефектов кожи.
Чем лечить холодовый дерматит? Медицинское лечение холодового дерматита может включать разнообразные методы и способы. Комплексная терапия может включать в себя прием лекарственных препаратов, мазь, а также различные народные средства.
Холодовый дерматит: лечение по этапам:
– Проведение симптоматической терапии. Это позволяет избавиться от проявления дерматита. Сюда входят таблетки и спреи;
– Использование мазей, крема и гелей для быстрого заживления мокнущих пятен и трещин;
– Прием витаминов, устраняющих дисбактериоз;
– Косметический уход за кожным покровом. Использование жирных кремов, способные бережно очистить кожу.
Очень трудно лечить холодовый дерматит детям. При обморожении ребенок постоянно испытывает боль, которая не уменьшается в течение дня. Необходимо применять препараты, способные надолго снизить боль. При появлении холодового дерматита назначают сосудистые препараты, улучшающие микроциркуляцию и антигистмаминные препараты. Не забываем увлажнять кожу!
Лечение холодового дерматита проводят врачи: аллерголог или дерматолог. Если природа кожного заболевания не вызвана дерматологическими причинами, лечиться придется у аллерголога. Кроме того, при лечении холодового дерматита может потребоваться особая лечебная диета и физиотерапевтические процедуры.
Медикаментозное лечение холодовой аллергии
Чтобы быстро купировать проявление холодового дерматит следует использовать антигистаминные препараты. Схему применения препаратов должен назначить только врач-специалист. Если наблюдаются первые проявления морозной аллергии можно использовать такие препараты, как: супрастин, тавегил, лоратадин. После этого обязательно обратитесь к врачу.
Чтобы улучшить кровообращение врач может назначить специальные препараты, способные повысить микроциркуляцию крови. При лечении инфекционных очагов используют различные антибиотики, сорбенты, а также противопаразитарные средства. Для повышения иммунитета врач может прописать витамины Е, С, РР, А.
Лечение холодового дерматита мазями
При лечении морозной аллергии используют уже проверенные наружные средства. К ним можно отнести: цинковую мазь, Бепантен, Скин-кап или гель Фенистил – они устраняют проявления аллергии и заживляют зудящие участки.
При обращении к доктору можно получить рецепт с антигистаминными мазями с содержанием гормонов, пользоваться ими нужно строго по инструкции, не превышая количество и продолжительность курса. Защитить кожу от дерматита перед холодовым воздействием поможет жирный крем.
Народные средства при лечении холодового дерматита
Существует несколько способов лечения холодового дерматита народными средствами. Наиболее эффективны приведенные ниже рецепты.
– Настойка лечебных трав. Равными частями смешать девясил, корень алтея и солодку. Залить столовую ложку смеси двумя стаканами кипятка, настаивать не менее десяти часов. Принимать по трети стакана в теплом виде трижды в день.
– Скорлупа вареного яйца. Вымытую скорлупу истолочь в порошок или измельчить в кофемолке. Следует принимать по чайной ложке трижды в день после приема пищи. Категорически запрещается давать такой порошок людям с аллергией на белок куриного яйца, особенно маленьким детям.
– Полевой хвощ. Чайную ложку травы залить одним стаканом крутого кипятка, настоять. После остывания напиток процедить, принимать по утрам на голодный желудок.
– Отвар малинового корня. Сорок граммов сушеного коря малины необходимо залить двумя стаканами крутого кипятка и настаивать не менее 30 минут, затем процедить. Выпивать по четверти стакана настоя перед выходом на холод, а также желательно и на ночь.
Чем лечить экзему на руках?
Лечение подбирается для каждого пациента индивидуально. При этом специалист учитывает тип заболевания, то, насколько выражен процесс воспаления, а также возраст больного, наличие у него иных болезней и пр. Ввести заболевание в стадию стойкой ремиссии возможно лишь при комплексном подходе к лечению.
- Общая терапия:
Общая терапия должна включать в себя коррекцию имеющихся нарушений функционирования всех органов, приведение в норму обмена веществ, повышение иммунной защиты организма. Важно уделить внимание ослаблению негативного воздействия со стороны внешней среды.
Эффективной признана неспецифическая терапия, направленная на снижение индивидуальной чувствительности организма к имеющимся аллергенам. При этом больному назначают антигистаминные препараты, иммунодепрессанты, глюкокортикоиды, цитостатики. Параллельно проводится аутогемотерапия, гирудотерапия, гемотрансфузия, лактотерапия.
Если заболевание протекает тяжело, то врачи направляют пациента на плазмафарез, гемо- и энтеросорбцию.
- Терапия нарушений невротического характера:
- Прием небольших доз транквилизаторов (Нозепам, Хлозепид, Феназепам). Препараты могут быть выписаны только доктором, а общий курс лечения не должен превышать 10 дней.
- Бромкамфара, Натрия бромид принимают как успокоительные средства на протяжении двух недель.
- Успокоительными препаратами растительного происхождения являются: Экстракт валерианы, Персен, Новопассит, Седасен, Настойка Пиона.
- Терапия, направленная на устранение интоксикации организма:
- Курсом на 10 дней могут быть назначены энтеросорбенты: Мультисорб, Полифепан, Полисорб, Энтеросгель, фильтрум СТИ, Атоксил.
- Возможно внутривенное введение Хлорида кальция либо Натрия тиосульфата.
- Если заболевание осложняется грибковой инфекцией, то назначают раствор Гексаметилентетрамина.
- Внутримышечно вводится Глюконат кальция. Количество инъекций не должно превышать 10.
- Терапия с применением гормональных препаратов:
Если встает острая необходимость (при упорном течении заболевания), то проводится терапия заболевания с применением гормональных средств. Подобное лечение может назначить исключительно доктор. Курс не может быть продолжительным, так как использование кортикостероидов имеет ряд побочных эффектов, которые негативным образом могут сказаться на здоровье человека в целом.
Особую опасность представляет самостоятельное продолжительное использование гормональных средств. Если экзема не распространилась дальше рук, то, как правило, врачи ограничиваются только местным лечением. При более обширных поражениях рекомендуют прием гормонов внутрь на срок не более 15 дней. Для этой цели могут быть использованы такие средства, как: Триамцинолон, Преднизолон, Кортикотропин, Дексаметазон.
- Терапия с применением витаминов:
Любой вид экземы на руках является показанием для приема витаминов. Однако, использовать их необходимо с осторожностью и только по назначению врача. При экземе назначают: инъекционное введение витаминов группы В, прием Фолиевой кислоты, прием Никотиновой и Аскорбиновой кислоты, прием витамина Е.
- Терапия с использованием противоаллергенных препаратов:
- Во время обострения экземы назначают Хлоропирамин, Дифенгидрамин, Прометазин. Способ введения – парентеральный.
- Если заболевание имеет среднюю тяжесть, то назначают пероральный прием этих же препаратов.
- По мере угасания процесса воспаления рекомендуют переход на антигистаминные средства третьего и второго поколения. Это может быть: Цетиризин (Зиртек, Зодак, Парлазин, Цетрин), Эбастин (Кестин), Лоратадин (Дезал, Лордестин, Эриус) и пр.
- Возможен прием Кетотифена.
- Терапия с применением иммуномодуляторов:
Иммуномодуляторы назначают не всем пациентам с экземой. Их прием возможен лишь после прохождения обследования у иммунолога с выполнением всех необходимых анализов. Врач может назначить прием таких препаратов, как: Тимомиметики (Имунофан, Тималин, Тимоген), стимуляторы фагоцитоза (Ликопид, Полиоксидоний, Продигиозан), а также Плазмол, раствор гумизоля, экстракт плаценты, стекловидное тело.
- Терапия, направленная на нормализацию функционирования органов пищеварения:
Часто экзема на руках появляется параллельно с болезнями органов ЖКТ. Для избавления от них рекомендуют прием таких препаратов, как: Эрмиталь, Панкреатин, Креон, Микразим, Пангрол, Гастенорм, Биозим, Пепфиз, Пангрол, Энзистал, Фестал, Солизим.
Если выявляется нарушение микрофлоры кишечника, то показан курсовой прием пробиотиков, например, Лактобактерин, Хилак форте, Риофлора-иммуно, Бифиформ, Линекс и пр.
- Терапия микробной экземы:
Если у больного диагностируется микробная экзема, то невозможно обойтись без применения антибактериальных препаратов. Наружно назначают мази с антимикробным эффектом, а внутрь рекомендуют прием антибиотиков из групп: цефалоспорины (1 поколение), макролиды, фторхинолоны, аминогликозиды. Антимикотики назначают при присоединении вторичной инфекции.
Местная терапия экземы на руках
Если у больного диагностирована микробная экзема, то ему необходимо смазывать имеющуюся на руках корку:
- Бриллиантовым зеленым, раствором Метилвиолета, раствором Генцианвиолета.
- Кремами и аэрозолями: Пантенол, Полькортолон, Левовинизоль.
- Если заболевание имеет хроническое течение, то рекомендуют примочки с раствором Резорцина или Этакридина Лактата.
Способны оказать противовоспалительный эффект, уменьшить зуд примочки с нанесением следующих составов:
- Свинцовая примочка;
- Жидкость Бурова;
- Резорцин в растворе до 1%;
- Сульфат меди, сульфат цинка в растворе 0,1%;
- Нитрат серебра в растворе 0,15%;
- Фенол в растворе до 5%;
- Лимонная кислота в растворе 1%;
- Раствор метола до 1,0%;
- Мазь подофиллиновая;
- Паста димедроловая.
Эффективными средствами для снятия острого воспаления являются присыпки с белой глиной, с окисью цинка, с пшеничным крахмалом. Когда заболевание несколько утихнет, можно использовать цинковое масло, а также нейтральные мази, не содержащие в своем составе активных компонентов.
Устранить отек кожи, уменьшить мокнутие, убрать красноту помогает раствор борной кислоты, раствор танина, раствор галаскорбина.
Чтобы ускорить процесс выздоровления на стадии угасания воспаления можно использовать пасту Лассара, цинковую мазь с добавлением в них Нафталановой пасты, Ихтиоловой пасты, Борно-цинковой и Борно-нафталановой пасты, Дерматоловой и Метилурациловой пасты.
Что касается кортикостероидных мазей, то для избавления от экземы на руках врачи часто назначают Элоком, Адвантан, Скин-кап, Флуцинар, Целестодерм. Если у пациента микробная экзема, то лучшей всего использовать Тримистин, Лоринден С, Целестодерм с гарамицином, Травокорт, Кремген.
Экзема на руках хорошо реагирует на физиотерапию. Поэтому нередко применяют такие методы лечения, как: ванны с радоном, с минеральной водой, димедроловые ингаляции, электросон, гальванизацию общую, диадинамотерапия, ультразвуковое лечение, лазеротерапию, утрафонофорез с лекарственными средствами, лечение с помощью ультрафиолета, озонотерапию, магнитотерапию, парафиновые аппликации, иглорефлексотерапию.
Важно придерживаться лечебной диеты с отказом от потребления большого количества соли, с исключением острых, жирных жареных, копченых продуктов. Не стоит употреблять шоколад, кофе, алкоголь, яйца, так как эти продукты являются потенциальными аллергенами. Предпочтение необходимо отдавать молочно-растительной диете.